Высокая температура у ребенка может вызывать фебрильные судороги
12.09.2022 12.09.2022 здоровье
В первую очередь важно знать, что повышение температуры — это признак работы иммунной системы. На фоне температуры 38-39 градусов создаются более благоприятные условия для выработки собственных защитных противовирусных интерферонов.
Высокая температура у младенцев до 3 месяцев
В случае, если температура повышается у грудничков до 3 месяцев, нужно сразу вызывать скорую помощь. Если ребенок старше, можно спокойнее наблюдать за его состоянием и действовать по ситуации.
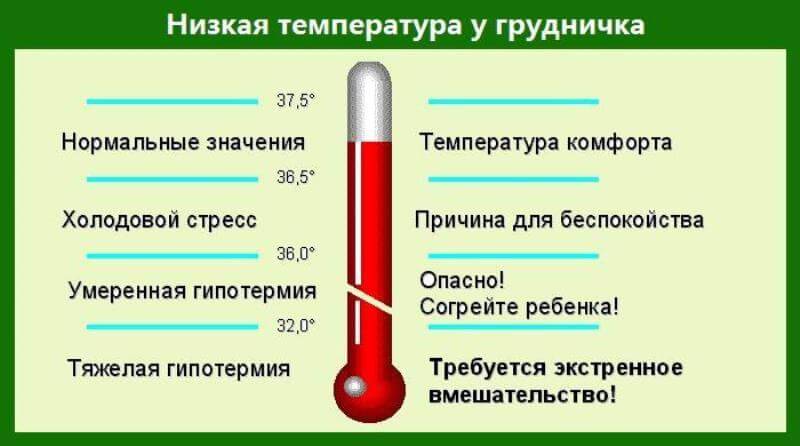
У детей грудного возраста температура тела в норме, как обычно, до 37, но во время физиологических нагрузок может повышаться до 37.5, и это тоже норма. Требует наблюдения повышение выше 38. Физиологические повышения температуры до 37.5 могут возникать у грудничка после еды, дефекации, плача, крика, сна, из-за слишком жаркой одежды. Так что температуру нужно измерять вне этих ситуаций. Ребенка нужно раскутать, пять минут проветрить и только потом измерять температуру.
Как контролировать температуру?
- Обеспечить прохладную температуру в помещении и влажность воздуха 50-60%.
- Давать ребенку обильное питье: при повышенной температуре жидкость избыточно теряется вместе с потоотделением и дыханием.
- Полезно купать ребенка, так как водные процедуры обладают жаропонижающим эффектом. Вода должна быть теплой: на два градуса ниже, чем температура тела, например, если у ребенка температура 39, то вода должна быть 37 градусов. Душ или ванну можно принимать сколько угодно раз при любой температуре тела, ребенок может быть в воде, сколько захочет, затем ему нужно дать обсохнуть самому в прохладной проветренной комнате. Именно в момент испарения жидкости с поверхности тела происходит основное снижение температуры. Такого рода физическое охлаждение уменьшает потребность в жаропонижающих препаратах.
Когда температуру нужно начинать сбивать препаратами?
Дети первого года жизни: примерно с 38.5 градусов
Дети от года и старше: 39-39. 5
5
Основной ориентир — самочувствие ребенка. Если ребенок плохо переносит температуру и плохо себя чувствует, тогда возможно дать жаропонижающее на более низких цифрах температуры. При хорошей переносимости желательно не сбивать температуру ниже цифр, указанных выше. Главное, побольше поить ребенка, поддерживать микроклимат и наблюдать.
Безопасные и эффективные жаропонижающиеСчитаются безопасными два препарата: Ибупрофен и Парацетамол (указаны действующие вещества). Дозировка подбирается по весу.
Ибупрофен: 10 миллиграмм на килограмм веса, то есть, если ребенок весит 10 кг, ему нужно дать 100 миллиграмм ибупрофена. Если в сиропе ибупрофена 100 миллиграмм в 5 миллилитрах, нужно дать 5 миллилитров. Можно давать каждые 8 часов (в крайнем случае 6), то есть 3 раза в день (максимум 4)
Парацетамол: 15 миллиграмм на килограмм веса, то есть, если ребенок весит 10 килограмм, то даем 150 миллиграмм парацетамола. Если в сиропе 120 миллиграмм в 5 миллилитрах, тогда нужно дать примерно 6 миллилитров. Можно давать каждые 6 часов: 4 раза в день.
Можно давать каждые 6 часов: 4 раза в день.
Желательно ограничиться приемом одного из препаратов. Лишь в самых крайних случаях, когда ребенок болеет с быстро повышающейся и трудносбиваемой температурой, например при розеоле, можно чередовать препараты каждые 4 часа.
Препарат должен подействовать в течение полутора часов. Успехом считается снижение температуры хотя бы на градус. Сбивать температуру до нормы не нужно. Для усиления эффекта в течение этих полутора часов можно делать водные процедуры.
Высокая температура без дополнительных симптомов и общий анализ мочи
В первые дни заболевания, если есть температура, но нет других симптомов, лучше показать ребенка врачу и сдать анализ мочи, чтобы не пропустить инфекцию мочевыводящих путей. Если показатели анализа мочи хорошие, ребенок осмотрен, исключена инфекция мочевыводящих путей и признаки осложненного течения вирусного заболевания, можно спокойно наблюдать. При многих инфекциях иногда бывает так, что катаральные симптомы: насморк, боль в горле, кашель, появляются не с первых суток заболевания.
Чего делать не нужно?
Не стоит бежать сдавать анализ крови в первые двое суток повышения температуры. Для изменений в крови нужно время, так что результаты анализа могут лишь ввести в заблуждение.
Про фебрильные судороги
Фебрильные судороги возникают у 1 из 20 детей при повышении температуры до 38-39 градусов у детей от 6 месяцев (иногда раньше) до 5-6 лет: чаще в возрасте от 12 до 24 месяцев. Такие судороги обычно короткие (1-2 минуты) и заканчиваются самостоятельно. После «выхода» из судорог ребенок может быть вялым, сонливым, дезориентированным, испытывать головную боль.
Несмотря на пугающую картину, фебрильные судороги не наносят вреда ребенку, не нарушают интеллект и развитие малыша. Их появление не равно эпилепсии, хотя риск развития этого заболевания в таком случае немного выше.
Судороги могут возникать из-за сильного повышения температуры при инфекции или после вакцинации. Появляются в первые часы болезни и могут быть ее первым симптомом. Могут повторяться, чаще всего в первый год после приступа. Вероятность выше, если судороги бывали у родителей.
Могут повторяться, чаще всего в первый год после приступа. Вероятность выше, если судороги бывали у родителей.
Лечение приступа и профилактика
Если приступ закончился самостоятельно, то специального лечения не требуется. Для лечения затянувшегося приступа может потребоваться противосудорожный препарат. Профилактическая терапия не нужна. Раньше считалось, что если судороги случились хотя бы раз, надо сбивать температуру уже с 37.5. Сегодня этот постулат опровергнут: понижение температуры не может предотвратить судороги у склонного к ним ребенка.
- Не паниковать
- Положить ребенка на твердую поверхность, голову повернуть на бок
- Раскрыть ребенка и обмахивать, чтобы спадал жар
- Быть рядом, следить, чтобы ребенок не травмировался
- Постараться снять приступ на видео, зафиксировать или запомнить все происходящее: позу ребенка, положение конечностей, мимику, движение глаз, сознание, длительность приступа
- Вызвать бригаду скорой помощи
- Не лезть в рот ложкой или другими предметами, чтобы удержать язык: язык во время судорог не западает
- Не давать Ибупрофен/Парацетамол или другие препараты в момент приступа
- Не удерживать ребенка силой
После приступа
Срочно показаться врачу — лучше в приемное отделение детской больницы — чтобы выявить причины повышения температуры и исключить тяжелую инфекцию: менингит, энцефалит.
Ребенка с повышенной температурой в любом случае рекомендуется показать врачу. Своевременный осмотр поможет исключить опасные состояния и взять заболевание под контроль.
Статья подготовлена совместно с заведующей педиатрического отделения Lahta Junior Татьяной Максимовой
Какая температура тела считается нормальной и каковы нормы повышения ее — клиника «Добробут»
Нормы перепадов температуры тела у маленьких детей и у взрослых
Большая часть инфекционных и воспалительных заболеваний сопровождается лихорадочным синдромом. Под последним понимают повышение температуры тела выше определенной отметки. Однако до сих пор многие не знают, какое повышение температуры нормальное, а при каком нужно бить тревогу.
Почему поднимается и держится температура
Суть любой лихорадки – усиление выработки тепла и снижение его выхода в окружающую среду. Вырабатываться тепло может в большом количестве при интенсивном физическом труде, однако в этом случае срабатывают механизмы защиты от перегрева, пропорционально увеличивая теплоотдачу.
Если же организм болен, в нем начинают синтезироваться особые вещества. Этот процесс происходит под влиянием бактериальных или вирусных продуктов жизнедеятельности, продуктов распада тканей при гнойных процессах и т. д. Впрочем, далеко не всегда это сопровождается ростом температуры тела. Лихорадка возникает лишь тогда, когда усиление теплоотдачи не происходит вовсе или старт этого процесса запаздывает.
Достоверно известно, что лихорадка – это один из защитных барьеров перед инфекцией. Так, при высокой температуре активность вирусов (а чаще всего именно они виновны в болезни) и способность бактерий к размножению значительно уменьшается, тогда как клетки иммунной системы лишь увеличивают свою активность. Кроме того, усиливается действие множества печеночных ферментов, блокирующих и способствующих выведению токсинов из организма. Наконец, лихорадка – это своеобразный сигнал тревоги, зачастую первый признак назревающей болезни.
Подъем температуры тела происходит до тех пор, пока процессы теплоотдачи и теплопродукции не придут в равновесное состояние. Наиболее часто эта точка равновесия устанавливается между цифрами 38-39°С, однако известны редкие случаи критического подъема до 41,1°С.
Наиболее часто эта точка равновесия устанавливается между цифрами 38-39°С, однако известны редкие случаи критического подъема до 41,1°С.
Как измерить температуру тела
Существует целый ряд методов измерения температуры:
- в подмышечной впадине;
- в наружном слуховом проходе;
- в ротовой полости;
- в области паховой складки;
- в заднем проходе;
- во влагалище.
Согласно данным ВОЗ оптимальным является измерение температуры тела в заднем проходе. При этом способе показатели наиболее близки к реальности и именно на них основываются рекомендации Всемирной организации здравоохранения по применению жаропонижающих средств.
Тем не менее, наиболее удобной с бытовой точки зрения является методика термометрии в подмышечной впадине. Норма температуры у ребенка и у взрослого в этом случае – до 36,8-37°С. Все, что выше этих показателей требует внимания врача.
Что принимать, если у взрослого лихорадка
Ввиду того, что повышение температуры – это защитный механизм, вторжение в его работу должно быть максимально аккуратным. Так как люди не знают, с какой температурой идти к врачу, многие даже при 37,5°С начинают паниковать и срочно пить таблетки. К сожалению, даже врачи назначают жаропонижающие препараты в первый же день болезни.
Современные научные данные свидетельствуют о том, что измеренная в подмышечной впадине температура ниже 38,5°С может быть безопасной для организма в течение довольно длительного времени — ВОЗ не рекомендует снижать ее. Следует принимать больше жидкости, обеспечить постоянный приток свежего воздуха (иногда его надо увлажнить) и легкое сбалансированное питание. Ни в коем случае нельзя укутывать больного: озноб – это один из этапов подъема температуры, его нужно просто перетерпеть.
Из жаропонижающих для подростков старше 15 лет и взрослых возможно применение аспирина. Надо учитывать, что он противопоказан при многих сопутствующих состояниях (бронхиальная астма, язвенная болезнь, нарушения системы свертывания крови, беременность в 1 и 3 триместрах, лактация) и может спровоцировать желудочное кровотечение. У детей же даже низкие дозы аспирина способны вызвать смертельно опасный синдром Рейе.
У детей же даже низкие дозы аспирина способны вызвать смертельно опасный синдром Рейе.
Именно поэтому наиболее предпочтителен парацетамол. При его приме в предписанных дозах риск развития нежелательных реакция практически нулевой. Ибупрофен также не является идеальным препаратом из-за частого развития диспепсии (тошноты, расстройства стула) и из-за тех же противопоказаний, какие имеются у аспирина.
Что делать, если у ребенка поднялась температура
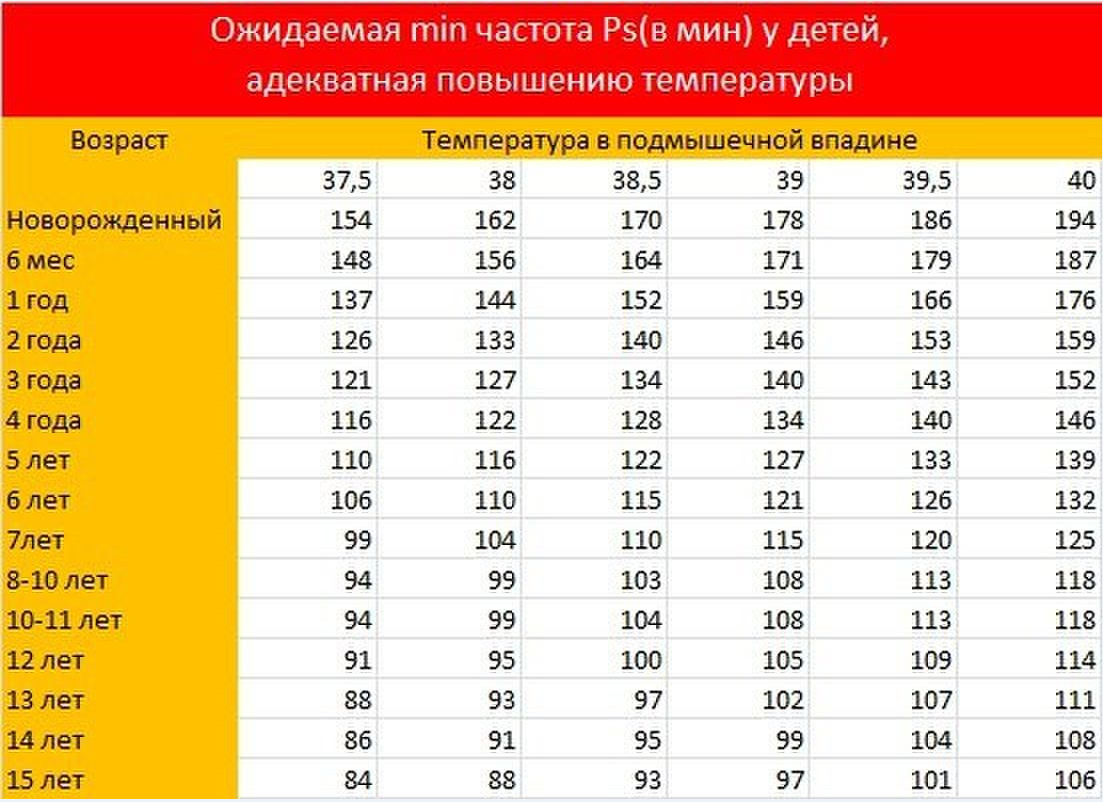
Здесь многое зависит от состояния ребенка до болезни и от его возраста. Можно сразу беспокоить врача при температуре, когда малышу не исполнилось 2 месяцев. Такие маленькие дети плохо переносят лихорадку. Дети до 5 лет с риском развития судорог также нуждаются в быстрой медицинской консультации. При сверхвысокой лихорадке (выше 41°С) и при наличии заболеваний дыхательной и сердечно-сосудистой системы ребенок будет нуждаться в срочном снижении температуры всеми возможными способами, включая обтирание водой и даже погружение его в прохладную ванну (строго под контролем врача!).
Никакой нормы повышения температуры у ребенка не существует, все что выше оптимальных для жизнедеятельности организма 36,8°С, измеренных в подмышечной впадине — признак неблагополучия. Тем не менее у описанной выше категории принимать жаропонижающие надо лишь тогда, когда на термометре будет не менее 38°С. Если же ребенок изначально был здоровым, то можно игнорировать и цифры до 39°С.
Препарат выбора у детей — парацетамол в соответствующей возрасту дозировке. Самым маленьким его лучше вводить ректально, дети более старшего возраста могут принять и таблетку. Доза должна быть назначена врачом, так как лишь ему по силам оценить состояние ребенка. Сайт https://www.dobrobut.com/ отмечает, что указанные на инструкциях к лекарствам дозировки не всегда являются подходящими для каждого конкретного случая, поэтому стоит обратиться к педиатру для получения правильного лечения.
Рацион питания больного малыша должен быть сбалансированным, легкоусвояемым и главное — в нем должно быть как можно больше жидкости. Не следует насильно заставлять ребенка есть, если у него полностью отсутствует аппетит – это такая же защитная реакция, как и лихорадка. Главное здесь — питьевой режим.
Не следует насильно заставлять ребенка есть, если у него полностью отсутствует аппетит – это такая же защитная реакция, как и лихорадка. Главное здесь — питьевой режим.
Тем не менее, если аппетит сохранен, то запрещать малышу ничего не надо. При температуре ребенку можно все, что ему нравится. Главное, чтобы пища была легкоусвояемой, а тяжелые жирные блюда с массой специй попросту не готовьте.
Практика показывает, что люди далеко не всегда обращаются к врачу при первых признаках болезни, предпочитая купить в аптеке «что-нибудь от простуды». Не занимайтесь самолечением! Банальное ОРЗ может легко перерасти в бронхит и даже в пневмонию, и тогда вам придется лечиться дольше, дороже и, не исключено, бороться с осложнениями.
Нормальная температура тела: младенцы, дети, взрослые
Нормальная температура тела может варьироваться в зависимости от вашего возраста и других факторов. Принимаете ли вы его перорально, ректально или подмышкой, это также может повлиять на показания температуры.
Возможно, вы слышали, что «нормальная» температура тела составляет 98,6°F (37°C). Но это число является лишь средним. Температура тела может быть немного выше или ниже.
Температура тела выше или ниже средней не означает автоматически, что вы больны. На температуру тела могут влиять несколько факторов, в том числе возраст, пол, время суток и уровень активности.
Читайте дальше, чтобы узнать больше о нормальных диапазонах температуры тела для младенцев, детей, взрослых и пожилых людей.
Способность вашего тела регулировать изменения температуры с возрастом.
Людям старше 64 лет обычно сложнее приспособиться к внезапным изменениям температуры так же быстро, как и молодым людям. В целом пожилым людям труднее сохранять тепло. У них также чаще бывает более низкая температура тела.
Ниже приведены средние значения температуры тела в зависимости от возраста, согласно обзору исследований и более ранним исследованиям:
| Возраст | Оральный | Ректальный/ушной | Подмышка |
|---|---|---|---|
| 0–12 месяцев | 9003 2 95,8–99,3°F 96,8–100,3°F ( 37–37,9°C) | 94,8–98,3°F (36,4–37,3°C) | |
| Дети | 97,6–99,3°F (36,4–37,4°C) | 98,6–100,3°F ( 37–37,9°C) | 96,6–98,3°F (35,9–36,83°C) |
| Взрослые | 96–98°F (35,6–36,7°C) | 97–99°F (36,1–37,2°C) | 95–97°F (35–36,1°C) |
| 93–98,6°F (33,9–37°C) | 94–99,6°F (34,4–37,6°C) | 92–97,6°F (33,3–36 0,4°С) |
Определение вашего нормального диапазона может облегчить распознавание лихорадки.
Имейте в виду, что средняя температура тела у разных людей разная. Температура вашего тела может быть на 1 °F (0,6 °C) выше или ниже приведенных выше рекомендаций.
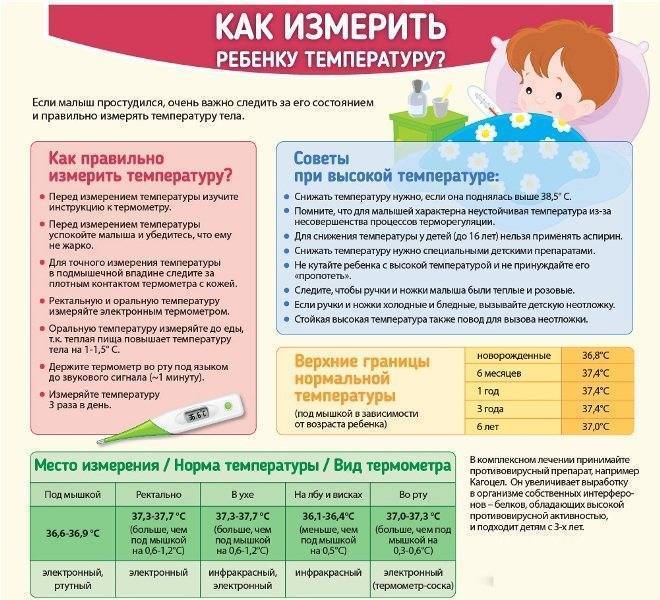
Существует четыре различных способа измерить температуру себе или члену семьи. Тем не менее, чтение может варьироваться от одного метода к другому.
В таблице ниже показано, какой метод рекомендуется для каждой возрастной группы:
| Возраст | Ректальный | Височный (лоб) | Оральный | Ty панический (ухо) |
|---|---|---|---|---|
| До 3 месяцев | X | |||
| 3–6 месяцев | X | X | ||
| 6 месяцев–3 года | X | X | X | |
| X | X | X | ||
| Взрослые | X | X | X | |
| Пожилые люди | X | X | X |

 Этот метод не так точен и не рекомендуется.
Этот метод не так точен и не рекомендуется.
 Эта операция повышает температуру тела в ответ на болезни и инфекции, с которыми иногда можно бороться без какого-либо вмешательства. Со временем и отдыхом температура вашего тела, скорее всего, вернется к норме без лечения.
Эта операция повышает температуру тела в ответ на болезни и инфекции, с которыми иногда можно бороться без какого-либо вмешательства. Со временем и отдыхом температура вашего тела, скорее всего, вернется к норме без лечения.

 Лихорадка в большинстве случаев проходит после нескольких дней отдыха.
Лихорадка в большинстве случаев проходит после нескольких дней отдыха.

 Спальные мешки могут быть изготовлены из более прохладного или более теплого материала, и вы можете менять их в зависимости от времени года. Ваш младенец не должен носить головной убор в помещении, потому что это влияет на внутреннюю температуру тела и может препятствовать охлаждению младенца.
Спальные мешки могут быть изготовлены из более прохладного или более теплого материала, и вы можете менять их в зависимости от времени года. Ваш младенец не должен носить головной убор в помещении, потому что это влияет на внутреннюю температуру тела и может препятствовать охлаждению младенца.