симптомы и лечение. Признаки, причины и диагностика атопического дерматита у ребенка.
Атопический дерматит у детей – это хроническое, рецидивирующее воспалительное заболевание кожи с иммунным механизмом. В результате реакций гиперчувствительности к различным антигенам (пищевым продуктам, пневмоаллергенам, бактериальным белкам) у генетически предрасположенных детей выделяется ряд воспалительных факторов.
Это приводит к экзематозным поражениям, которые состоят из отека и микровезикул, приводящих к зуду, раздражению, царапинам и воспалительным поражениям, симметричным, изменяющимся по внешнему виду и локализации в зависимости от возраста ребенка. Это часто связано с астмой, ринитом и пищевой аллергией.
Специалисты выделяют следующие виды болезни:
-
Младенческий (от рождения до 2-х лет). Первые признаки появляются в первые месяцы жизни. Сыпь локализуется в области щек и лба. В народе этот вид заболевания называют диатезом.
 Пораженные участки мокнут и отекают
Пораженные участки мокнут и отекают
-
Детский (от 2 до 12 лет). Обостряется при контакте кожного покрова с раздражителем. Отличается чрезмерной сухостью и зудом.
В зависимости от возбудителя существуют следующие клинико-этиологические варианты: пищевой, грибковый, клещевой и пыльцевой. Также выделяют вид заболевания со вторичным инфицированием.
Детский атопический дерматит является проблемой общественного здравоохранения в развитых странах и имеет распространенность от 10 до 20%. В одной и той же стране показатели выше в городских районах и среди населения с более высоким уровнем жизни. С возрастом распространенность и интенсивность заболевания уменьшаются. У 60% пациентов диагностируется в первый год жизни, главным образом в первые шесть месяцев, у 85% — в первые 5 лет и только у 10% после 7 лет.
У 70-80% пациентов развивается на фоне наследственной предрасположенности.
-
мутации приводят к появлению микротрещина, трансэпидермальной потере влаги и нарушению рН;
-
это способствует проникновению раздражителей окружающей среды, аллергенов (клещей, продуктов питания, пыльцы), которые повышают чувствительность, и патогенов, таких как золотистый стафилококк.
Эти факторы приводят к клеточной инфильтрации дермы и постоянному воспалению с первоначально дисбалансом лимфоцитов, которые продуцируют Ig E при контакте с аллергенами. Субклиническое воспаление сохраняется даже вне обострения
Основные причины заболевания:
-
Чрезмерная сухость. У больных есть дефект, который препятствует увлажнению кожного покрова. Ситуация особенно ухудшается зимой из-за использования обогревателей и снижения влажности в помещениях.

-
Раздражитель. Различная бытовая химия и некачественные уходовые средства могут вызвать жжение, покраснение, зуд или сухость.
-
Эмоциональный стресс. Сплошные разочарования, страх и гнев – провокаторы, на которые кожа ребенка реагирует зудом и покраснением.
-
Чрезмерное потоотделение. Если одежда не соответствует погоде, кожа выполняет функцию терморегуляции – потеет, что приводит к ухудшению клинической картины.
Отдельно следует рассмотреть инфицирование стафилококком. В этом случае появляются очерченные участки или везикулы с гноем. Спровоцировать заболевание может герпес и грибок. В редких случаях пыльца, пылевые клещи и домашние животные вызывают атопическую форму дерматита у самых маленьких.
Клинические проявления составляют основу диагноза, т. к. не существует специфических микроскопических или лабораторных изменений.
к. не существует специфических микроскопических или лабораторных изменений.
Основные проявления в зависимости от возраста:
-
Младенцы. Признаки болезни появляются со второго месяца, с эритематозной экзантемой, с большим экссудативным компонентом, который образует струпья и локализуется на щеках, на лбу, а также поражает носогубный треугольник. Распространяется на кожу головы, переднюю часть туловища и конечности симметрично. Область подгузника обычно остается нетронутой.
-
Дети от 2 до 12 лет. Кожные проявления могут начаться на этом этапе или возобновиться после свободного интервала до 2-3 лет. Характерна локализация на локтевых сгибах и подколенных складках. В пораженной области присутствует характерный зуд. Другими типичными местами локализации являются бедра, запястья, веки, руки и пальцы.
-
Подростки. Папулезные и лишаеподобные поражения преобладают в этой фазе на основе интенсивного ксероза.
 Преимущественно локализуется в больших складках, на верхней трети рук и спины, тыльной стороне рук и ног и на пальцах.
Преимущественно локализуется в больших складках, на верхней трети рук и спины, тыльной стороне рук и ног и на пальцах.
Симптомы, которые должны насторожить родителей: сухая кожа, небольшие трещины в складке мочки уха, пальцев рук и ног, покраснение и шелушение тыльной стороны пальцев ног или рта. Гиперкератоз, придающий вид «мурашек», локализуется на ягодицах, дельтовидной области, наружном стороне бедер и туловища. Возможны эритематозные бляшки на щеках, темные круги под глазами и бледность.
Осложнения атопического дерматита у детей:
-
Астма и аллергический ринит (сенная лихорадка). Иногда экзема предшествует этим заболеваниям. Более половины маленьких детей с атопическим дерматитом заболевают астмой и аллергическим ринитом в возрасте 13 лет.
-
Хронический зуд и шелушение. Это расстройство может привести к тому, что пораженный участок изменит цвет и утолщится.

-
Кожные инфекции. Инфицирование увеличивает риск заражения бактериями и вирусами, например вирусом простого герпеса.
-
Аллергический контактный дерматит. Это заболевание часто встречается у больных с атопической формой дерматита.
-
Проблемы со сном. Характерный выраженный зуд может привести к бессоннице.
Диагностика атопического дерматита
Назначают обследование на общий и специфический Ig E для определения причины, вызывающей воспаление кожи. Врач ставит диагноз путем осмотра пораженных участков и изучения истории болезни. Специалист также может использовать пластыри или другие тесты, чтобы исключить другие кожные заболевания.
Если родители подозревают, что определенная пища была причиной сыпи на теле ребенка, то нужно сообщить об этом врачу и уточнить о возможности выявления потенциальных пищевых аллергенов. В этом случае для лечения назначается диета.
В этом случае для лечения назначается диета.
Атопический дерматит может быть постоянным. Возможно, придется попробовать несколько методов лечения в течение нескольких месяцев или лет, чтобы контролировать заболевание. Даже если лечение успешное, признаки и симптомы могут появиться снова.
Раннее выявление болезни позволяет вовремя начать лечение. Именно поэтому при появлении первичных симптомов нужно обратиться к аллергологу-иммунологу или дерматологу.
Если регулярное увлажнение и другие меры личной гигиены не помогают, врач может предложить медикаментозное лечение:
-
Кортикостероидные мази. Снимают зуд и помогают восстановить кожу. Нанесите их, следуя инструкции после увлажнения кожи, чтобы исключить возникновение побочных реакций.
-
Ингибиторы кальциневрина. Мази назначаются в возрасте от 2-х лет и старше. Влияют на иммунную систему. Избегайте интенсивного солнечного света при использовании этих продуктов.

-
Лекарства для борьбы с инфекцией. Антибактериальный крем назначается при бактериальной инфекции, открытых язвах или трещинах. Также могут быть назначены антибактериальные препараты внутрь.
-
Лекарственные средства для контроля воспаления. В тяжелых случаях врач может назначить пероральные кортикостероиды.
Эффективное и интенсивное тяжелых форм заболевания включает обертывание пораженного участка кортикостероидами местного применения и влажными повязками. Процедура выполняется под контролем медицинских работников.
Фототерапия (светотерапия) назначается детям, состояние которых не улучшается при проведении местного лечения. Процедура заключается в воздействии контролируемого количества естественного солнечного света отдельно или совместно с лекарственными средствами.
Несмотря на эффективность, долгосрочная фототерапия имеет пагубные последствия, такие как преждевременное старение и повышенный риск развития рака. По этим причинам фототерапия не так часто используется у маленьких детей и не проводится у младенцев.
По этим причинам фототерапия не так часто используется у маленьких детей и не проводится у младенцев.
Следующие рекомендации направлены на предотвращение эпизодов заболевания и минимизацию последствий сухости после принятия ванны:
-
Увлажняйте кожу не реже двух раз в день. Используйте кремы, мази или лосьоны, которые удерживают влагу. Выберите один или несколько продуктов, подходящих для ребенка.
-
Старайтесь идентифицировать и избегать триггеров, которые ухудшают состояние. Предотвратите стресс, негативное воздействие пыли пыльцы. Одевайте ребенка по сезону, чтобы он не потел.
-
-
Используйте только мягкое мыло.
 Выбирайте средства с нейтральным уровнем pH. Антибактериальное мыло удаляет натуральные масла и высушивает кожу.
Выбирайте средства с нейтральным уровнем pH. Антибактериальное мыло удаляет натуральные масла и высушивает кожу.
Водные процедуры не должны превышать 10-15 минут. После принятия ванны высушите кожу, деликатно промокнув мягким полотенцем, и нанесите увлажняющее средство.
При появлении атопического дерматита у малыша обращайтесь в наш медицинский центр. У нас работают компетентные специалисты, имеющие большой практический опыт. Предлагаем воспользоваться услугой вызова врача на дом. Дети увереннее чувствуют себя в привычной обстановке, поэтому диагностика вызывает меньший стресс.
Мы оперативно реагируем на дополнения и изменения цен в прейскуранте. Во избежание недоразумений рекомендуется уточнять полный перечень услуг и их стоимость в регистратуре клиники или по телефону 8-495-104-35-35.
Размещенный на сайте прайс-лист не является офертой. Медицинские услуги предоставляются на основании заключенного договора.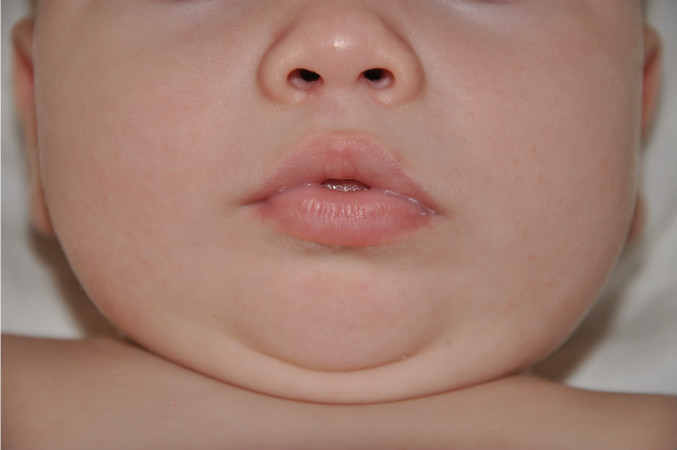
Записаться на прием
Статья не заменяет прием врача. Обязательно проконсультируйтесь со специалистом, который определит диапозон и назначит лечение.
Из-за редкого заболевания 10-летний мальчик может задохнуться во время сна
Admin
На нашем канале продолжается серия репортажей в рамках благотворительного телерадиомарафона «Добро без границ». Мы обращаемся к руководителям предприятий, бизнес- сообществу, известным людям — сделаем этот шаг вместе и, возможно, спасём чью-то жизнь и подарим надежду. Сегодня мы расскажем историю 10-летнего Димы Харитонова из Чамзинки, из-за редкого заболевания мальчик может задохнуться во время сна.
Заболевание Димы Харитонова уникально, во всём мире сейчас подобных случаев едва наберётся несколько десятков, в России их и вовсе 6. Синдром Роххад – сопровождается гиповентиляцией лёгких. Днём Дима, как и все обычные мальчишки ходит в школу, увлекается компьютером и играет с любимым котом, а ночью его жизнь зависит от аппарата ИВЛ, заснув без него ребёнок может попросту не проснуться. Проблемы с дыханием мама обнаружила 3 года назад.
Днём Дима, как и все обычные мальчишки ходит в школу, увлекается компьютером и играет с любимым котом, а ночью его жизнь зависит от аппарата ИВЛ, заснув без него ребёнок может попросту не проснуться. Проблемы с дыханием мама обнаружила 3 года назад.
Яна Харитонова — мама Димы: «Я пришла с ночи с работы и обнаружила, что у ребёнка был носогубный треугольник синий. Естественно мы не понимали в чём дело, мы обратились в скорую помощь и начались наши долгие 3 месяца реанимации, мы не понимали, что происходит. В итоге нам поставили редчайший диагноз — синдром Роххад.»
Долгое время мальчик ночевал в больнице, где ему своевременно могли оказать помощь, пока мама с помощью неравнодушных людей не приобрела собственную реанимацию. Мировая медицина ещё не научилась избавлять людей от столь редкого заболевания, поэтому всё лечение сводится к постоянному контролю дыхания. Ежедневно нужны антибактериальные фильтры и пластыри, под рукой всегда датчик на палец. Но самым непосильным с наступлением ковидных времён стали расходники на аппарат искусственной вентиляции, в частности маски. Если она выйдет из строя Диме снова придётся ночевать в реанимации.
Если она выйдет из строя Диме снова придётся ночевать в реанимации.
Яна Харитонова — мама Димы: «У нас была на замену, сейчас у нас маски нет. А она необходима, стоит в районе 20.000 р.»
Сейчас мальчик ходит в 4 класс. Любит точные предметы и окружающий мир. За своё старание и безграничную любовь к учёбе уже в юном возрасте собрал целую россыпь наград.
Кроме того, вот уже несколько лет увлекается оригами и не планирует сдаваться без борьбы. Помочь ему в этом может каждый из вас. Достаточно отправить СМС-сообщение. Пишем слово ЗВОН, делаем пробел, набираем сумму пожертвования и отправляем на короткий номер 7715. В ответ придет сообщение с просьбой подтвердить платеж. Это осуществляется бесплатной ответной СМС своему оператору. После списания денежных средств придет сообщение об успешном платеже.
Детская метгемоглобинемия (синдром голубого ребенка)
Младенческая метгемоглобинемия также называется «синдром синюшного ребенка». Это состояние, при котором кожа ребенка становится синей. Это происходит, когда в крови недостаточно кислорода.
Это состояние, при котором кожа ребенка становится синей. Это происходит, когда в крови недостаточно кислорода.
Родители должны немедленно обратиться к врачу, если кожа ребенка имеет необычный синеватый оттенок.
Метгемоглобинемия — это состояние, которое у некоторых детей рождается (врожденное) или развивается в раннем возрасте (приобретенное).
Приобретенная метгемоглобинемия встречается чаще, чем врожденная форма. Это может быть вызвано воздействием различных веществ и некоторыми состояниями здоровья.
- Младенцы в возрасте до 12 месяцев, которые едят продукты с высоким содержанием нитратов или пьют воду с нитратами, более склонны к метгемоглобинемии.
- Метгемоглобинемия также может быть вызвана некоторыми лекарствами (например, бензокаином, дапсоном) и химическими веществами (например, анилином, нафталином).
- Некоторые состояния здоровья, такие как анемия, непереносимость молочного белка, тяжелый метаболический ацидоз и инфекции мочевыводящих путей, могут повышать риск развития метгемоглобинемии у младенцев.

- Симптомы могут включать синюшность кожи (цианоз), учащенное сердцебиение, одышку, тошноту, диарею, вялость, потерю сознания и судороги.
- Высокий процент метгемоглобина в крови может привести к смерти.
- Легкие случаи метгемоглобинемии могут не требовать лечения.
- Основным средством лечения тяжелых случаев приобретенной метгемоглобинемии является препарат метиленовый синий, который может насыщать кровь кислородом.
- Другие методы лечения включают аскорбиновую кислоту, переливание крови, обменное переливание крови и оксигенотерапию.
- Врожденную метгемоглобинемию нельзя предотвратить.
- Не давайте детям младше 6 месяцев продукты, богатые нитратами, такие как шпинат, свекла или морковь.
- Проверьте частные колодцы на нитраты, чтобы убедиться, что их можно пить.

- Не давайте детям пить воду с нитратами.
- Если в частном колодце уровень нитратов превышает 10 миллиграммов на литр (мг/л), то беременным и кормящим женщинам следует использовать бутилированную воду вместо воды из колодца.
- Ежегодно проверяйте колодец на содержание нитратов и принимайте меры, если уровень высок.
- Высокий уровень нитратов в питьевой воде может затронуть всех.
- Узнайте больше о влиянии нитратов на здоровье на странице DHS «Нитраты в частных скважинах».
Информация о состоянии, подлежащем регистрации:
- Памятка DPH/BEOH: Наблюдение органов общественного здравоохранения за предполагаемыми случаями детской метгемоглобинемии
- EpiNet: отчет о случаях детской метгемоглобинемии и протокол расследования, P-02619
Общие ресурсы:
- Нитраты в колодезной воде и метгемоглобинемия – Департамент здравоохранения штата Миннесота
- Метгемоглобинемия — Medline Plus
- ToxFAQ для нитратов и нитритов — ATSDR
Не можете найти то, что ищете? Связаться с нами!
Последняя редакция 11 января 2023 г.

 Пораженные участки мокнут и отекают
Пораженные участки мокнут и отекают

 Преимущественно локализуется в больших складках, на верхней трети рук и спины, тыльной стороне рук и ног и на пальцах.
Преимущественно локализуется в больших складках, на верхней трети рук и спины, тыльной стороне рук и ног и на пальцах.

 Выбирайте средства с нейтральным уровнем pH. Антибактериальное мыло удаляет натуральные масла и высушивает кожу.
Выбирайте средства с нейтральным уровнем pH. Антибактериальное мыло удаляет натуральные масла и высушивает кожу.

