О месячных после родов | Clinic.kg
Месячные после родов
30 Июн 2019
Здоровая беременность и роды здорового малыша – повод для гордости женщины собой и своим здоровьем. Важная тема, которая волнует многих женщин после родов – это менструация: когда ее ждать, почему цикл нерегулярный, можно ли забеременеть во время грудного вскармливания и многое другое. Разберем основные вопросы в нашей статье.
Послеродовые выделения
Послеродовые обильные выделения у женщины к менструации отношения не имеют — это лохии, которые из кровянистых становятся сукровичными, и затем прозрачными, полностью исчезая. Спустя примерно два месяца матка и яичники возвращаются к своему физиологическому состоянию и размерам, и значит, вполне возможно начало менструальных циклов с созреванием яйцеклеток и менструациями. Таким образом, первых месячных женщина может ожидать с 2-3-го месяца после родов.
Когда должны начаться месячные после родов?
Этот срок зависит от вида вскармливания ребенка: естественного или искусственного. Выработка грудного молока происходит под действием гормона гипофиза пролактина. Не нарастает уровень эстрогенов, поэтому при грудном вскармливании месячные начинаются, в среднем спустя 2 месяца после родов, чаще при кормлении «по часам». Но бывают случаи, когда у некоторых кормящих женщин месячные не наступают в течение года, а у некоторых – могут восстановиться через месяц-полтора после родов. В среднем срок наступления месячных при грудном вскармливании варьируется от 3 месяцев до полугода.
Выработка грудного молока происходит под действием гормона гипофиза пролактина. Не нарастает уровень эстрогенов, поэтому при грудном вскармливании месячные начинаются, в среднем спустя 2 месяца после родов, чаще при кормлении «по часам». Но бывают случаи, когда у некоторых кормящих женщин месячные не наступают в течение года, а у некоторых – могут восстановиться через месяц-полтора после родов. В среднем срок наступления месячных при грудном вскармливании варьируется от 3 месяцев до полугода.
Сколько длятся месячные в послеродовом периоде?
Часто первая менструация довольно обильная. Могут быть сильные выделения, месячные со сгустками крови. В случае если приходится менять прокладку через каждый час, следует обратиться за помощью к врачу: это может быть симптомом начавшегося кровотечения. Последующие месячные обычно приобретают нормальный характер. В других случаях в первые месяцы у женщин появляются нерегулярные мажущие выделения. Это характерно для грудного вскармливания, когда синтез пролактина постепенно уменьшается.
Причины медленного восстановления регулярного цикла
У каждой женщины свой индивидуальный срок восстановления менструального цикла. Это определяется активностью выработки гормонов половых желез, гипофиза, состоянием иммунной и репродуктивной системы в целом. Для этого существует ряд причин, которые влияют на организм в послеродовом периоде:
- особенности индивидуального гормонального фона;
- наследственные факторы;
- характер родового процесса;
- особенности восстановления матки.
Что делать, если менструальный цикл стал нерегулярным:
- В первые месяцы послеродового восстановительного периода не стоит паниковать. В большинстве случаев это вариант нормы. У каждой женщины нормализация цикла происходит индивидуально, обычно в течение первых месяцев возобновления менструального кровотечения. Нерегулярность чаще бывает у кормящих мам.
- Для восстановления нормальной функции всех органов и систем нужно около 2 месяцев.
 Баланс в эндокринной системе наступает позже, особенно если применяется грудное вскармливание. Поэтому женщина может чувствовать себя вполне здоровой, но при этом у нее не будет менструации.
Баланс в эндокринной системе наступает позже, особенно если применяется грудное вскармливание. Поэтому женщина может чувствовать себя вполне здоровой, но при этом у нее не будет менструации.
- Обратить внимание на нерегулярный цикл следует только через 3 цикла. Это может быть связано с воспалительным процессом, эндометриозом или опухолью половых органов. Задержка вторых месячных не опасна, если только она не связана с повторной беременностью.
Месячные после операции кесарева сечения
Менструация после операции кесарева сечения восстанавливается так же, как и после нормальных родов. Во время лактации месячные не приходят в течение полугода. На фоне искусственного вскармливания с роддома за счет отсутствия стимуляции сосков (при которой активизируется синтез окситоцина, сокращающего матку), восстановление может идти несколько медленнее, плюс еще имеется рубец на матке. Поэтому восстановление менструальной функции может наступить чуть позднее, на несколько недель.
Цикл после патологического течения беременности или родов
После прерывания замершей беременности или аборта первая менструация наступает в течение 45 дней. Если этого не случилось, женщине следует обратиться за помощью к гинекологу. Чтобы исключить такие причины аменореи, как оставшаяся часть плодного яйца в матке или воспаление, через 10 дней после прекращения замершей или нормальной беременности необходимо пройти УЗИ.
Патологии месячных, на что обратить внимание и сразу обращаться к специалистам:
- Внезапное прекращение послеродовых выделений – признак загиба матки или эндометрита, скопления лохий в маточной полости — лохиометры.
- Скудные месячные в течение 3 циклов и более. Возможно, они являются симптомом гормональных нарушений, синдрома Шихана или эндометрита.
- Нерегулярность менструации через полгода после ее восстановления, перерыв между кровянистыми выделениями более 3 месяцев.
 Чаще всего сопутствует патологии яичников.
Чаще всего сопутствует патологии яичников. - Слишком обильные кровотечения в течение 2 и более циклов, особенно после хирургического способа родоразрешения или прерывания беременности. Они нередко вызваны оставшимися на стенках матки тканями плодных оболочек.
- Длительность менструации более недели, что сопровождается слабостью, головокружением.
- Появление боли в животе, лихорадка, неприятный запах, изменение цвета вагинальных выделений – признак опухоли или инфекции.
- Мажущие пятна до и после месячных – вероятный симптом эндометриоза или воспалительного заболевания.
- Зуд во влагалище, примесь творожистых выделений – признак молочницы.
- Кровотечение два раза в месяц, на протяжении более 3 циклов.
Можно ли забеременеть?
Самый распространенный миф – что женщина не может забеременеть, если кормит грудью малыша. Дело в том, что процесс овуляции — первой после родов, формируется до наступления первых кровянистых выделений, и именно она при незащищенном половом акте может привести к незапланированной беременности, а женщина родит погодок. Если женщина не кормит, о предохранении после родов нужно думать сразу, с первого же полового контакта, так как динамика восстановления репродуктивных функций у всех разная, через 6-8 недель с момента родов возможна уже первая овуляция.
Если женщина не кормит, о предохранении после родов нужно думать сразу, с первого же полового контакта, так как динамика восстановления репродуктивных функций у всех разная, через 6-8 недель с момента родов возможна уже первая овуляция.
Помните, что длительная задержка месячных после родов или сбой цикла – это не всегда симптомы опасных нарушений, но в любом случае нежелательно заниматься самолечением. При любых вопросах и проблемах, возникающих с репродуктивной системой, обращайтесь за консультацией к нашим специалистам.
Первые месячные после родов – сроки восстановления цикла
Срочно в номер: она вернулась!
Итак… Прошло немало времени. После небольшого перерыва (пока матка была немного занята вынашиванием человека) менструация наконец-то возвращается! Но когда именно после родов цикл нормализуется и как он будет выглядеть? Ниже мы рассказываем про все, что тебе нужно знать о первой менструации после беременности.
Когда начинаются первые месячные после родов?
Ожидание менструации после беременности может напоминать ожидание воссоединения со старым другом… или встречу с надоедливой знакомой, по которой ты ни капли не скучала! Независимо от того, как ты к ней относишься, менструация вернется в свое время, и нет надёжного способа предсказать точно, когда.
Если ты кормишь ребенка из бутылочки или комбинируешь искусственное и грудное вскармливание, месячные могут начаться уже через 5-6 недель после родов, но исключительно грудное вскармливание может задержать ее возвращение [1]. Если ты кормишь грудью, гормоны, ответственные за выработку молока, поддерживают низкий уровень прогестерона и эстрогено⬬ — гормонов, вызывающих овуляцию и менструацию.
Когда менструация вернется, может потребоваться некоторое время на регуляцию цикла, или даже продолжительное, если ты кормишь грудью. Давай поговорим о том, какой вид могут иметь первые месячные после родов, чтобы ты знала, чего можно ожидать.
На что похожи первые месячные после родов?
Пока твоё тело в целом и V-зона в частности приходят в былую форму, менструальный цикл после родов может отличаться от того, к которому ты привыкла до беременности. На первых порах месячные могут быть нерегулярными или более обильными, могут выделяться небольшие сгустки. Любые симптомы ПМС, такие как менструальные боли, также могут ощущаться иначе, чем ты привыкла. Старайся не обращать внимания на какие-либо изменения: так твой организм входит в новый естественный ритм.
Любые симптомы ПМС, такие как менструальные боли, также могут ощущаться иначе, чем ты привыкла. Старайся не обращать внимания на какие-либо изменения: так твой организм входит в новый естественный ритм.
Внимание: не путай первую менструацию после беременности с лохиями — выделениями, которые возникают сразу после родов, часто довольно обильными, особенно в первые дни послеродового периода. Хотя такие выделения могут выглядеть пугающими, помни, что так твоё тело естественным образом восстанавливается после родов, и обычно беспокоиться не о чем. Чтобы узнать больше, ты можешь прочесть нашу статью о послеродовых выделениях.
Можно ли пользоваться тампонами после родов?
Когда менструальный цикл стабилизируется, ты можешь вернуться к использованию тампонов, если так тебе привычнее. Важно подождать не менее шести недель, прежде чем начать использовать тампон или менструальную чашу, иначе существует риск заражения [2]. Во время послеродового обследования, примерно через шесть недель после родов, уточни у врача, можно ли тебе снова использовать привычные средства после возвращения месячных.
Если роды проходили естественным вагинальным путем, ты можешь обнаружить, что теперь тебе нужен тампон большего размера. Это связано с тем, что влагалище стало более свободным, по крайней мере, на несколько ближайших месяцев, и тебе теперь сложно удерживать тампон внутри. Может показаться странным, что твоё тело не такое, каким ты его помнишь. Подобные изменения встречаются очень часто, а все потому, что твоё тело проделало большую работу, вынашивая и рожая нового человечка. Поэтому попробуй использовать тампоны на размер больше. Продолжай подбирать подходящий тебе тампон по размеру и впитывающей способности. Помни: в идеале менять тампон нужно примерно каждые четыре часа.
Если ты обычно используешь тампоны самого большого размера и обнаруживаешь, что и они не удерживаются внутри, то, возможно, придется подождать, пока тазовое дно не укрепится достаточно, чтобы ты снова могла пользоваться привычным средством гигиены. Попроси врача рассказать об упражнениях для мышц тазового дна, чтобы подтянуть мышцы влагалища. Понадобится всего лишь несколько минут на тренировку мышц тазового дна, и её можно делать стоя в очереди в супермаркете или за просмотром любимого телешоу. Ты можешь очень быстро изменить ситуацию в лучшую сторону!
Понадобится всего лишь несколько минут на тренировку мышц тазового дна, и её можно делать стоя в очереди в супермаркете или за просмотром любимого телешоу. Ты можешь очень быстро изменить ситуацию в лучшую сторону!
Начав использовать тампоны после родов, ты можешь обнаружить, что в некоторые моменты тебе требуется дополнительная защита. На помощь могут прийти толстые или тонкие прокладки, которые защитят одежду от любых неожиданностей. Да, неожиданности еще могут возникать, пока ты подбираешь средства с подходящей поглощающей способностью под свой цикл, но все это — часть радостей и горестей жизни с месячными.
Насколько скоро после родов можно снова забеременеть?
Ты можешь забеременеть уже через 3 недели после родов, даже если у тебя еще не начались месячные! Если не хочешь этого, важно использовать контрацептивы, когда ты, наконец, вернёшься к регулярной половой жизни после родов (что произойдет в своё время — просто поговори со своим партнером, когда почувствуешь, что готова). Ты можешь обсудить со специалистом, какие контрацептивы лучше всего подойдутит именно тебе.
Ты можешь обсудить со специалистом, какие контрацептивы лучше всего подойдутит именно тебе.
Если ты забеременела с помощью ЭКО или тебе сообщили о возможной необходимости лечения бесплодия в будущем, но ты хотела бы попробовать завести еще одного ребенка, то можешь обратиться к врачу по бесплодию вскоре после родов.
Если хочешь узнать больше о том, что может произойти после родов, прочти наши статьи о послеродовых выделениях и о том, как меняется влагалище после беременности.
Медицинская оговорка
Медицинская информация, содержащаяся в этой статье, является справочной и не может использоваться в каких-либо диагностических или лечебных целях. Проконсультируйся со своим врачом по поводу конкретного заболевания.
[Ссылки:]
note-1[1] https://www.nhs.uk/common-health-questions/pregnancy/when-will-my-periods-start-again-after-pregnancy/
note-2[2] https://www. nhs.uk/common-health-questions/pregnancy/how-soon-can-i-use-tampons-after-giving-birth/
nhs.uk/common-health-questions/pregnancy/how-soon-can-i-use-tampons-after-giving-birth/
Нежелательный рост ПМС после послеродовой депрессии
[Примечание редактора: Джеймс из блога Джеймс и Джакс сегодня у нас в гостях, чтобы поделиться своим опытом о взлетах и падениях периодов послеродовой депрессии. Я хорошо знаю американские горки, о которых она говорит. -Кэтрин]
Благодаря беременности и грудному вскармливанию у меня не было месячных более двух с половиной лет. Когда он, наконец, вернулся в апреле, начался настоящий ад. Ну, на самом деле это было примерно за две недели до возвращения дорогой тети Фло, когда я начал закручиваться. ( Боже, ты не ненавидишь, когда женщины так относятся к своим месячным? Я делаю. Так что извините за это. )
Половину апреля я почти ненавидел (с большой буквы) всех, кроме малышки Джакс. Я принял много, МНОГО ванн с пеной, чтобы сбежать в свой собственный прекрасный ароматный маленький мир. Слава богу, двери в ванную заперты. Я пил вино много ночей. Я сделал то, что должен был сделать, но понятия не имел, зачем я это делаю. О, а судороги во время овуляции? Матерь Божья, они были худшими КОГДА-ЛИБО. В какой-то момент я легла на кухонный пол, готовя ужин, и замерла, ожидая, пока пройдет боль, гадая, не заболела ли я чем-нибудь. Я даже представить не могу, о чем думал бедняга Джекс, когда я лежала, сжимая шпатель!
Слава богу, двери в ванную заперты. Я пил вино много ночей. Я сделал то, что должен был сделать, но понятия не имел, зачем я это делаю. О, а судороги во время овуляции? Матерь Божья, они были худшими КОГДА-ЛИБО. В какой-то момент я легла на кухонный пол, готовя ужин, и замерла, ожидая, пока пройдет боль, гадая, не заболела ли я чем-нибудь. Я даже представить не могу, о чем думал бедняга Джекс, когда я лежала, сжимая шпатель!
Потом в пятницу у меня начались первые послеродовые месячные. Ура! Вроде, как бы, что-то вроде. По крайней мере, существовало веское объяснение гормональным американским горкам, на которых я каталась последние несколько недель, а также конец был виден! Судороги тоже уменьшились.
Но потом гормональные американские горки Мэй превратили Эйприл в детский аттракцион. В мае, примерно во время овуляции (или начала лютеиновой фазы), я испытала СИЛЬНУЮ тревогу и депрессию. Это мгновенно вернуло меня в дни послеродовой депрессии. И напоминание о тех днях, о тех чувствах одиночества, страха, беспокойства, грусти без веской причины, вины и так далее, только тянуло меня вниз еще больше.
Видите ли, по моему мнению, есть что-то чуть ли не хуже послеродовой депрессии , и это напоминание о том, каково было ПРЛ, и страх, что вы еще не совсем в безопасности, несмотря на то, что думали об этом в течение нескольких месяцев. Или годы. Или что угодно. Страх возвращения монстра, на мой взгляд, был на самом деле страшнее самого монстра.
В течение двух дней в середине мая я чувствовала себя точно так же, как чувствовала себя на самом низком уровне, когда мой сын был новорожденным. Добавьте к этим ужасным чувствам страх, что я начинаю все сначала в своей борьбе, и отчаяние, что я не смогу сделать это снова. Я боялся выходить из дома, потому что не думал, что смогу справиться даже с малейшим вызовом мира. Я хотел свернуться калачиком на диване в пустом доме с кучей телепередач, сохраненных на видеорегистраторе, — так много, что мне не нужно было думать целыми днями, пока туман не рассеялся. Я не мог сосредоточиться. Я не мог ясно мыслить. Я не пошел на работу.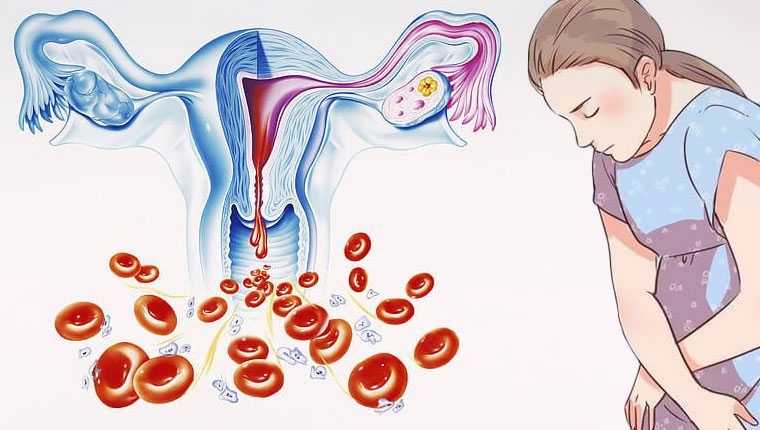 Я просто не мог. И все же мне пришлось стать мамой. К счастью, у меня хватило здравого смысла позвонить своему терапевту (с которым я недавно «расстался») и рассказать ей, что происходит.
Я просто не мог. И все же мне пришлось стать мамой. К счастью, у меня хватило здравого смысла позвонить своему терапевту (с которым я недавно «расстался») и рассказать ей, что происходит.
Она предположила, что то, что я испытываю, может быть тяжелым предменструальным синдромом, и что мне нужно записаться на прием к своему акушеру-гинекологу, чтобы обсудить мои симптомы. Той ночью я пошла к акушеру-гинекологу, где мне поставили диагноз «тяжелый ПМС» и прописали Сарафем, то есть прозак, который используется в низких дозах только во время лютеиновой фазы менструального цикла.
На следующий день я исследовала совместимость Сарафема с грудным вскармливанием (я получила смешанные советы от нескольких практикующих врачей и фармацевта о том, безопасно ли его использовать при грудном вскармливании) и пришла к выводу, что предпочитаю другие немедикаментозные варианты. Я из тех людей, которые испытывают большую тревогу при мысли о приеме успокаивающих препаратов. Не идеально, я знаю.
Во время моего исследования я получил отличный совет от женщин, которых я знаю через Твиттер и другие социальные сети, а также в реальной жизни, у которых был подобный опыт с их первыми несколькими послеродовыми периодами. Я и не подозревала, что такие интенсивные перепады настроения, связанные с гормонами, довольно часто возникают в первые несколько послеродовых периодов. Почему об этом никто не говорит?
Я поклялся исключить кофеин из своей утренней рутины, уменьшить потребление сахара и, по возможности, побольше заниматься физическими упражнениями и солнечным светом. Кроме того, я поплелась в аптеку, чтобы вооружиться омега-3, кальцием, витамином D, комплексом B и травяным чаем. Это некоторые вещи, которые я читал (или слышал), которые могут помочь облегчить перепады настроения, связанные с тяжелым ПМС. Я решил, что сделаю укол в течение месяца и посмотрю, как я себя чувствую, пообещав себе, что, если мне не станет намного лучше, я выполню рецепт на Сарафем.
Рад сообщить, что июнь был гораздо более счастливым месяцем с точки зрения настроения. На самом деле, я даже не заметила, что у меня овуляция. У меня начались месячные без какого-либо предупреждения (это всегда весело)! Я не провел предыдущие несколько недель, ненавидя кого-либо. С мая у меня не было ни одного приступа паники. Я чувствую себя прекрасно. Я не знаю, связано ли это с коктейлем добавок, который я принимаю каждый день, или все просто утряслось, гормонально говоря, поскольку у меня было несколько послеродовых периодов. Но я счастлив, что снова чувствую себя собой. Я выигрываю!
На самом деле, я даже не заметила, что у меня овуляция. У меня начались месячные без какого-либо предупреждения (это всегда весело)! Я не провел предыдущие несколько недель, ненавидя кого-либо. С мая у меня не было ни одного приступа паники. Я чувствую себя прекрасно. Я не знаю, связано ли это с коктейлем добавок, который я принимаю каждый день, или все просто утряслось, гормонально говоря, поскольку у меня было несколько послеродовых периодов. Но я счастлив, что снова чувствую себя собой. Я выигрываю!
Это TMI (слишком много информации), чтобы вести блог о месячных и овуляции? Возможно, но я думаю, что если бы женщины были более откровенны в своих чувствах и переживаниях, даже когда речь идет о физических вещах, связанных с послеродовой депрессией, мы все могли бы выиграть.
Послеродовой период: три отдельные, но непрерывные фазы
J Prenat Med. 2010 апрель-июнь; 4(2): 22–25.
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности
Послеродовой период делится на три фазы. Третья фаза – отсроченный послеродовой период, который может длиться до 6 месяцев. Некоторые изменения в мочеполовой системе проходят намного дольше, а некоторые могут никогда полностью не вернуться к добеременному состоянию. Растущий объем литературы по поддержке тазового дна предполагает роды как начало целого ряда состояний, включая стрессовое недержание мочи, недержание газов или кала, пролапс матки, цистоцеле и ректоцеле. Продолжительность и тяжесть этих состояний влияют на многие переменные, в том числе на внутреннюю коллагеновую поддержку пациента, размер плода, способ родоразрешения и степень травмы промежности, возникающей естественным путем (разрывы) или ятрогенным путем (эпизиотомия).
Третья фаза – отсроченный послеродовой период, который может длиться до 6 месяцев. Некоторые изменения в мочеполовой системе проходят намного дольше, а некоторые могут никогда полностью не вернуться к добеременному состоянию. Растущий объем литературы по поддержке тазового дна предполагает роды как начало целого ряда состояний, включая стрессовое недержание мочи, недержание газов или кала, пролапс матки, цистоцеле и ректоцеле. Продолжительность и тяжесть этих состояний влияют на многие переменные, в том числе на внутреннюю коллагеновую поддержку пациента, размер плода, способ родоразрешения и степень травмы промежности, возникающей естественным путем (разрывы) или ятрогенным путем (эпизиотомия).
Ключевые слова: послеродовой период, заболевания мочеполовой системы, роды, тазовое дно.
Предотвращает ли плановое кесарево сечение развитие заболеваний тазового дна? Кросс-секционные и когортные исследования демонстрируют более высокую распространенность стрессового недержания мочи у женщин, у которых были вагинальные роды, по сравнению с женщинами, у которых было только кесарево сечение.
Применение щипцов и эпизиотомия были связаны с частыми сообщениями об ургентном недержании мочи, в то время как кесарево сечение было защитным. Удивительно, но кесарево сечение не обязательно предотвращает симптомы послеродового анального недержания.
Неясно, защищает ли кесарево сечение от послеродовых сексуальных жалоб. Поскольку кесарево сечение позволяет избежать травм половых путей, часто предполагалось, что оно защищает половую функцию после родов.
Послеродовой период называется «четвертым периодом родов» и состоит из трех отдельных, но непрерывных фаз.
Начальный или острый период включает первые 6–12 часов после родов. Это время быстрых изменений с возможностью немедленных кризисов, таких как послеродовое кровотечение, выворот матки, эмболия околоплодными водами и эклампсия.
Вторая фаза — подострый послеродовой период, который длится 2–6 недель. Во время этой фазы в организме происходят серьезные изменения с точки зрения гемодинамики, восстановления мочеполовой системы, обмена веществ и эмоционального состояния. Тем не менее, изменения менее быстрые, чем в острой послеродовой фазе, и пациентка, как правило, способна самостоятельно идентифицировать проблемы. Они могут варьироваться от обычного беспокойства по поводу дискомфорта в промежности до перинатальной кардиомиопатии или тяжелой послеродовой депрессии.
Тем не менее, изменения менее быстрые, чем в острой послеродовой фазе, и пациентка, как правило, способна самостоятельно идентифицировать проблемы. Они могут варьироваться от обычного беспокойства по поводу дискомфорта в промежности до перинатальной кардиомиопатии или тяжелой послеродовой депрессии.
Третья фаза — отсроченный послеродовой период, который может длиться до 6 месяцев (1). Изменения в этой фазе крайне постепенны, и патология встречается редко.
Это время восстановления тонуса мышц и соединительной ткани до добеременного состояния. Несмотря на то, что изменения на этом этапе малозаметны, лицам, осуществляющим уход, следует помнить, что тело женщины, тем не менее, полностью не восстанавливается до физиологии, существовавшей до беременности, примерно через 6 месяцев после родов.
Некоторые изменения в мочеполовой системе разрешаются гораздо дольше, а некоторые никогда полностью не возвращаются к добеременному состоянию. Растущий объем литературы по поддержке тазового дна предполагает роды как начало целого ряда состояний, включая стрессовое недержание мочи, недержание газов или кала, пролапс матки, цистоцеле и ректоцеле.
Многие переменные влияют на продолжительность и тяжесть этих состояний, в том числе собственная коллагеновая поддержка пациента, размер плода, способ родоразрешения и степень травмы промежности, возникшей либо естественно (разрывы), либо ятрогенно (эпизиотомия).
Даже когда кажется, что полное восстановление целостности тазового дна имеет место, менопауза может вызвать возвращение многих из этих проблем, поскольку коллагеновая поддержка эстрогена прекращается (2). Хотя хирургическое вмешательство не следует рассматривать до 6 месяцев после родов (период времени для полного восстановления поддержки соединительной ткани), агрессивная программа упражнений для мышц тазового дна может быть назначена в любое время в течение антенатального или послеродового курса и, как было показано, выгоды в некоторых сериях. Эпизиотомия и оперативное вагинальное родоразрешение увеличивают частоту тяжелых травм тазового дна и являются доказанными факторами риска последующей дисфункции тазового дна, однако они были выполнены в 29 случаях. % и 9% вагинальных родов соответственно в 2001 г. (3,4).
% и 9% вагинальных родов соответственно в 2001 г. (3,4).
Разрывы половых путей оцениваются по шкале от одного до четырех. Разрывы первой степени затрагивают только слизистую оболочку влагалища или кожу промежности.
Разрывы второй степени затрагивают мышцы тела промежности без нарушения анального сфинктерного комплекса. Разрывы третьей степени включают любой разрыв наружного анального сфинктера, а рваные раны четвертой степени включают разрыв как внутреннего, так и наружного анального сфинктера, а также слизистой оболочки прямой кишки (5).
Разрыв сфинктера также связан с увеличением на 270% сексуальной боли в послеродовом периоде по сравнению с женщинами, которые рожали без разрыва промежности (6).
Лучше рвать, чем резать; женщины, которые рожают со спонтанными разрывами, сообщают о меньшей боли при половом акте, чем женщины, перенесшие эпизиотомию.
Влияние менее тяжелых разрывов первой и второй степени на функцию тазового дна неизвестно.
Половой нерв также важен для мочеполовой системы, так как половой нерв проходит вдоль задней стенки таза и в конечном итоге выходит из таза для иннервации наружных половых органов, а из-за своей длины и положения он уязвим как для сдавления и растяжения, особенно при вагинальных родах, когда головка плода сдавливается тазовым дном (7,8).
Оценка латентности моторики терминалей полового нерва (PNTML) до и после родов демонстрирует изменения у женщин после вагинальных родов или кесарева сечения после родов.
Эти изменения не проявляются во время беременности (9) и часто проходят через 6 месяцев после рождения (10).
У женщин, обследованных через 48 часов после родов, продолжительность ПНТМЛ значительно выше, если у них были вагинальные роды с помощью щипцов, по сравнению со спонтанными вагинальными родами (11).
Повреждение тазового дна при родах можно объективно измерить с помощью МРТ комплекса, поднимающего задний проход.
Нерожавшие женщины не имеют дефектов мускулатуры, поднимающей задний проход, по данным МРТ. У 20% первородящих женщин после вагинальных родов развиваются дефекты в мышце, поднимающей задний проход (12). Дефекты чаще всего возникают в лобково-висцеральной части поднимающей задний проход.
Повреждения, поднимающие задний проход, связаны со стрессовым недержанием мочи, но остается неясным, является ли этот дефект причиной стрессового недержания мочи или просто маркером общей травмы тазового дна (13).
Стрессовое или императивное недержание мочи перед беременностью или родами встречается редко и встречается менее чем у 1% женщин (14,15).
Стрессовое недержание мочи во время беременности встречается часто и встречается у 32% первородящих женщин.
Считается, что причинами стрессового недержания мочи во время беременности являются увеличение массы тела матери и повышенное механическое давление на мочевой пузырь из-за увеличения матки, а также повышенное выделение мочи из-за увеличения скорости клубочковой фильтрации. Хотя многие женщины со стрессовым недержанием мочи во время беременности сообщают об исчезновении симптомов после родов, наличие недержания мочи во время беременности может быть предиктором послеродового недержания мочи (16,17).
Послеродовое недержание в краткосрочной перспективе может быть предвестником долгосрочных проблем. У женщин со стойким стрессовым недержанием мочи через 3 месяца после родов риск развития стрессового недержания мочи через 5 лет составляет 92% (18). Кросс-секционные (19) и когортные исследования (20, 21) демонстрируют более высокую распространенность недержания мочи при напряжении у женщин, у которых были вагинальные роды, по сравнению с женщинами, у которых было только кесарево сечение.
Кросс-секционные (19) и когортные исследования (20, 21) демонстрируют более высокую распространенность недержания мочи при напряжении у женщин, у которых были вагинальные роды, по сравнению с женщинами, у которых было только кесарево сечение.
Эти различия существенны только у более молодых женщин; у пожилых женщин факторы риска недержания мочи при напряжении, такие как возраст и ожирение, перевешивают влияние родов и метода родоразрешения (22). Влияние родов на императивное недержание мочи описано менее подробно.
Императивное недержание мочи может возникать так же часто, как и симптомы стресса после родов, которым страдают примерно 30% женщин в послеродовом периоде (23).
Применение щипцов и эпизиотомия ассоциировались с учащением сообщений об ургентном недержании мочи, в то время как кесарево сечение было защитным (23).
Макросомия плода связана с развитием симптомов как стресса, так и императивных позывов.
Не всякое недержание доставляет пациентам неудобства.
В большинстве исследований, оценивающих частоту возникновения и влияние послеродового недержания мочи, сравнивают женщин с любым недержанием мочи с женщинами без недержания мочи и не включают описания тяжести недержания мочи. Это упущение подчеркивает важность использования надежных методов получения информации о функциональных результатах. Повреждение мочевого пузыря и мочеточников во время кесарева сечения является редкой причиной урологических повреждений. Мочевой пузырь может быть разорван во время кесарева сечения во время проникновения в брюшину, образования лоскута мочевого пузыря, разреза матки или лизиса спаек. Предшествующее кесарево сечение связано с повышенным риском, как и кесарево сечение после начала родов (24). У женщин, перенесших четвертое кесарево сечение, риск повреждения мочевого пузыря составлял 1,2% по сравнению с 0,13% при первом кесаревом сечении (25). К счастью, большинство травм мочевого пузыря затрагивает купол мочевого пузыря с минимальной долгосрочной заболеваемостью, если диагностируется во время операции.
При подозрении на разрыв мочевого пузыря, но он не является явным, дальнейшая оценка проводится путем заполнения мочевого пузыря метиленовым синим, индигокармином или стерильным молоком, которые легко доступны в родильных отделениях.
Мочеточники редко пересекаются или закупориваются во время кесарева сечения. Эпизиотомия и оперативное вагинальное родоразрешение являются известными факторами риска развития симптомов анального недержания. Мета-анализ шести рандомизированных исследований, в которых сравнивали ограниченное и свободное использование эпизиотомии у 4850 женщин, пришел к выводу, что свободное использование эпизиотомии не приносит пользы (26). Оперативное вагинальное родоразрешение было рассмотрено аналогичным образом у 2582 женщин, и было обнаружено, что вакуумное родоразрешение было связано с гораздо более низким риском разрыва анального сфинктера, чем родоразрешение с использованием щипцов (относительный риск 0,41, 9).5% ДИ от 0,33 до 0,50) (27). Частота анального недержания после разрыва сфинктера со временем увеличивается.
Удивительно, но кесарево сечение не обязательно предотвращает симптомы послеродового анального недержания. Большинство женщин возобновляют половую жизнь через 8 недель после родов, и почти у всех есть жалобы на сексуальные расстройства (29).). Только 14% женщин и 12% мужчин не сообщают об отсутствии половых проблем после родов (30).
Через шесть месяцев после родов 35% первородящих женщин жалуются на снижение половых ощущений и 24% снижение сексуального удовлетворения по сравнению с функцией до родов.
В той же ретроспективной когорте 22% также жаловались на диспареунию (6). Проблемы, связанные с половым актом, могут сохраняться от 12 до 18 месяцев после родов (31) и чаще встречаются у женщин, перенесших оперативные вагинальные роды (32).
Женщины, перенесшие эпизиотомию или спонтанные разрывы промежности, жалуются на усиление болей в промежности, снижение сексуального удовлетворения в послеродовом периоде и задержку возобновления половой активности по сравнению с женщинами, родившими с интактной промежностью (32,34).
Женщины с тяжелыми разрывами промежности анального сфинктера чаще сообщают о диспареунии, чем женщины с интактной промежностью.
Неясно, защищает ли кесарево сечение от послеродовых сексуальных жалоб. Поскольку кесарево сечение позволяет избежать травм половых путей, часто предполагалось, что оно защищает сексуальную функцию после родов (35).
Некоторые исследователи обнаружили, что увеличение количества сообщений о боли ограничивается периодом непосредственного послеродового периода, при этом различия между группами кесарева сечения и вагинальными родами исчезают к 6 месяцам после родов.
Почти все исследования, в которых изучалось влияние способа родов на послеродовые сексуальные жалобы, пришли к выводу, что сексуальная дисфункция наиболее высока у женщин, перенесших оперативные вагинальные роды с помощью щипцов или вакуума (35).
Предотвращает ли плановое кесарево сечение развитие заболеваний тазового дна?
В марте 2006 г. для решения этого вопроса Национальный институт здравоохранения провел консенсусную конференцию под названием «Кесарево сечение по просьбе матери» (36).
Хотя некоторые заболевания тазового дна, по-видимому, уменьшаются у женщин, перенесших плановое кесарево сечение, качество доказательств, подтверждающих это, было оценено как слабое.
Особую озабоченность в консенсусном заявлении вызывала продолжительность сохранения различий между вагинальными родами и кесаревым сечением, а также потенциальное влияние множественных кесаревых сечений на развитие заболеваний тазового дна.
Например, сравнение женщин, перенесших три кесарева сечения, с женщинами после трех вагинальных родов показало сравнимую частоту стрессового недержания мочи, возможно, из-за кумулятивного эффекта самой беременности или денервационного повреждения во время кесарева сечения (37).
При сравнении планового кесарева сечения с вагинальными родами важно понимать, что все вагинальные роды могут не быть одинаковыми по своему воздействию на тазовое дно.
Активно тренируемый стиль потуг был связан с усилением императивного недержания через 3 месяца по сравнению с женщинами, которых активно не тренировали (38).
Многое можно сделать для предотвращения заболеваний тазового дна путем ограничения использования эпизиотомии и оперативного родоразрешения с использованием щипцов, известных факторов риска дисфункции тазового дна. Можно учиться на прошлых ошибках. Эпизиотомия была принята в 1920-х годах для защиты тазового дна без четких доказательств в поддержку ее использования (39). Спустя годы одной трети женщин по-прежнему делают эпизиотомию, несмотря на отсутствие доказательств пользы и риск значительного вреда (40).
Прежде чем вносить серьезные изменения в метод родоразрешения с точки зрения общественного здравоохранения, необходимы данные, сравнивающие влияние только беременности, кесарева сечения (с родами и без родов) и вагинальных родов. Возможно, тогда у врачей будет больше информации, чтобы помочь пациенткам узнать об изменениях мочеполовой системы после родов, которых они могут ожидать.
1. Браун Дж.С., Познер С.Ф., Стюарт А.Л. Ургентное недержание мочи: новые показатели качества жизни, связанные со здоровьем. J Am Geriatr Soc. 1999;47(8):980–8. [PubMed] [Google Scholar]
2. Albers L, Garcia J, Renfrew M, et al. Распределение травм половых путей при родах и связанные с ними послеродовые боли. Рождение. 1999; 26:11–5. [PubMed] [Google Scholar]
3. Козак Л.Дж., Оуингс М.Ф., Холл М.Дж. Национальное обследование выписок из больниц: годовой отчет за 2001 г. с подробными данными о диагностике и процедурах. Жизненный показатель здоровья. 2004 г., 13 июня; (156): 1–198. [PubMed] [Google Scholar]
4. Martin JA, Hamilton BE, Sutton PD, et al. Рождения: окончательные данные за 2002 г. Natl Vital Stat Rep. 2003; 52(10) [PubMed] [Google Scholar]
5. Rogers R, Leeman L. Послеродовые изменения мочеполовой системы. Урол Клин Н Ам. 2007; 34:13–21. [PubMed] [Google Scholar]
6. Signorello LB, Harlow BL, Chekos AK, et al. Послеродовое сексуальное функционирование и его связь с травмой промежности: ретроспективное когортное исследование первородящих женщин. Am J Obstet Gynecol. 2001; 184(5):881–9.0. [PubMed] [Google Scholar]
Am J Obstet Gynecol. 2001; 184(5):881–9.0. [PubMed] [Google Scholar]
7. Snooks SJ, Setchell M, Swash M, et al. Повреждение иннервации мышц сфинктера тазового дна в родах. Ланцет. 1984; 2: 546–50. [PubMed] [Google Scholar]
8. Snooks SJ, Swash M, Mathers SE, et al. Влияние вагинальных родов на тазовое дно: 5-летнее наблюдение. Бр Дж Сур. 1990; 77: 1358–60. [PubMed] [Google Scholar]
9. Tetzschner T, Sorensen M, Lose G, et al. Функция полового нерва во время беременности и после родов. Int Urogynecol J Дисфункция тазового дна. 1997;8(2):66–8. [PubMed] [Google Scholar]
10. Султан А.Х., Камм М.А., Хадсон К.Н. Султан А.Х., Камм М.А., Хадсон К.Н. Повреждение полового нерва во время родов: проспективное исследование до и после родов. БЖОГ. 1994; 101:22–8. [PubMed] [Google Scholar]
11. Snooks SJ, Swash M, Henry MM, et al. Факторы риска в родах, вызывающие повреждение иннервации тазового дна. Int J Colorectal Dis. 1986; 1: 20–4. [PubMed] [Google Scholar]
12. De Lancey JOL, Kearney R, Chou Q, et al. Появление аномалий мышц, поднимающих задний проход, на магнитно-резонансных снимках после вагинальных родов. Акушерство Гинекол. 2003; 101:46–53. [Бесплатная статья PMC] [PubMed] [Google Scholar]
De Lancey JOL, Kearney R, Chou Q, et al. Появление аномалий мышц, поднимающих задний проход, на магнитно-резонансных снимках после вагинальных родов. Акушерство Гинекол. 2003; 101:46–53. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Dietz HP, Lanzarone V. Травма леватора после вагинальных родов. Акушерство Гинекол. 2005;106:707. [PubMed] [Google Scholar]
14. Виктруп Л. Симптом стрессового недержания мочи, вызванный беременностью или родами у первородящих. Акушерство Гинекол. 1992; 79: 945–9. [PubMed] [Google Scholar]
15. Thorp JM, Norton PA, Wall LL, et al. Недержание мочи при беременности и в послеродовом периоде: проспективное исследование. Am J Obstet Gynecol. 1999; 181: 266–73. [PubMed] [Google Scholar]
16. van Brummen HJ, Bruinse HW, van de Pol G, et al. Влияние вагинальных родов и кесарева сечения на симптомы нижних мочевыводящих путей: в чем разница. Int Urogynecol J Дисфункция тазового дна. 2006 [PubMed] [Академия Google]
17. Foldspang A, Hvidman A, Mommsen S, et al. Фолдспанг А., Хвидман А., Моммсен С. и соавт. Риск послеродового недержания мочи, связанный с беременностью и способом родоразрешения. Acta Obstat Gynecol Scand. 2004; 83: 923–7. [PubMed] [Google Scholar]
Foldspang A, Hvidman A, Mommsen S, et al. Фолдспанг А., Хвидман А., Моммсен С. и соавт. Риск послеродового недержания мочи, связанный с беременностью и способом родоразрешения. Acta Obstat Gynecol Scand. 2004; 83: 923–7. [PubMed] [Google Scholar]
18. Viktrup L, Lose G. Риск стрессового недержания мочи через 5 лет после первых родов. Am J Obstet Gynecol. 2001; 185:82–7. [PubMed] [Google Scholar]
19. Persson J, Wolner-hanssen P, Rydhstroem H. Акушерские факторы риска стрессового недержания мочи: популяционное исследование. Акушерство Гинекол. 2000;96: 440–5. [PubMed] [Google Scholar]
20. Rortveit G, Daltveit AK, Hannestad YS, et al. Нор-послеродовой период: три отдельные, но непрерывные фазы исследования wegian EPINCONT. Недержание мочи после вагинальных родов или кесарева сечения. N Engl JMed. 2003; 348: 900–7. [PubMed] [Google Scholar]
21. Burgio KL, Zyczynski H, Locher JL, et al. Burgio KL, Zyczynski H, Locher JL. и другие. Недержание мочи в 12-месячном послеродовом периоде. Акушерство Гинекол. 2003; 102:1291–8. [PubMed] [Академия Google]
Акушерство Гинекол. 2003; 102:1291–8. [PubMed] [Академия Google]
22. Fritel X, Ringa V, Varnoux N, et al. Способ родов и тяжелое недержание мочи при напряжении: перекрестное исследование среди 2625 женщин в перименопаузе. БЖОГ. 2005; 112:1–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Casey BM, Schaffer JI, Bloom SL, et al. Акушерские предвестники послеродовой дисфункции тазового дна. Am J Obstet Gynecol. 2005; 192:1655–62. [PubMed] [Google Scholar]
24. Phipps MG, Watabe B, Clemons JL, et al. Факторы риска повреждения мочевого пузыря при кесаревом сечении. Акушерство Гинекол. 2005; 105:156–60. [PubMed] [Академия Google]
25. Сильвер Р.М., Лэндон М.Б., Роуз Д.Дж. и др. Материнская заболеваемость, связанная с многократными повторными кесаревыми и родами. Акушерство Гинекол. 2006; 107:1226–32. [PubMed] [Google Scholar]
26. Carroli G, Belizan J. Эпизиотомия при вагинальных родах. Cochrane Database Syst Rev. 2000 [PubMed] [Google Scholar]
27. Johanson RB, Menon BKV. Вакуумная экстракция по сравнению с щипцами для вспомогательных вагинальных родов. Cochrane Database Syst Rev. 2000 [PubMed] [Google Scholar]
Johanson RB, Menon BKV. Вакуумная экстракция по сравнению с щипцами для вспомогательных вагинальных родов. Cochrane Database Syst Rev. 2000 [PubMed] [Google Scholar]
28. Tetzschner T, Sorensen M, Lose G, et al. Анальное недержание и недержание мочи у женщин с акушерским разрывом анального сфинктера. Br J Obstet Gynaecol. 1997;104(6):1034–40. [PubMed] [Google Scholar]
29. фон Сюдов К. Сексуальность во время беременности и после родов: анализ метаконтента 59 исследований. Дж. Психосом Рез. 1999;47(1):27–49. [PubMed] [Google Scholar]
30. Hames CT. Сексуальные потребности и интересы послеродовых пар. J Obstet Gynecol Neonatal Nurs. 1980;9(10):313–5. [Google Scholar]
31. Glazener CMA. Сексуальная функция после родов: опыт женщин, постоянная заболеваемость и отсутствие профессионального признания. Br J Obstet Gynaecol. 1997;104:330–5. [PubMed] [Google Scholar]
32. Thompson JF, Roberts CL, Currie M, et al. Распространенность и сохранение проблем со здоровьем после родов: связь с паритетом и методом родов. Рождение. 2002; 29:83–94. [PubMed] [Google Scholar]
Рождение. 2002; 29:83–94. [PubMed] [Google Scholar]
33. Macarthur AJ, Macarthur C. Частота, тяжесть и детерминанты болей в промежности после вагинальных родов: проспективное когортное исследование. Am J Obstet Gynecol. 2004; 191:1199–204. [PubMed] [Google Scholar]
34. Klein MC, Gauthier RJ, Robbins JM, et al. Связь эпизиотомии с травмой и заболеваемостью промежности, сексуальной дисфункцией и расслаблением тазового дна. Am J Obstet Gynecol. 1994;171:591–598. [PubMed] [Google Scholar]
35. Barrett G, Peacock J, Victor CR, et al. Кесарево сечение и послеродовое сексуальное здоровье. Рождение. 2005;32(4):306–11. [PubMed] [Google Scholar]
36. Заявление о состоянии науки Национального института здравоохранения. Кесарево сечение по просьбе матери 27–29 марта 2006 г. Акушер-гинеколог. 2006;107(13):86–97. [PubMed] [Google Scholar]
37. Wilson PD, Herbison RM, Herbison GP. Акушерская практика и распространенность недержания мочи через три месяца после родов.

 Баланс в эндокринной системе наступает позже, особенно если применяется грудное вскармливание. Поэтому женщина может чувствовать себя вполне здоровой, но при этом у нее не будет менструации.
Баланс в эндокринной системе наступает позже, особенно если применяется грудное вскармливание. Поэтому женщина может чувствовать себя вполне здоровой, но при этом у нее не будет менструации. Чаще всего сопутствует патологии яичников.
Чаще всего сопутствует патологии яичников.