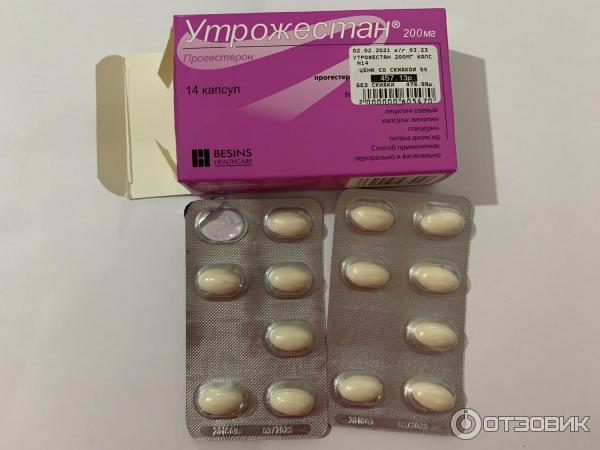
Утрожестан Капсулы 200 мг 14 шт – Инструкция по применению, показания, состав, противопоказания, побочные действия
Действующие вещества
Прогестерон
Форма выпуска
Капсулы
Состав
Действующее вещество: Прогестерон (Progesterone)Концентрация действующего вещества: 200 мг
Фармакологический эффект
Гестагенный препарат. Прогестерон, активное вещество препарата Утрожестан, является гормоном желтого тела. Связываясь с рецепторами на поверхности клеток органов-мишеней, проникает в ядро, где активируя ДНК, стимулирует синтез РНК.
Способствует переходу слизистой оболочки матки из фазы пролиферации, вызываемой фолликулярным гормоном, в секреторную фазу. После оплодотворения способствует переходу в состояние, необходимое для развития оплодотворенной яйцеклетки. Уменьшает возбудимость и сократимость мускулатуры матки и маточных труб, стимулирует развитие концевых элементов молочной железы.
Стимулируя протеинлипазу, увеличивает запасы жира, повышает утилизацию глюкозы. Увеличивая концентрацию базального и стимулированного инсулина, способствует накоплению в печени гликогена, повышает выработку гонадотропных гормонов гипофиза, уменьшает азотемию, увеличивает выведение азота с мочой.
Увеличивая концентрацию базального и стимулированного инсулина, способствует накоплению в печени гликогена, повышает выработку гонадотропных гормонов гипофиза, уменьшает азотемию, увеличивает выведение азота с мочой.
Активирует рост секреторного отдела ацинусов молочных желез, индуцирует лактацию.
Способствует образованию нормального эндометрия.
Фармакокинетика
При приеме внутрь
Всасывание Микронизированный прогестерон абсорбируется из ЖКТ. Концентрация прогестерона в плазме крови постепенно повышается в течение первого часа, Cmax отмечается через 1-3 ч после приема.Концентрация прогестерона в плазме крови увеличивается от 0.13 нг/мл до 4.25 нг/мл через 1 ч, до 11.75 нг/мл — через 2 ч и составляет 8.37 нг/мл через 3 ч, 2 нг/мл — через 6 ч и 1.64 нг/мл — через 8 ч после приема.МетаболизмОсновными метаболитами, которые определяются в плазме крови, являются 20-альфа-гидрокси-дельта-4-альфа-прегнанолон и 5-альфа-дигидропрогестерон.
Выведение
Выводится с мочой в виде метаболитов, 95% из них составляют глюкуронконъюгированные метаболиты, в основном 3-альфа, 5-бета-прегнанедиол (прегнандион). Указанные метаболиты, которые определяются в плазме крови и в моче, аналогичны веществам, образующимся при физиологической секреции желтого тела.При интравагинальном введении
Указанные метаболиты, которые определяются в плазме крови и в моче, аналогичны веществам, образующимся при физиологической секреции желтого тела.При интравагинальном введении
Всасывание
Абсорбция происходит быстро, прогестерон накапливается в матке. Высокий уровень прогестерона наблюдается через 1 ч после введения. Cmax прогестерона в плазме крови достигается через 2-6 ч после введения. При введении препарата по 100 мг 2 раза/сут средняя концентрация сохраняется на уровне 9.7 нг/мл в течение 24 ч.При введении в дозах более 200 мг/сут концентрация прогестерона соответствует I триместру беременности.
Метаболизм
Метаболизируется с образованием преимущественно 3-альфа, 5-бета-прегнанедиола. Уровень 5-бета-прегнанолона в плазме не увеличивается.
Выведение
Выводится с мочой в виде метаболитов, основную часть составляет 3-альфа, 5-бета-прегнанедиол (прегнандион). Это подтверждается постоянным повышением его концентрации (Cmax 142 нг/мл через 6 ч).
Показания
Нарушения, связанные с недостатком прогестерона.
Противопоказания
Пероральный путь введения в случае выраженных нарушений функций печени.
Меры предосторожности
Препарат Утрожестан следует принимать с осторожностью у пациенток с заболеваниями и состояниями, которые могут усугубляться при задержке жидкости (артериальная гипертензия, сердечно-сосудистые заболевания, хроническая почечная недостаточность, эпилепсия, мигрень, бронхиальная астма), у пациенток с сахарным диабетом, нарушениями функции печени легкой и средней степени тяжести, фоточувствительностью.
Применение при беременности и кормлении грудью
При беременности препарат можно применять только интравагинально.
Препарат следует применять с осторожностью во II и III триместрах беременности из-за риска развития холестаза.
Прогестерон проникает в грудное молоко, поэтому применение препарата противопоказано в период грудного вскармливания.
Способ применения и дозы
Пероральный путь введения, вагинальный путь введения.
Побочные действия
Сонливость или скоропреходящее головокружение, появляющиеся через 1 — 3 часа после приема препарата.
Сокращение менструального цикла и межменструальные кровянистые выделения. Эти побочные эффекты наблюдались только при приеме препарата внутрь.
Передозировка
Симптомы: сонливость, преходящее головокружение, эйфория, укорочение менструального цикла, дисменорея.
У некоторых пациенток средняя терапевтическая доза может оказаться чрезмерной из-за имеющейся или возникшей нестабильной эндогенной секреции прогестерона, особой чувствительности к препарату или слишком низкой концентрации эстрадиола.
Лечение:- в случае возникновения сонливости или головокружения необходимо уменьшить суточную дозу или назначить прием препарата перед сном на протяжении 10 дней менструального цикла,- в случае укорочения менструального цикла или мажущих кровянистых выделений рекомендуется начало лечения перенести на более поздний день цикла (например, на 19-й вместо 17-го),- в перименопаузе и при ЗГТ в постменопаузе необходимо убедиться в том, что концентрация эстрадиола является оптимальной.
При передозировке при необходимости проводят симптоматическое лечение.
Взаимодействие с другими препаратами
При пероральном применении Прогестерон усиливает действие диуретиков, гипотензивных лекарственных средств, иммунодепрессантов, антикоагулянтов.Уменьшает лактогенный эффект окситоцина.
Одновременное применение с препаратами-индукторами микросомальных ферментов печени CYP3A4, такими как барбитураты, противоэпилептические препараты (фенитоин), рифампицин, фенилбутазон, спиронолактон, гризеофульвин, сопровождается ускорением метаболизма прогестерона в печени.
Одновременный прием прогестерона с некоторыми антибиотиками (пенициллины, тетрациклины) может привести к снижению его эффективности из-за нарушения кишечно-печеночной рециркуляции половых гормонов вследствие изменения кишечной микрофлоры.
Степень выраженности указанных взаимодействий может варьировать у разных пациенток, поэтому прогноз клинических эффектов перечисленных взаимодействий затруднен. Кетоконазол может увеличить биодоступность прогестерона.Прогестерон может повышать концентрацию кетоконазола и циклоспорина.
Кетоконазол может увеличить биодоступность прогестерона.Прогестерон может повышать концентрацию кетоконазола и циклоспорина.
Прогестерон может снизить эффективность бромокриптина.
Прогестерон может вызвать снижение толерантности к глюкозе, вследствие чего — увеличить потребность в инсулине или других гипогликемических препаратах у пациенток с сахарным диабетом.
Биодоступность прогестерона может быть снижена у курящих пациенток и при чрезмерном употреблении алкоголя.При интравагинальном применении
Взаимодействие прогестерона с другими лекарственными средствами при интравагинальном применении не оценивалось. Следует избегать одновременного применения других лекарственных средств, применяемых интравагинально, во избежание нарушения высвобождения и абсорбции прогестерона.
Особые указания
Препарат Утрожестан нельзя применять с целью контрацепции.
Препарат нельзя принимать вместе с пищей, т.к. прием пищи увеличивает биодоступность прогестерона.
Необходимо наблюдать за пациентками с депрессией в анамнезе, и в случае развития депрессии тяжелой степени, необходимо отменить препарат.
Пациентки с сопутствующими сердечно-сосудистыми заболеваниями или наличием их в анамнезе должны также периодически наблюдаться врачом.
Применение препарата Утрожестан после I триместра беременности может вызвать развитие холестаза.
При длительном лечении прогестероном необходимо регулярно проводить медицинские осмотры (включая исследование функции печени), лечение необходимо отменить в случае возникновения отклонений от нормальных показателей функциональных проб печени или холестатической желтухи.
При применении прогестерона возможно снижение толерантности к глюкозе и увеличение потребности в инсулине и других гипогликемических препаратах у пациенток с сахарным диабетом.
В случае появления аменореи в процессе лечения, необходимо исключить наличие беременности.
Если курс лечения начинается слишком рано в начале менструального цикла, особенно до 15-го дня цикла, возможны укорочение цикла и/или ациклические кровотечения. В случае ациклических кровотечений не следует применять препарат до выяснения их причины, включая проведение гистологического исследования эндометрия.
В случае ациклических кровотечений не следует применять препарат до выяснения их причины, включая проведение гистологического исследования эндометрия.
При наличии в анамнезе хлоазмы или склонности к ее развитию пациенткам рекомендуется избегать УФ-облучения.Более 50% случаев самопроизвольных абортов на ранних сроках беременности обусловлено генетическими нарушениями. Кроме того, причиной самопроизвольных абортов на ранних сроках беременности могут быть инфекционные процессы и механические повреждения. Применение препарата Утрожестан в этих случаях может привести лишь к задержке отторжения и эвакуации нежизнеспособного плодного яйца.
Применение препарата Утрожестан с целью предупреждения угрожающего аборта оправдано лишь в случаях недостаточности прогестерона.
В состав препарата Утрожестан входит соевый лецитин, который может вызвать реакции гиперчувствительности (крапивницу и анафилактический шок).
При проведении ЗГТ эстрогенами в период перименопаузы рекомендуется применение препарата Утрожестан в течение не менее чем 12 дней менструального цикла.
При непрерывном режиме ЗГТ в постменопаузе рекомендуется применение препарата с первого дня приема эстрогенов.
При проведении ЗГТ повышается риск развития венозной тромбоэмболии (тромбоза глубоких вен или тромбоэмболии легочной артерии), риск развития ишемического инсульта, ИБС.Из-за риска развития тромбоэмболических осложнений следует прекратить применение препарата в случае возникновения:- зрительных нарушений, таких как потеря зрения, экзофтальм, двоение в глазах, сосудистые поражения сетчатки, мигрени,- венозной тромбоэмболии или тромботических осложнений, независимо от их локализации.
При наличии тромбофлебита в анамнезе, пациентка должна находиться под тщательным наблюдением.
При применении препарата Утрожестан с эстрогенсодержащими препаратами необходимо обращаться к инструкциям по их применению относительно рисков венозной тромбоэмболии.Результаты клинического исследования Women Health Initiative Study (WHI) свидетельствуют о небольшом повышении риска рака молочной железы при длительном, более 5 лет, совместном применении эстрогенсодержащих препаратов с синтетическими гестагенами. Не известно, имеется ли повышение риска рака молочной железы у женщин в постменопаузе при проведении ЗГТ эстрогенсодержащими препаратами в сочетании с прогестероном.Результаты исследования WHI также выявили повышение риска развития деменции при начале ЗГТ в возрасте старше 65 лет.Перед началом ЗГТ и регулярно во время ее проведения женщина должна быть обследована для выявления противопоказаний к ее проведению. При наличии клинических показаний должно быть проведено обследование молочных желез и гинекологический осмотр.
Не известно, имеется ли повышение риска рака молочной железы у женщин в постменопаузе при проведении ЗГТ эстрогенсодержащими препаратами в сочетании с прогестероном.Результаты исследования WHI также выявили повышение риска развития деменции при начале ЗГТ в возрасте старше 65 лет.Перед началом ЗГТ и регулярно во время ее проведения женщина должна быть обследована для выявления противопоказаний к ее проведению. При наличии клинических показаний должно быть проведено обследование молочных желез и гинекологический осмотр.
Применение прогестерона может влиять на результаты некоторых лабораторных анализов, включая показатели функции печени, щитовидной железы, параметры коагуляции, концентрацию прегнандиола.
Влияние на способность к вождению автотранспорта и управлению механизмами
При пероральном применении препарата необходимо соблюдать осторожность при управлении транспортными средствами и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Отпуск по рецепту
Да
Прекращение лактации — 5 ответов
Материнское молоко – самый ценный и полезный продукт для малыша, но, не смотря на это, придет время, когда ребенка нужно будет отнимать от груди. Не важно, будет это делаться по необходимости для мамы или по тому, что малыш уже подрос. Самое главное, что этому моменту времени, как правило, не уделяется должного внимания с точки зрения ощущений мамы. Можно найти много обсуждений на тему, что делать, чтобы отучить ребенка от самого дорогого и приятного для него занятия, а вот как быть мамочке с переполняющимися грудными железами? Именно об этом я хочу рассказать.
Отучаем малыша
Для тех, кто впервые сталкивается с этим вопросом и еще не определился с тем, как будет проходить отлучение ребенка от груди, предлагаю информацию о возможных вариантах. Тем, кто определился с этим вопросом, можно смело переходить к прочтению следующей части статьи.
Все, что я хочу рассказать читателю Cosines.ru, я сама переживаю в данный момент времени, поэтому строю свои суждения и выводы на реальных ощущениях, не приглушенных временем, как правило, эти переживания быстро забываются, как и любые другие неприятные события.
Возраст. Первая дилемма, которая встает перед мамами, в каком возрасте нужно это делать. Есть мнение, что чем младше будет ребенок, тем легче перенесет процесс отлучения. А другое мнение говорит нам о том, что чем дольше длится грудное вскармливание (ГВ), тем здоровее будет малыш. Опять же иные считают, что долгое кормление приводит к торможению в развитии ребенка. Возможно, каждое из этих утверждений имеет свои основания и по-своему правдивы. Но я предлагаю подойти к этому вопросу с другой стороны. Состояние кормящей матери – вот главный критерий. Так или иначе, после рождения ребенок – это уже отдельная жизнь, и хотя он тесно связан с матерью, нельзя заставлять женщину быть «жертвой». Поэтому отнимайте своего малыша от груди тогда, когда почувствуете в этом необходимость. Только Ваше эмоциональное и физическое состояние может быть 100% показателем. Кроме того, уверенность и готовность матери прекратить ГВ окажет свое положительное влияние и на малыша. Моему малышу стукнуло 1 год и 2 недели, в тот момент, когда я решила отнимать его от ГВ. Предварительно я недели 2-3 задавалась этим вопросом, иногда говорила сыну, что скоро молочко закончится и придется кушать самостоятельно. Видимо, когда мой внутренний голос сказал мне «хватит», я пришла с ребенком с улицы вечером и сказала: «Всё!».
Предварительно я недели 2-3 задавалась этим вопросом, иногда говорила сыну, что скоро молочко закончится и придется кушать самостоятельно. Видимо, когда мой внутренний голос сказал мне «хватит», я пришла с ребенком с улицы вечером и сказала: «Всё!».
Способы. Как сказать или объяснить малышу, что у мамы молочка больше нет? Именно этот вопрос больше всего «пугает». На самом деле это надуманная проблема. Подсознательно каждая мамочка понимает, что с прекращением ГВ ниточка между ней и малышом станет более слабой. На вторые сутки мне хотелось плюнуть на все и продолжить грудное вскармливание. Ощущения были такие, как будто отрываешь кусочек своего сердца, но с другой стороны болезненные ощущения в железах заставляли держаться, так как прекрасно понимала, что рано или поздно все начнется сначала.
Итак, варианты могут быть такие. Наденьте закрытую одежду, чтобы ребенок ни смог добраться до груди и при его попытках объясняйте, что молочка больше нет, только в кружечке. Давайте ему пить и кушать столько, сколько он захочет, насытившись, ребенок прекратит свои попытки. Я выбрала именно этот способ.
Я выбрала именно этот способ.
Как вариант, очень распространенный, ребенка отправляют на 2-3 дня к бабушке, чтобы он ни видел маму. Этот способ хорош для мам, но, на мой взгляд, морально более труден для ребенка. Представьте, что ему предстоит не только отлучение от ГВ, но еще и от мамы!
Это двойной стресс.
С детьми постарше можно уже договариваться. Начиная примерно с 1 года и 4 месяцев (но опять же дети разные, поэтому судите по своему ребенку, его уровню развития и восприятия). Можно купить лейкопластырь телесного цвета и заклеить соски, так чтобы ореола тоже была закрыта. Когда ребенок потянется к груди, скажите ему, что «титя теперь такая и молочка из нее больше не взять». Данным способом воспользовалась моя подруга, отлучая своего полуторагодовалого сына. Ребенок озадачился, но больше не подходил с этим вопросом. Первую ночь плакал во сне, но потом успокоился, и больше данный вопрос поднимать не приходилось.
Еще один похожий вариант – это внушение понятия «титя – кака». Соски мажут лимонным соком или другим продуктом неприятного вкуса (обычно чем-нибудь горьким). После 2-3 попыток ребенок больше не хочет пытаться приложиться к груди. Единственное, нужно выбирать такие «смазки», которые не навредят ребенку. Например, я слышала об использовании горчицы для этого, но ведь она не только горькая, но и острая. Есть и специальные мази, которые можно приобрести в аптеке. Но тут уже индивидуальное решение каждой мамы.
Соски мажут лимонным соком или другим продуктом неприятного вкуса (обычно чем-нибудь горьким). После 2-3 попыток ребенок больше не хочет пытаться приложиться к груди. Единственное, нужно выбирать такие «смазки», которые не навредят ребенку. Например, я слышала об использовании горчицы для этого, но ведь она не только горькая, но и острая. Есть и специальные мази, которые можно приобрести в аптеке. Но тут уже индивидуальное решение каждой мамы.
Постепенное отлучение. В последнее время психологи советую растягивать процесс отлучения от груди на 2-3 месяца. Для этого рекомендуется постепенно сокращать кормления, начиная с одного в утренние часы и постепенно уменьшая до одного раза в неделю-две, сводить их на ноль. То есть убираем утреннее кормление, через две недели следующее и так далее. В самую последнюю очередь убираем ночные кормления. Этот способ считается благоприятным и для мамы, так как предполагается постепенное перегорание молока. Но мне показалось, что это при кормлении по требованию, а не по режиму это не очень удачный вариант.
Период отвыкания. Сколько дней ребенок будет отвыкать? От 2-3 дней до нескольких недель. Но это не значит, что ребенок будет требовать грудь весь это период. Просто ему понадобится время, чтобы забыть этот процесс. Поэтому постарайтесь первый месяц (можно и дольше) не показываться перед ребенком топлесс, чтобы не будоражить его память и желания. Он будет тянуться к груди, нужно будет чутко относиться к его поведению и давать пить или кушать. Слезы и истерики по этому поводу у разных детей длятся разное время. Например, старшую дочь я отлучала с помощью мамы, это были три или четыре бессонных ночи для нее. А вот сына я решила отлучать самостоятельно, рядом со мной он перенес все это легче, чем я ожидала. Плакали мы только в первый вечер, когда укладывались спать, но уже через 20 минут я нашла, чем его отвлечь и он уснул. Отвлечь можно игрушкой, телефоном, еще чем-то, к чему ребенок проявит интерес, в нашем случае это была мелодия Музыки ветра – думаю, всем знакома эта вещь.
Отлучение от ГВ дает ответ еще на один вопрос: когда дети перестают кушать ночью. Тогда, когда больше не требуется сосать грудь. Некоторое время ребенок будет просыпаться ночью, нужно давать ему питье. Это может быть молоко, чай или просто водичка. Я давала первые три ночи молоко, но, видя, что выпивает он не больше 3-4 глотков, поняла, что просыпается он не от голода и заменила молоко на чай. Когда ребенка ничего не беспокоит, он спит всю ночь, не просыпаясь вообще.
Тогда, когда больше не требуется сосать грудь. Некоторое время ребенок будет просыпаться ночью, нужно давать ему питье. Это может быть молоко, чай или просто водичка. Я давала первые три ночи молоко, но, видя, что выпивает он не больше 3-4 глотков, поняла, что просыпается он не от голода и заменила молоко на чай. Когда ребенка ничего не беспокоит, он спит всю ночь, не просыпаясь вообще.
Прекращение лактации
Теперь поговорим об ощущениях мамы. К сожалению, сказать молочным железам, что больше молоко не нужно, возможности нет. Малыша мы уже не кормим, а молоко продолжает пребывать. В результате грудь подвергается сильному растяжению, и ощущения с каждым приливом становятся все более неприятными и болезненными. В этот период времени рекомендуется обязательно носить бюстгальтер. Он должен быть без косточек, но плотный из хлопковой (натуральной) ткани и не должен растягиваться. То есть сыграть роль корсета. Если такового нет в вашем гардеробе, можно одеть любой, но приготовьтесь к тому, что он может врезаться в тело и вызывать зуд: растянутая кожа становится более чувствительной. Носить его нужно будет до тех пор, пока молоко полностью не перегорит. Как вариант, рекомендуют перетягивать грудь эластичным бинтом или чем-либо еще. Но это более болезненно и неприятно.
Носить его нужно будет до тех пор, пока молоко полностью не перегорит. Как вариант, рекомендуют перетягивать грудь эластичным бинтом или чем-либо еще. Но это более болезненно и неприятно.
Неприятности начинаются на вторые сутки, когда молока становится очень много. Выбирайте сами, какой вариант вам больше по душе. Можно сцеживать молоко понемногу, это поможет смягчить «давление», можно воспользоваться молокоотсосом и сцеживать до мягкой груди, но оставляя часть молока. В первом варианте перегорание молока пройдет быстрее, но несколько дней будет масса неприятных ощущений. Во втором болезненных ощущений не будет, но процесс перегорания затянется. В некоторой степени это тоже, что отрывать ребенка от груди постепенно.
При сцеживании по первому принципу у разных женщин момент прекращения выработки молока может начаться на 3-5 сутки. Я сцеживала понемногу во 2 и 3 дни, приливы прекратились на 5 сутки. В эти дни откажитесь от горячего питания и жидкого: супы, чай и т.п. Вернее, сократите до минимума, устройте себе разгрузочные дни. Ограничение в жидкости лучше сохранить до полного перегорания молока в железах, то есть до того момента, когда грудь вернется к размерам до кормления, станет мягкой и исчезнут все уплотнения, даже мелкие. После этого, примерно еще на 1-2 месяца откажитесь от того, что может способствовать восстановлению лактации. В особенности от пива, так как после его употребления могут возобновиться приливы. Либо не злоупотребляйте этими продуктами, кушайте в небольших количествах и следите за реакцией организма на них.
Ограничение в жидкости лучше сохранить до полного перегорания молока в железах, то есть до того момента, когда грудь вернется к размерам до кормления, станет мягкой и исчезнут все уплотнения, даже мелкие. После этого, примерно еще на 1-2 месяца откажитесь от того, что может способствовать восстановлению лактации. В особенности от пива, так как после его употребления могут возобновиться приливы. Либо не злоупотребляйте этими продуктами, кушайте в небольших количествах и следите за реакцией организма на них.
Процесс перегорания молока также сопровождается определенными, не очень приятными ощущениями. Если во время приливов чувствуется, как растягивается кожа, то сгорание сопровождается обратным процессом – «вытягиванием». Это менее болезненно, но также неприятно. Кажется, что изнутри что-то высасывает содержимое желез, и временами еще появляется ощущения покалывания. После того, как остановятся приливы, «рассасывание» будет длиться еще 5-7 дней.
Боль и психологическое состояние (при том, что большинство женщин во время ухода за ребенком и так находятся в депрессии) приводят к нервным срывам и повышенной возбудимости. Поэтому необходимо будет проявить терпение самой маме, и заботу о ней мужу и другим членам семьи. Можно попить успокоительные травы или антидепрессанты.
Поэтому необходимо будет проявить терпение самой маме, и заботу о ней мужу и другим членам семьи. Можно попить успокоительные травы или антидепрессанты.
Подавление лактации
Ни для кого не секрет, что есть масса рекомендаций по тому, что нужно кушать и пить для улучшения лактации. А знаете ли Вы, что для подавления лактации также существуют различные средства? Это могут быть специально изготовленные препараты, которые можно приобрести в аптеке, но применять их лучше только по назначению врача (по согласованию с ним), или народные средства. Хочу рассказать об обоих вариантах, так как считаю, данные знания рано или поздно могут пригодиться любой женщине (да и заботливым мужьям тоже).
Медицинские (химические) препараты. Есть масса различных препаратов, которые могут назначаться врачом для подавления лактации в различных ситуациях, которые этого требуют. Все эти препараты имеют гормональный состав, который воздействует на работу мозга, вернее, на переднюю долю гипофиза, заставляя его работать в заторможенном (приостанавливается) состоянии. Курс, в зависимости от препарата, может иметь продолжительность от 1 до 14 дней. Вот некоторые названия таких лекарств: бромокриптин, парлодел, достинекс, микрофоллин, норколут, туринал, ацетомепрегенол, оргаметрил, дюфастон, примолюта-нор, утрожестан, каберголин. Все они созданы на разных гормонах и в разных концентрациях, именно этим объясняется такой интервал времени для их приема. Выпускаются эти препараты, как в виде таблеток, так и в виде растворов для инъекций.
Курс, в зависимости от препарата, может иметь продолжительность от 1 до 14 дней. Вот некоторые названия таких лекарств: бромокриптин, парлодел, достинекс, микрофоллин, норколут, туринал, ацетомепрегенол, оргаметрил, дюфастон, примолюта-нор, утрожестан, каберголин. Все они созданы на разных гормонах и в разных концентрациях, именно этим объясняется такой интервал времени для их приема. Выпускаются эти препараты, как в виде таблеток, так и в виде растворов для инъекций.
Поскольку это гормональные препараты имеется ряд побочных эффектов и вредных последствий для организма женщины, решиться на их применение можно только после консультации с врачом и под строгим его наблюдением. Для некоторых препаратов имеются противопоказания: гипертония, варикозное расширение вен, болезни почек и печени, сахарный диабет, тромбофлебит, а также различные заболевания и отклонения в работе детородных органов женщины.
Хочу обратить также ваше внимание на то, что длительные болезненные ощущения в области молочных желез, не рассасывающиеся уплотнения в период прекращения ГВ могут быть признаком мастита. Если есть какие-либо сомнения или подозрения, незамедлительно обратитесь к своему лечащему гинекологу для проверки, именно в таких случаях чаще всего рекомендовано применять перечисленные выше препараты для подавления лактации.
Если есть какие-либо сомнения или подозрения, незамедлительно обратитесь к своему лечащему гинекологу для проверки, именно в таких случаях чаще всего рекомендовано применять перечисленные выше препараты для подавления лактации.
Народные средства. А теперь поговорим о средствах, которые может применить каждая женщина самостоятельно в период завершения лактации. До того, как были придуманы специальные таблетки, для подавления лактации к ограничению в жидкостях добавлялась такая простая процедура, как прием мочегонных препаратов. Нет необходимости пить химикаты и таблетки, ведь существует масса трав, которые обладают этим эффектом.
Ваша задача при прекращении лактации избавляться от излишков жидкости, тем самым прекращая и выработку молока, способствую его «перегоранию» или «рассасыванию». Пить мочегонные травы следует начинать в первый же день и продолжать в течение 5-7 дней, далее по необходимости, но, скорее всего, этого будет достаточно. Я начала прием настоя мочегонной травы на 4 сутки (до этого, просто не знала о том, что можно что-то предпринять), через 2-3 часа прекратились приливы, а буквально через 5-7 часов ощущения от приловов сменились на ощущения «перегорания» молока. Грудь стала мягче, уплотнения и болезненные ощущения стали ослабевать.
Грудь стала мягче, уплотнения и болезненные ощущения стали ослабевать.
Вот перечень некоторых трав, которые обладают мочегонным и потогонным эффектами: медвежьи ушки (толокнянка), брусника, базилик, бобы русские, хвощ зимующий, марена красильная, петрушка огородная, девясил. В общем-то, найти такие травы труда не составит, они есть в каждой аптеке.
Но самое интересное, что есть травы, способствующие именно прекращению лактации. Наиболее часто для этих целей упоминается шалфей лекарственный. Одним из его целебных свойств является прекращение лактации у кормящих матерей. Для этого делается чай и пьется в течение нескольких дней, знахари утверждают, что достаточно 2-3 дней, чтобы полностью остановить этот процесс. Кроме того, он оказывает полезное воздействие на здоровье женщины, лечит от бесплодия и укрепляет организм. Другие травы: лапчатка белая, жасмин, белладонна обыкновенная.
Я обошлась только мочегонной травой, но поскольку после прекращения кормления выработка молока может возобновиться еще в течение 6 месяцев, то думаю можно при желании пропить и травы для торможения лактации. Cosines.ru предупреждает, что, если вы обнаружите молоко в железах после шестимесячного периода от последнего кормления грудью, следует обратиться за консультацией к врачу, так как это может быть признаком какого-либо заболевания.
Cosines.ru предупреждает, что, если вы обнаружите молоко в железах после шестимесячного периода от последнего кормления грудью, следует обратиться за консультацией к врачу, так как это может быть признаком какого-либо заболевания.
Прогестерон — База данных лекарств и кормления грудью (LactMed®)
Краткий обзор применения в период лактации
Из-за низкого зарегистрированного уровня прогестерона в грудном молоке, даже при использовании продуктов с высокими дозами, количество прогестерона, проглатываемого младенцем, невелико и не будет Ожидается, что он вызовет какие-либо неблагоприятные последствия у младенцев, находящихся на грудном вскармливании. Вагинальное кольцо с прогестероном, доступное в некоторых странах, приводит к более низким уровням прогестерона в крови, чем у овулирующих женщин.[1] Большинство исследований показывают, что прогестерон не влияет на выработку молока или продолжительность кормления грудью.[2,3] Никаких особых мер предосторожности не требуется.
В России прогестероновый гель (Progestogel — Besins Healthcare; недоступен в США) применялся местно в качестве однократного нанесения на грудь для лечения послеродового нагрубания молочных желез, когда более консервативные меры не дали результата.[4] Последующее исследование не выявило какого-либо уменьшения твердости груди через 20 минут после применения геля прогестерона у матерей с нагрубанием.[5] Безопасность и эффективность этого применения недостаточно изучены, и производитель Прожестожеля рекомендует избегать его применения в период лактации.
Уровни наркотиков
Материнские уровни. У женщин, которым для контрацепции было установлено 6 подкожных имплантатов, содержащих по 100 мг прогестерона каждый, между 30 и 35 днями после родов измеряли уровень прогестерона в молоке. Уровень прогестерона в молоке составлял 5,7 мкг/л у 6 женщин через 3–4 месяца после родов и 6,3 мкг/л у 7 женщин через 9–12 месяцев после родов. Для сравнения, у 9 женщин, получивших внутриматочную спираль Copper T, уровень прогестерона был незначительным. Авторы подсчитали, что младенцы будут получать около 5 мкг прогестерона ежедневно с грудным молоком.[6,7]
Авторы подсчитали, что младенцы будут получать около 5 мкг прогестерона ежедневно с грудным молоком.[6,7]
Детские уровни. Женщины получили 6 подкожных имплантатов, содержащих по 100 мг прогестерона каждый, между 30 и 35 днями после родов в целях контрацепции. Метаболит прогестерона, прегнан-3-глюкуронид, измеряли в моче их младенцев. В сроки от 3 до 4 месяцев (n = 9) и от 9 до 12 месяцев (n = 7) после родов уровни метаболитов в моче составляли 6,3 мкг/л и 15,7 мкг/л соответственно. Эти значения существенно не отличались от показателей младенцев, чьи матери использовали внутриматочную спираль Copper T [6,7] 9.0005
Воздействие на младенцев, находящихся на грудном вскармливании
84 женщинам было установлено 6 подкожных имплантатов, содержащих по 100 мг прогестерона каждый, в период с 30 по 35 день после родов в качестве противозачаточного средства. По сравнению с женщинами, которые получали либо плацебо, либо внутриматочную спираль Copper T, не было различий в темпах роста их детей в течение первых 6 месяцев после родов.
Сто девяносто две матери, получившие 6 подкожных имплантатов, содержащих по 100 мг прогестерона каждый, установленных на 60-й день после родов в качестве противозачаточного средства. Прибавку в весе у 60 младенцев, находившихся на исключительно грудном вскармливании в течение 6 месяцев, сравнивали с прибавкой в весе у младенцев, матери которых получали либо плацебо (n = 68 на 30-й день), либо медный Т (n = 64 на 30-й день и n = 49).на 60 день) внутриматочная спираль. Не было обнаружено различий в средней прибавке веса среди 3 групп младенцев в возрасте 6 месяцев.[9]
Вагинальные кольца, выделяющие прогестерон, были установлены примерно на 60-й день после родов у 128 женщин. 2 типа колец высвобождали прогестерон либо в дозе 7,5 мг в день, уменьшаясь до 4,5 мг в 90 дней, либо в дозе 15 мг в день, уменьшаясь до 7 мг в день в 90 дней. В течение первых 12 месяцев после родов не было обнаружено различий в прибавке веса между детьми, находившимися на исключительно грудном вскармливании от матерей, получавших прогестероновые кольца, и контрольных матерей, получавших внутриматочную спираль Copper T для контрацепции. [10]
[10]
Сто двадцать кормящих женщин использовали вагинальное кольцо, которое выделяло около 10 мг прогестерона в день в течение 90 дней, начиная с 5-й и 7-й недель после родов. Не было обнаружено никаких различий в росте детей, находящихся на грудном вскармливании, или в основных этапах развития по сравнению со значениями нормальной популяции.[11]
Сто восемьдесят семь кормящих женщин использовали вагинальное кольцо, которое выделяло около 10 мг прогестерона в день, начиная примерно с 57-го дня после родов. Не было обнаружено различий в прибавке веса в течение первых 6 месяцев использования по сравнению с младенцами, матери которых получали внутриматочную спираль Copper T, пероральные контрацептивы, содержащие только прогестин, или имплантат левоноргестрела.
Исследование, сравнивающее 100 женщин, получавших вагинальное кольцо, выделяющее около 10 мг прогестерона в день, и женщин, которым вводили внутриматочную спираль Copper T между 29 и 64 днями после родов, не выявило различий в прибавке веса их детей, находящихся на грудном вскармливании, в течение первого года после родов. [13]
[13]
Двести восемьдесят пять женщин, которым вводили вагинальное кольцо, выделяющее около 10 мг прогестерона в день, сравнивали с 262 женщинами, которым вводили внутриматочную спираль Copper T, начиная с 5-й и 9-й недель.послеродовой. Никаких различий в прибавке массы тела младенцев, находящихся на грудном вскармливании, не наблюдалось между двумя группами в течение 14-месячного периода наблюдения.[14]
Трансгендерная женщина принимала спиронолактон 50 мг два раза в день для подавления тестостерона, домперидон 10 мг три раза в день, увеличивая до 20 мг четыре раза в день, пероральный микронизированный прогестерон 200 мг в день и пероральный эстрадиол до 8 мг в день и накачивала грудь 6 раз ежедневно для стимуляции лактации. Через 3 месяца лечения режим эстрадиола был изменен на ежедневный пластырь 0,025 мг, а доза прогестерона была снижена до 100 мг в день. Спустя две недели она начала исключительно грудное вскармливание новорожденного своего партнера. Грудное вскармливание было исключительным в течение 6 недель, в течение которых рост, развитие и стул ребенка были нормальными. Пациентка продолжала частично кормить ребенка грудью не менее 6 месяцев.[15]
Пациентка продолжала частично кормить ребенка грудью не менее 6 месяцев.[15]
Другая трансгендерная женщина принимала спиронолактон по 100 мг два раза в день, прогестерон по 200 мг в день и эстрадиол по 5 мг в день. Она начала принимать домперидон по 10 мг три раза в день для увеличения количества молока. Через месяц после начала она смогла сцедить от 3 до 5 унций молока в день. Доза домперидона была увеличена до 30 мг 3 раза в день через 8 недель из-за снижения количества молока. Ее количество молока вернулось к 3-5 унциям молока в день. К 6 месяцам количество молока уменьшилось примерно до 5 мл в день, хотя уровень пролактина в сыворотке все еще был повышен.[16] 9[17]
Воздействие на лактацию и грудное молоко
84 женщинам было установлено 6 подкожных имплантатов, содержащих по 100 мг прогестерона каждый, вставленных между 30 и 35 днями после родов в качестве противозачаточных средств. По сравнению с женщинами, которые получали либо плацебо, либо внутриматочную спираль Copper T, не было обнаружено различий в частоте грудного вскармливания в течение первых 9 дней. месяцев после родов. Через 1 год после родов больше женщин в группе, принимавшей медь Т, кормили грудью, чем в группах, принимавших прогестерон или плацебо.[8]
месяцев после родов. Через 1 год после родов больше женщин в группе, принимавшей медь Т, кормили грудью, чем в группах, принимавших прогестерон или плацебо.[8]
Вагинальные кольца, выделяющие прогестерон, были установлены примерно на 60-й день после родов у 246 женщин. Три типа колец высвобождали прогестерон в количестве 5, 10 или 15 мг в день. Женщины контрольной группы получили внутриматочную спираль Copper T. Через 6 и 12 месяцев после родов не было существенной разницы в проценте младенцев, находившихся на грудном вскармливании, между группами прогестерона и меди Т [18].
Сто двадцать кормящих женщин использовали вагинальное кольцо, которое высвобождало около 10 мг прогестерона в день, начиная с 5-й и 7-й недель после родов. Частота отлучения от груди была выше в группе с прогестероновым кольцом, чем в группах женщин, получавших импланты левоноргестрела или норэтиндрона для послеродовой контрацепции.[11]
В многоцентровом исследовании 802 женщины, которым вводили вагинальное кольцо, выделяющее около 10 мг прогестерона в день, сравнивали с 734 женщинами, которым вводили внутриматочную спираль Copper T, начиная с 29-го дня. до 63 лет после родов. Не было обнаружено различий в частоте грудного вскармливания между двумя группами в течение первого года после родов.[19]
до 63 лет после родов. Не было обнаружено различий в частоте грудного вскармливания между двумя группами в течение первого года после родов.[19]
Двести восемьдесят пять женщин, которым вводили вагинальное кольцо, выделяющее около 10 мг прогестерона в день, сравнивали с 262 женщинами, которым вводили внутриматочную спираль Copper T, начиная с 5-й и 9-й недель после родов. Никаких различий в показателях грудного вскармливания не наблюдалось между двумя группами в течение 14-месячного периода наблюдения.[14]
Обсервационное исследование последовало за 192 женщины, которые использовали вагинальное кольцо, которое высвобождало 10 мг прогестерона ежедневно, начиная с 54-го и 64-го дня после родов. Все испытуемые использовали вагинальное кольцо не менее 4 месяцев; 90% все еще использовали его через 6 месяцев, а 73% использовали его через 9 месяцев после родов. Продолжительность грудного вскармливания и рост младенцев были аналогичны контрольным группам.[20]
В ходе двойного слепого плацебо-контролируемого исследования 46 воздерживавшихся от курения женщин рандомизированно получали пероральный микронизированный прогестерон в дозе 200 мг два раза в день или плацебо в течение 4 недель для оценки уровня воздержания от курения. Включение в исследование происходило только после того, как грудное вскармливание было хорошо установлено. Статистической разницы в количестве дней грудного вскармливания между группами обнаружено не было.[21]
Включение в исследование происходило только после того, как грудное вскармливание было хорошо установлено. Статистической разницы в количестве дней грудного вскармливания между группами обнаружено не было.[21]
Исследование, сравнивающее прогестероновое кольцо (n = 459) с ВМС с медью-T (n = 330) у женщин в послеродовом периоде, показало, что лактационная аменорея длилась дольше (405 дней) с прогестероновым кольцом, чем с ВМС (120 дней).[ 17]
Альтернативные препараты для рассмотрения
(Contraception) Etonogestrel, внутриутробного медного контрацептива, имплантат levonorgestrel, внутриутробное левоноргестр, Medroxyprogesterone Acetate
СПИСОК
- 1. 67
- 2.
Карр С.Л., Гаффилд М.Э., Драгоман М.В. и др. Безопасность вагинального кольца, высвобождающего прогестерон (PVR), у кормящих женщин: систематический обзор.
 Контрацепция. 2016;94:253–61. [PubMed: 25869631]
Контрацепция. 2016;94:253–61. [PubMed: 25869631]- 3.
Phillips SJ, Tepper NK, Kapp N, et al. Использование только прогестагенных контрацептивов среди кормящих женщин: систематический обзор. Контрацепция. 2016;94:226–52. [В паблике: 26410174]
- 4.
Пустотина О. Лечение мастита и нагрубания молочных желез у кормящих женщин. J Matern Fetal Neonatal Med. 2016;29:3121–5. [PubMed: 26513602]
- 5.
Алексеев Н.П. Гель с прогестероном не устраняет послеродовое нагрубание молочных желез? Грудное вскармливание Мед. 2017;12:122–3. [PubMed: 28170298]
- 6.
Croxatto HB, Díaz S. Место прогестерона в человеческой контрацепции. Дж. Стероид Биохим. 1987;27:991-4. [PubMed: 3320572]
- 7.
Croxatto HB, Díaz S, Peralta O, et al. Подкожные имплантаты с прогестероном для регуляции фертильности у кормящих женщин. In, Zatuchni GI, Goldsmith A, Shelton JD, Sciara JJ, eds Long-acting contraceptive delivery systems Philadelphia Harper & Row 1984.

- 8.
Croxatto HB, Díaz S, Peralta O, et al. Регуляция фертильности у кормящих женщин. II. Сравнительная эффективность имплантатов прогестерона по сравнению с плацебо и медью T. Am J Obstet Gynecol. 1982;144:201–8. [PubMed: 7114130]
- 9.
Диас С., Перальта О., Хуес Г. и др. Регуляция фертильности у кормящих женщин. VI. Контрацептивная эффективность подкожного имплантата прогестерона. Контрацепция. 1984; 30: 311–25. [PubMed: 6509984]
- 10.
Диас С., Джеканич ТМ, Эррерос С. и др. Регуляция фертильности у кормящих женщин: VIII. Уровни прогестерона в плазме и противозачаточная эффективность вагинального кольца, высвобождающего прогестерон. Контрацепция. 1985;32:603–22. [PubMed: 3912105]
- 11.
Шаабан ММ. Контрацепция прогестагенами и прогестероном в период лактации. J Steroid Biochem Mol Biol. 1991; 40: 705–10. [PubMed: 1835650]
- 12.
Диас С., Зепеда А.
 , Матурана Х. и др. Регуляция фертильности у кормящих женщин IX. Эффективность контрацепции, продолжительность лактации, рост младенцев и характер кровотечений при использовании вагинальных колец с прогестероном, таблеток, содержащих только прогестин, имплантатов Norplant® и внутриматочных спиралей Copper T 380-A. Контрацепция. 1997;56:223–32. [PubMed: 9408703]
, Матурана Х. и др. Регуляция фертильности у кормящих женщин IX. Эффективность контрацепции, продолжительность лактации, рост младенцев и характер кровотечений при использовании вагинальных колец с прогестероном, таблеток, содержащих только прогестин, имплантатов Norplant® и внутриматочных спиралей Copper T 380-A. Контрацепция. 1997;56:223–32. [PubMed: 9408703]- 13.
Chen JH, Wu SC, Shao WQ и др. Сравнительное исследование ВМС TCu 380A и вагинального кольца, высвобождающего прогестерон, при использовании кормящими женщинами. Контрацепция. 1998; 57: 371–39. [PubMed: 9693396]
- 14.
Massai R, Miranda P, Valdés P, et al. Предрегистрационное исследование безопасности и контрацептивной эффективности вагинального кольца, высвобождающего прогестерон, у чилийских кормящих женщин. Контрацепция. 1999;60:9–14. [В паблике: 10549447]
- 15.
Рейсман Т., Гольдштейн З. История болезни: индуцированная лактация у трансгендерной женщины.
 Трансгендерное здоровье. 2018;3:24–6. [Бесплатная статья PMC: PMC5779241] [PubMed: 29372185]
Трансгендерное здоровье. 2018;3:24–6. [Бесплатная статья PMC: PMC5779241] [PubMed: 29372185]- 16.
Вамбольдт Р., Шустер С., Сидху Б.С. Индукция лактации у трансгендерной женщины, желающей кормить грудью: клинический случай. J Clin Endocrinol Metab. 2021;106:e2047–e2052. [PubMed: 33513241]
- 17.
Рой М., Хазра А., Меркатц Р. и др. Вагинальное кольцо с прогестероном как новый вариант контрацепции для кормящих матерей: данные многоцентрового нерандомизированного сравнительного клинического исследования в Индии. Контрацепция. 2020;102:159–67. [Бесплатная статья PMC: PMC7483628] [PubMed: 32360666]
- 18.
Croxatto HB, Díaz S. Вагинальные кольца с прогестероном для контрацепции во время грудного вскармливания. В, Руннебаум Р., Рабе Т., Кизель Л., ред. Достижения в серии гинекологических и акушерских исследований, том 2 Женская контрацепция и регулирование мужской фертильности, Нью-Джерси, Парфенон, 1987; 2:135-42.

- 19.
Сивин И., Диас С., Кроксатто Х.Б. и др. Противозачаточные средства для кормящих женщин: сравнительное исследование вагинального кольца, высвобождающего прогестерон, и медной ВМС T 380A. Контрацепция. 1997;55:225–32. [PubMed: 9179454]
- 20.
Massai R, Quinteros E, Reyes MV, et al. Расширенное использование вагинального кольца, высвобождающего прогестерон, у кормящих женщин: клинические испытания фазы II. Контрацепция. 2005; 72: 352–7. [PubMed: 16246661]
- 21.
Аллен С.С., Аллен А.М., Лунос С. и др. Прогестерон и послеродовой рецидив курения: пилотное двойное слепое плацебо-контролируемое рандомизированное исследование. Никотин Тоб Res. 2016;18:2145–53. [Бесплатная статья PMC: PMC5055745] [PubMed: 27613934]
S.Grogesemese S.S.Seper Iongerose S.S.SemeroSe S.S.Semere S.S.Seper. кормящих женщин. Контрацепция. 2013;88:591–8. Кларк Х., Меркатц Р. и др. [PubMed: 23769015]
CMDh одобряет ограниченное использование бромокриптина для прекращения выработки грудного молока
Пресс-релиз 21 августа 2014 г.
Лекарство не следует использовать рутинно для предотвращения или прекращения выработки молока после родов
Координационная группа по взаимному признанию и децентрализованным процедурам – люди (CMDh) 1 большинством голосов одобрила рекомендации по использованию бромкриптинсодержащих лекарственных средств внутрь для предотвращения или подавления выработки грудного молока (лактации) после родов.
CMDh согласился, что лекарства должны использоваться для этой цели (в дозах до 2,5 мг) только при наличии веских медицинских причин для прекращения лактации, таких как необходимость избежать дальнейшего стресса после потери ребенка во время или сразу после родов или у матерей с ВИЧ-инфекцией, которые не должны кормить грудью.
Бромокриптин не следует использовать рутинно для предотвращения или прекращения выработки молока, а также не следует применять у женщин с повышенным риском серьезных побочных эффектов, включая женщин с различными заболеваниями, повышающими кровяное давление, или у женщин, страдающих или имевших заболевания сердца или тяжелые психические расстройства. расстройства. Следует контролировать артериальное давление, чтобы можно было обнаружить ранние признаки повышения и немедленно прекратить лечение.
Позиция CMDh следует за обзором Комитетом по оценке рисков фармаконадзора (PRAC) EMA имеющихся данных о безопасности и эффективности бромокриптина в контроле выработки грудного молока после родов, что привело к этим рекомендациям. Обзор был вызван опасениями во Франции в связи с увеличением числа сообщений о редких, но потенциально серьезных или смертельных побочных эффектах, особенно сердечно-сосудистых побочных эффектах (таких как сердечный приступ и инсульт), неврологических побочных эффектах, таких как судороги (припадки), и психиатрических побочных эффектах (таких как галлюцинации и маниакальные эпизоды). Поскольку лактация является естественным процессом, который в конечном итоге прекращается, если ребенок не находится на грудном вскармливании, и доступны другие средства управления, Французское агентство по лекарственным средствам (ANSM) попросило EMA пересмотреть лекарства и выяснить, перевешивают ли преимущества такого использования риски. .
Обзор был вызван опасениями во Франции в связи с увеличением числа сообщений о редких, но потенциально серьезных или смертельных побочных эффектах, особенно сердечно-сосудистых побочных эффектах (таких как сердечный приступ и инсульт), неврологических побочных эффектах, таких как судороги (припадки), и психиатрических побочных эффектах (таких как галлюцинации и маниакальные эпизоды). Поскольку лактация является естественным процессом, который в конечном итоге прекращается, если ребенок не находится на грудном вскармливании, и доступны другие средства управления, Французское агентство по лекарственным средствам (ANSM) попросило EMA пересмотреть лекарства и выяснить, перевешивают ли преимущества такого использования риски. .
Поскольку позиция CMDh в отношении бромокриптина была принята большинством голосов, теперь она будет направлена в Европейскую комиссию, которая примет юридически обязательное решение для всего ЕС.
Информация для пациентов
- Лекарства, содержащие бромокриптин, лицензированы во многих странах ЕС для перорального применения для предотвращения или остановки выработки молока после родов у женщин, не кормящих грудью.

- Их следует использовать для этой цели только в том случае, если для этого есть медицинские показания, например, чтобы избежать дальнейшего стресса у женщин, потерявших ребенка во время или сразу после родов, или у женщин, инфицированных ВИЧ (во избежание любого риска передачи вируса с грудным молоком).
- Бромокриптин не следует использовать для облегчения симптомов боли или припухлости молочных желез после родов, когда с такими симптомами можно справиться с помощью таких мер, как поддержка груди или прикладывание льда, а также использование обезболивающих, если это необходимо.
- Женщинам с повышенным риском побочных эффектов, например тем, у кого есть состояние, вызывающее повышение артериального давления, или тем, у кого в анамнезе серьезные психические заболевания, не следует принимать бромокриптин.

- Следует контролировать артериальное давление у тех, кто принимает лекарство (особенно в первый день его приема), чтобы можно было обнаружить ранние признаки проблем и прекратить прием лекарства.
- Пациентам с болью в груди или необычно сильной головной болью следует срочно обратиться к врачу.
- Женщинам, у которых есть какие-либо вопросы или опасения, следует проконсультироваться со своим врачом или фармацевтом.
Информация для медицинских работников
Следующие рекомендации (некоторые из которых уже включены в информацию о продукте) следует учитывать при назначении бромокриптина для предотвращения или подавления лактации.
- Бромокриптин следует применять перорально только в дозах до 2,5 мг для подавления лактации по медицинским показаниям, например, в случае родовой потери, неонатальной смерти или ВИЧ-инфекции матери. Продукты с дозировкой 5 или 10 мг не показаны для такого использования.
- Бромокриптин не следует использовать для рутинного подавления лактации, а также для облегчения симптомов послеродовой боли и нагрубания, которые можно адекватно лечить с помощью немедикаментозных вмешательств (таких как твердая поддержка груди, прикладывание льда) и простых анальгетики.

- Применение противопоказано пациентам с неконтролируемой артериальной гипертензией, гипертоническими расстройствами при беременности (включая эклампсию, преэклампсию или гипертензию, вызванную беременностью), послеродовой гипертензией и в послеродовом периоде, в анамнезе ишемической болезнью сердца или другими тяжелыми сердечно-сосудистыми заболеваниями, или история тяжелых психических расстройств.
- Следует тщательно контролировать артериальное давление, особенно в первый день терапии. При развитии артериальной гипертензии, подозрительной боли в груди, тяжелой, прогрессирующей или непрекращающейся головной боли (с нарушением зрения или без него) или признаков токсического действия на центральную нервную систему лечение следует прекратить и немедленно обследовать пациента.
Рекомендации PRAC основаны на обзоре имеющихся доказательств безопасности и эффективности перорального приема бромокриптина для профилактики и подавления лактации.
- Данные клинических испытаний, первоначально использовавшихся для лицензирования продукта, а также те, которые опубликованы в литературе, позволяют предположить, что бромокриптин эффективен для предотвращения и подавления лактации.
 Однако имеющиеся данные были таковы, что нельзя было сделать выводы об эффективности бромокриптина при мастите, нагрубании молочных желез и болезненном нагрубании молочных желез.
Однако имеющиеся данные были таковы, что нельзя было сделать выводы об эффективности бромокриптина при мастите, нагрубании молочных желез и болезненном нагрубании молочных желез. - На основании имеющихся данных о безопасности невозможно исключить причинно-следственную связь между применением бромокриптина и серьезными сердечно-сосудистыми, неврологическими или психическими расстройствами. Тем не менее, абсолютное число случаев, зарегистрированных в пострегистрационном периоде, невелико, особенно с учетом того факта, что бромокриптин доступен в ЕС с 19 года.73, при значительном воздействии на пациента; общий уровень заболеваемости оценивается между 0,005% и 0,04%.
Информация о препаратах, содержащих бромкриптин, будет соответствующим образом обновлена после принятия Европейской комиссией окончательного юридически обязывающего решения.
Подробнее о лекарстве
Бромокриптин используется для предотвращения или подавления выработки молока у рожавших женщин. Женщины не всегда могут кормить грудью после родов по разным причинам, начиная от мертворождения и ВИЧ-инфекции матери и заканчивая личным выбором. Хотя выработка молока со временем прекращается, женщины тем временем могут испытывать нагрубание молочных желез, подтекание молока, дискомфорт и боль.
Женщины не всегда могут кормить грудью после родов по разным причинам, начиная от мертворождения и ВИЧ-инфекции матери и заканчивая личным выбором. Хотя выработка молока со временем прекращается, женщины тем временем могут испытывать нагрубание молочных желез, подтекание молока, дискомфорт и боль.
Бромокриптин является агонистом дофаминовых рецепторов. Он имитирует некоторые действия дофамина, гормона, который регулирует выброс другого гормона, пролактина, который, в свою очередь, контролирует лактацию. В результате бромокриптин предотвращает секрецию пролактина, тем самым предотвращая или подавляя выработку молока.
Бромокриптин также используется для лечения других заболеваний, таких как гиперпролактинемия (высокий уровень пролактина в организме) и болезнь Паркинсона; однако эти виды использования не рассматриваются в данном обзоре.
Препараты бромкриптина были разрешены в соответствии с национальными процедурами для различных показаний в следующих государствах-членах ЕС: Австрия, Бельгия, Болгария, Хорватия, Кипр, Чешская Республика, Дания, Эстония, Финляндия, Франция, Германия, Греция, Венгрия, Ирландия, Италия.
Подробнее о процедуре
Пересмотр перорального бромокриптина был начат по запросу Франции 17 июля 2013 г. в соответствии со статьей 31 Директивы 2001/83/ЕС.
Обзор этих данных был впервые проведен Комитетом по оценке рисков фармаконадзора (PRAC). Рекомендации PRAC были отправлены в Координационную группу по взаимному признанию и децентрализованным процедурам (CMDh), которая приняла окончательную позицию. CMDh, орган, представляющий государства-члены ЕС, отвечает за обеспечение согласованных стандартов безопасности для лекарственных средств, разрешенных в соответствии с национальными процедурами в ЕС.
Поскольку позиция CMDh была принята большинством голосов, позиция CMDh теперь будет отправлена в Европейскую комиссию, которая примет юридически обязательное решение для всего ЕС.

 Контрацепция. 2016;94:253–61. [PubMed: 25869631]
Контрацепция. 2016;94:253–61. [PubMed: 25869631]
 , Матурана Х. и др. Регуляция фертильности у кормящих женщин IX. Эффективность контрацепции, продолжительность лактации, рост младенцев и характер кровотечений при использовании вагинальных колец с прогестероном, таблеток, содержащих только прогестин, имплантатов Norplant® и внутриматочных спиралей Copper T 380-A. Контрацепция. 1997;56:223–32. [PubMed: 9408703]
, Матурана Х. и др. Регуляция фертильности у кормящих женщин IX. Эффективность контрацепции, продолжительность лактации, рост младенцев и характер кровотечений при использовании вагинальных колец с прогестероном, таблеток, содержащих только прогестин, имплантатов Norplant® и внутриматочных спиралей Copper T 380-A. Контрацепция. 1997;56:223–32. [PubMed: 9408703] Трансгендерное здоровье. 2018;3:24–6. [Бесплатная статья PMC: PMC5779241] [PubMed: 29372185]
Трансгендерное здоровье. 2018;3:24–6. [Бесплатная статья PMC: PMC5779241] [PubMed: 29372185]