Лечение лактационного мастита
Консультация и запись на прием: +7 930 910 0603
Возможно ли вылечить лактационный мастит без операции, прерывания ГВ и разлуки с ребёнком?
Однозначно, да.
Наша уникальная современная методика
Миниинвазивное лечение мастита – лечение без разрезов и без рубцов. Уникальный опыт (более 7 лет и более 1100 удачно пролеченных пациенток). Отработанная уникальная технология манипуляций и процедур, выполняемых исключительно под местной анестезией («заморозкой») через микропроколы под контролем УЗИ. Эффективность лечения более 98%. Лечение не требует госпитализации в больницу, общего наркоза и, самое главное, разлуки с ребенком. Ориентировано на максимальный комфорт для пациентки, сохранение грудного вскармливания, отличный косметический эффект.
Благодаря применению нашей методики удалось добиться в 98% отказа от стационарного лечения и в 95% сохранения грудного вскармливания.
Что такое мастит?
Мастит – воспалительное заболевание, связанное с попаданием инфекции в ткань молочной железы. Как правило, он возникает на начальных этапах грудного вскармливания, когда мама и малыш в этом процессе только привыкают друг к другу, очень переживают и не могут приспособиться так, чтобы обоим было комфортно. Это приводит к застою молока (лактостазу), появлению трещин на сосках, что чаще всего и является достаточным для возникновения воспаления в молочной железе. Важно знать, что переход от неразрешенного лактостаза к маститу происходит стремительно, буквально за 1-2 дня.
Симптомы лактостаза:
- увеличение и уплотнение железы;
- боль в груди распирающего и колющего характера;
- часто подъем температуры до высоких значений (38-39°С).
Симптомы мастита:
- «дергающая» боль в груди, которая не проходит после кормления и сцеживания;
- ощущение «комка» или «шишки»;
- локальное или распространенное покраснение кожи на молочной железе.

Как уже было сказано ранее, мастит – это заболевание, связанное с инфекцией. Наиболее частым возбудителем (более 90%) является золотистый стафилококк (Staphylococcus Aureus). Но это заболевание не является заразным и не требует изоляции и каких-либо специальных санитарных мер по отношению ни к маме, ни к малышу. Дело в том, что золотистый стафилококк – это условно патогенный микроорганизм, т.е. он вызывает заболевание только при определенных условиях. При обычных обстоятельствах он спокойно, не вызывая никаких болезней, обитает на поверхности кожи, в полости рта, не проникая глубоко. Но при благоприятной для него обстановке, например при наличии ран или других повреждений кожных покровов и слизистых, снижении иммунитета, переохлаждении и т.п., он может внедряться глубоко в ткани, там размножаться и вызывать воспалительный процесс.
Если вовремя не предпринять все необходимые меры, то воспаление достаточно быстро переходит в стадию гнойника и требует агрессивного лечения. Источником заражения ткани молочной железы стафилококком может быть как организм мамы, так и ребенок. Однако не стоит этого пугаться, и тем более не стоит пробовать профилактически бороться со стафилококком – это абсолютно бесполезная затея, обреченная на провал. Особенно опрометчиво самостоятельно, без назначения специалиста, принимать антибиотики. Это приводит к мутации микроорганизмов и появлению устойчивых (резистентных) к антибактериальным препаратам разновидностям стафилококка (т.н. MRSA). Эта ситуация уже крайне серьезная и даже опасная для жизни, требующая немедленной госпитализации.
Источником заражения ткани молочной железы стафилококком может быть как организм мамы, так и ребенок. Однако не стоит этого пугаться, и тем более не стоит пробовать профилактически бороться со стафилококком – это абсолютно бесполезная затея, обреченная на провал. Особенно опрометчиво самостоятельно, без назначения специалиста, принимать антибиотики. Это приводит к мутации микроорганизмов и появлению устойчивых (резистентных) к антибактериальным препаратам разновидностям стафилококка (т.н. MRSA). Эта ситуация уже крайне серьезная и даже опасная для жизни, требующая немедленной госпитализации.
Клиническая картина мастита достаточно яркая и чаще всего не вызывает сомнений. Основным симптомом является постоянная «дергающая» боль в груди. В отличие от лактостаза, эта боль не проходит после кормления и сцеживания. Вторым симптомом является наличие пальпируемого образования, ощущение «комка» или «шишки», в груди, как правило в области наибольшей болезненности. И третьим признаком мастита является локальное или распространенное покраснение кожи на молочной железе. Эта классическая триада симптомов встречается примерно в 70% случаев. Что касается подъема температуры тела, то это признак крайне вариабелен. Менее чем у половины пациенток с маститом отмечается высокая температура, 38-40°С, у остальных подъем температуры либо незначительный, либо вообще отсутствует. Наличие высокой температуры не является определяющим критерием наличия мастита, но, безусловно, оставлять этот факт без внимания нельзя и следует обратиться к специалисту для исключения воспаления в молочной железе.
Эта классическая триада симптомов встречается примерно в 70% случаев. Что касается подъема температуры тела, то это признак крайне вариабелен. Менее чем у половины пациенток с маститом отмечается высокая температура, 38-40°С, у остальных подъем температуры либо незначительный, либо вообще отсутствует. Наличие высокой температуры не является определяющим критерием наличия мастита, но, безусловно, оставлять этот факт без внимания нельзя и следует обратиться к специалисту для исключения воспаления в молочной железе.
Примерно у трети девушек, страдающих маститом, заболевание проявляется одним или двумя из описанных признаков и поэтому часто выявляется уже на запущенной стадии, когда операция неизбежна. И, наконец, примерно в 2-5% случаев мастит может проходить вообще бессимптомно, либо симптоматика выражена минимально и крайне смазана. Это также приводит к запоздалому обращению и более длительному и неприятному лечению.
Таким образом клиническая диагностика мастита у кормящей мамы – задача не самая простая и под силу лишь опытному врачу-хирургу, ИМЕННО ХИРУРГУ, имеющему опыт лечения данного заболевания. Важно знать, что мастит является хирургическим заболеванием. Частой ошибкой является обращение к маммологам или акушерам-гинекологам, это совершенно не их профиль. Не стоит бояться слова «хирург», ведь далеко не всегда лечение мастита связано с операцией. Своевременная диагностика и правильное консервативное лечение чаще всего позволяет избежать выполнения инвазивных процедур и вмешательств, а также сохранить грудное вскармливание в полном объеме.
Важно знать, что мастит является хирургическим заболеванием. Частой ошибкой является обращение к маммологам или акушерам-гинекологам, это совершенно не их профиль. Не стоит бояться слова «хирург», ведь далеко не всегда лечение мастита связано с операцией. Своевременная диагностика и правильное консервативное лечение чаще всего позволяет избежать выполнения инвазивных процедур и вмешательств, а также сохранить грудное вскармливание в полном объеме.
Кто мой врач?
Луммер Кирилл Борисович
Заведующий кабинетом интервенционной ультрасонографии, кандидат медицинских наук, врач-хирург, врач УЗИ
Опыт по лечению лактационного гнойного мастита больше 1300 наблюдений.
Как подтвердить мастит?
Современная диагностика мастита быстрая и безболезненная. Проводится амбулаторно и включает в себя следующие компоненты: выяснение жалоб и анамнеза (истории появления и развития) заболевания, осмотр и экспертную ультразвуковую диагностику. Не требует госпитализации, выполнения дополнительных анализов и применения опасного излучения. Занимает примерно 15-20 мин. Позволяет достоверно подтвердить или исключить факт наличия мастита, определиться с вариантом течения, планом лечения и прогнозом заболевания.
Не требует госпитализации, выполнения дополнительных анализов и применения опасного излучения. Занимает примерно 15-20 мин. Позволяет достоверно подтвердить или исключить факт наличия мастита, определиться с вариантом течения, планом лечения и прогнозом заболевания.
Консультация по платным услугам
Показать телефоны
Мастит у кормящей матери
Кормление грудью – естественный и радостный процесс как для мамы, так и для малыша. Но в последнее время несмотря на большое желание кормить грудью, молодая женщина вынуждена от этого отказываться. Почему?
Причина этому лактостаз, который может привести к гнойному маститу.
Лактационный мастит – это заболевание, которые появляется у кормящих матерей или при желании женщины прекратить кормление.
Лактостаз у кормящей матери – это застой молока в протоках молочной железы. Если у молодой матери появилась боль в груди, тяжесть, уплотнения, повысилась температура, появились покраснения на груди, то нужно срочно обратиться к врачу.
Застой молока возникает не сам по себе. Ему способствуют ряд причин:
- Редкое кормление грудью. Частичное опорожнение груди.
- Ограничение малыша во времени сосания груди
- Кормление ребенка только в одной позе.
- Неправильное прикладывание малыша к груди
- Частые сцеживания.
- Преждевременное отлучение ребенка от груди либо отказ малыша брать грудь.
- Переохлаждение.
- Пережатие груди в процессе кормления.
- Молоко обладает высоким показателем вязкости.
- Травмирование груди.
- Особенности строения.
- Неправильно подобранное нижнее белье.
- Хроническая усталость, постоянные стрессы.
Если не принимать активные меры к устранению лактостаза, начинается серозный мастит, у кормящей матери симптомы заболевания следующие:
- Повышение температуры до 39°.
- Симптом плотности, тяжести, болезненности молочной железы/
- Затрудненный отток молока.
 Иногда ребенок не может высосать ни капли.
Иногда ребенок не может высосать ни капли. - Больная и здоровая грудь имеют разные размеры.
- Грудь становится «каменной».
- Появляется слабость, боль в суставах, озноб
Малыш отказывается сосать грудь, сцедить хоть немного молока и облегчить боль, тоже получается с трудом.
При отсутствии адекватного лечения мастит переходит в гнойный, который требует госпитализации и оперативного вмешательства. Эта стадия заболевания имеет тяжелые симптомы:
- температура поднимается до 40°, может резко повышаться и резко падать;
- грудь каменная, болезненная;
- покраснение кожи над участками воспаления;
- симптомы интоксикации: плохое самочувствие, жар, озноб, повышенное потоотделение, жажда;
- может быть выделение гноя из молочной железы;
- симптомы могут проявиться и во второй груди.
Гнойный мастит, развивающийся при грудном вскармливании – состояние, опасное для жизни. При его признаках необходимо обращаться за медицинской помощью. Самолечением в данном случае заниматься категорически нельзя.
При его признаках необходимо обращаться за медицинской помощью. Самолечением в данном случае заниматься категорически нельзя.
При воспалении молочной железы противопоказано тепловое воздействие. Никаких горячих ванн и грелок. Ванна и душ, а также компрессы должны иметь температуру тела. Нельзя также тереть грудь, сдавливать, мять. Все это может только ухудшить течение заболевания.
При воспалении груди при кормлении надо обратиться за консультацией и лечением к врачу – маммологу или гинекологу. При правильном и своевременном лечении можно сохранить лактацию и избежать серьезных осложнений
Наш специалист
| Куцепалов Александр Владиславович Маммолог. Главный врач многопрофильной клиники «МЕДИЦИНА», кандидат медицинских наук Часы приема: пн.  — пт. с 10:00 до 18:00 — пт. с 10:00 до 18:00 |
Прейскурант
|
Запишись на прием прямо СЕЙЧАС 8 (846) 994-00-00 или оставив заявку
Оставить заявку
|
Мастит при грудном вскармливании: профилактика, важность правильного лечения и возможные осложнения
- Список журналов
- Джей Клин Мед
- PMC7465810
J Clin Med. 2020 авг.; 9(8): 2328.
Опубликовано в сети 22 июля 2020 г. doi: 10.3390/jcm9082328
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Мастит — это воспаление молочной железы, которое может быть вызвано бактериальной инфекцией. Инфицирование молочных желез при грудном вскармливании – распространенное явление, требующее немедленного и соответствующего лечения. Без надлежащего лечения воспаление может привести к прекращению грудного вскармливания. Еще одним возможным осложнением является развитие абсцесса. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительно грудное вскармливание до 6-месячного возраста с последующим продолжением грудного вскармливания по мере введения прикорма, с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка. Недавние мета-анализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Грудное вскармливание полезно и для кормящих женщин. Поэтому важно помочь матери преодолеть такие трудности, как мастит, и продолжать грудное вскармливание.
Инфицирование молочных желез при грудном вскармливании – распространенное явление, требующее немедленного и соответствующего лечения. Без надлежащего лечения воспаление может привести к прекращению грудного вскармливания. Еще одним возможным осложнением является развитие абсцесса. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительно грудное вскармливание до 6-месячного возраста с последующим продолжением грудного вскармливания по мере введения прикорма, с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка. Недавние мета-анализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Грудное вскармливание полезно и для кормящих женщин. Поэтому важно помочь матери преодолеть такие трудности, как мастит, и продолжать грудное вскармливание. Выбор надлежащего лечения и предоставление терапевтических инструкций пациентке имеют решающее значение для излечения, для успешной продолжительности грудного вскармливания и для предотвращения осложнений для матери и ребенка. В этой статье мы приводим последние клинические рекомендации по медикаментозному лечению и поддерживающей терапии мастита. Мы также обсуждаем последние рекомендации по лечению кандидоза, поскольку кандидозная инфекция может развиться в результате антибактериальной терапии. В целом, неправильно вылеченный мастит может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Выбор надлежащего лечения и предоставление терапевтических инструкций пациентке имеют решающее значение для излечения, для успешной продолжительности грудного вскармливания и для предотвращения осложнений для матери и ребенка. В этой статье мы приводим последние клинические рекомендации по медикаментозному лечению и поддерживающей терапии мастита. Мы также обсуждаем последние рекомендации по лечению кандидоза, поскольку кандидозная инфекция может развиться в результате антибактериальной терапии. В целом, неправильно вылеченный мастит может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Ключевые слова: мастит, грудное вскармливание, лактация, молочная инфекция, кандидоз
Мастит – воспалительное заболевание молочной железы, которое может сопровождаться инфекцией [1]. Воспаление молочных желез при грудном вскармливании требует немедленного и соответствующего лечения..jpg) Без надлежащего лечения воспаление может привести к преждевременному прекращению грудного вскармливания, которое считается нормативным стандартом вскармливания и питания младенцев. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительное грудное вскармливание до 6-месячного возраста. После 6 месяцев жизни рекомендуется продолжение грудного вскармливания по мере введения прикорма с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка [2]. Недавние мета-анализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Для кормящих женщин грудное вскармливание обеспечивает защиту от рака молочной железы, а также может защитить от рака яичников и диабета 2 типа [3]. Кроме того, неправильно леченное воспаление может перерасти в абсцесс молочной железы.
Без надлежащего лечения воспаление может привести к преждевременному прекращению грудного вскармливания, которое считается нормативным стандартом вскармливания и питания младенцев. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительное грудное вскармливание до 6-месячного возраста. После 6 месяцев жизни рекомендуется продолжение грудного вскармливания по мере введения прикорма с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка [2]. Недавние мета-анализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Для кормящих женщин грудное вскармливание обеспечивает защиту от рака молочной железы, а также может защитить от рака яичников и диабета 2 типа [3]. Кроме того, неправильно леченное воспаление может перерасти в абсцесс молочной железы. Поэтому выбор правильного лечения и предоставление пациенту информации и терапевтических рекомендаций имеет большое значение. Однако опыт показывает, что женщины получают неверные рекомендации по лечению мастита как в аспекте немедикаментозных рекомендаций по лечению, так и в части корректировки медикаментозного лечения. Учитывая огромную важность правильного лечения мастита, важно, чтобы врачи умели давать правильные рекомендации и выбирать правильные лекарства, когда это необходимо.
Поэтому выбор правильного лечения и предоставление пациенту информации и терапевтических рекомендаций имеет большое значение. Однако опыт показывает, что женщины получают неверные рекомендации по лечению мастита как в аспекте немедикаментозных рекомендаций по лечению, так и в части корректировки медикаментозного лечения. Учитывая огромную важность правильного лечения мастита, важно, чтобы врачи умели давать правильные рекомендации и выбирать правильные лекарства, когда это необходимо.
В этой статье мы приводим последние клинические рекомендации по медикаментозному лечению и поддерживающей терапии мастита. Мы также обсуждаем последние рекомендации по лечению кандидоза, поскольку кандидозная инфекция может развиться в результате антибактериальной терапии. В целом, неправильно вылеченный мастит или кандидозная инфекция могут привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Воспаление молочной железы может быть вызвано рядом различных этиологий, инфекционной или нет, но в большинстве случаев воспаление молочной железы выражается в виде твердой, опухшей и красной области молочной железы, сопровождающейся лихорадкой выше 38,5 °C, ознобом и плохим общим гриппоподобное чувство (). Часто наблюдается континуум, а именно: застой грудного молока перерастает в воспаление без инфекции, которое перерастает в инфекционный мастит, который впоследствии может перерасти в абсцесс [4].
Открыть в отдельном окне
Иллюстрация мастита при грудном вскармливании. В целом, неправильно вылеченный мастит может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Проспективные исследования женщин, опрошенных в соответствии с протоколом Академии медицины грудного вскармливания, показывают, что от 3% до 20% женщин страдают от мастита во время грудного вскармливания. Разница между цифрами обусловлена различиями в определении мастита и различиями в продолжительности периода наблюдения [4].
Разница между цифрами обусловлена различиями в определении мастита и различиями в продолжительности периода наблюдения [4].
Основным провоцирующим фактором мастита является застой молока. Застой молока приводит к закупорке молочного протока в груди или в отверстии молочного протока. Закупорка в устье молочного протока проявляется появлением болезненного белого пятна размером около 1 мм на соске, известного как «пузырь», представляющего собой эпителиальный слой или скопление маслянистого материала [5]. Обычным лечением пузыря является его вскрытие стерильной иглой или протирание кожи тканью, смоченной в теплой воде после нагревания соска в горячей воде [5]. Стероидные мази также могут быть эффективными [6].
Диагноз мастита ставится на основании анамнеза и физического осмотра, диагностические процедуры обычно не требуются и не выполняются. Рекомендации ВОЗ по отправке образца молока в лабораторию включают следующее: в случае отсутствия ответа на лечение антибиотиками в течение двух дней, в случае аллергии на лечение антибиотиками, в случае рецидивирующих инфекций молочной железы, в случае госпитального заражения инфекции, в случаях, требующих госпитализации, или в тяжелых и необычных случаях [1,4].
Грудное молоко не стерильно. Бактерии присутствуют на соске, коже груди и даже молочных протоках, поэтому само присутствие бактерий в молоке не обязательно указывает на мастит [1,4].
Несколько факторов могут вызывать застой молока, приводящий к закупорке протоков и воспалению, включая попытку увеличить время между кормлениями или ограничение продолжительности кормления грудью, пропуск кормления, неправильный захват ребенком соска или неэффективное сосание, у матери или младенца болезни или врожденные дефекты, узкая уздечка языка, перепроизводство молока, быстрое и непостепенное отлучение от груди, давление бюстгальтера на грудь или рана на соске, вызывающая боль и, таким образом, откладывающая следующее кормление [4]. Оптимизация техники грудного вскармливания, вероятно, будет полезна для предотвращения мастита. Мать должна знать о факторах, которые могут вызвать застой молока, и предотвращать их.
3.1. Поддерживающее лечение
Эффективное удаление молока: В случаях застоя молока в более глубоких местах в тканях молочной железы наиболее важным этапом лечения является частое и эффективное удаление молока.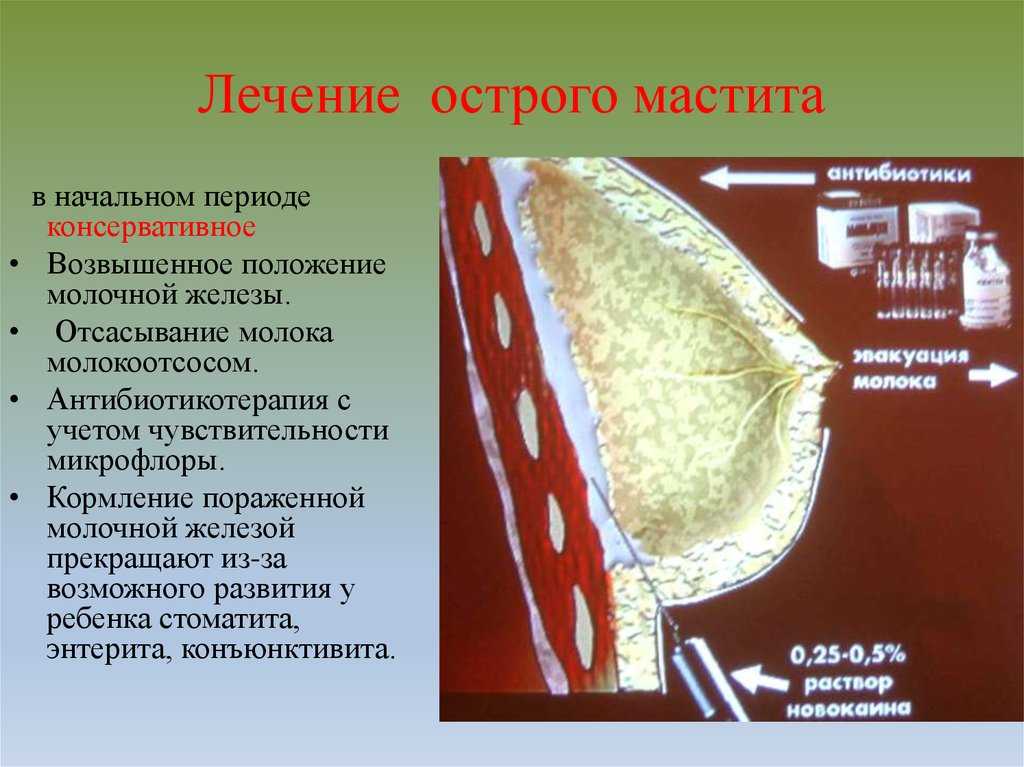 Матерей следует поощрять к более частому грудному вскармливанию, начиная с пораженной груди. После кормления сцеживание молока вручную или молокоотсосом может способствовать хорошему опорожнению груди и, таким образом, способствовать заживлению; массаж болезненной области по направлению к соску помогает правильно дренировать грудь [4,5].
Матерей следует поощрять к более частому грудному вскармливанию, начиная с пораженной груди. После кормления сцеживание молока вручную или молокоотсосом может способствовать хорошему опорожнению груди и, таким образом, способствовать заживлению; массаж болезненной области по направлению к соску помогает правильно дренировать грудь [4,5].
В последние годы возросло понимание важности лимфатического массажа при лечении мастита. Чтобы способствовать оттоку жидкости к подмышечным лимфатическим узлам, мать должна массировать поверхность кожи от ареолы к подмышечной впадине [7].
Нет доказательств риска для здорового доношенного ребенка при продолжении грудного вскармливания от матери с маститом [4]. Женщины, которые не могут продолжать грудное вскармливание, должны сцеживать молоко из груди вручную или молокоотсосом, так как внезапное прекращение грудного вскармливания приводит к риску развития абсцесса [4].
Иногда младенцы отказываются от грудного вскармливания из-за снижения выработки молока в воспаленной груди, что характерно для мастита, или из-за изменения вкуса молока. Мастит влияет на биохимический состав молока, в результате чего молоко становится более соленым [8,9]. Женщина, которая не может кормить грудью воспаленную грудь из-за отказа ребенка или по какой-либо другой причине, должна сцеживать или ручное сцеживание молока, так как внезапное прекращение выделения молока может вызвать развитие абсцесса [1,4].
Мастит влияет на биохимический состав молока, в результате чего молоко становится более соленым [8,9]. Женщина, которая не может кормить грудью воспаленную грудь из-за отказа ребенка или по какой-либо другой причине, должна сцеживать или ручное сцеживание молока, так как внезапное прекращение выделения молока может вызвать развитие абсцесса [1,4].
Горячий компресс или горячий душ непосредственно перед грудным вскармливанием или аспирацией может способствовать выделению молока из груди. Холодные компрессы после грудного вскармливания или сцеживания и между кормлениями уменьшат любую возможную боль или отек [4,5].
В дополнение к эффективному удалению молока отдых, питание и питье достаточного количества жидкости являются важными шагами, которые могут помочь процессу заживления [4,5].
3.2. Фармакологическое лечение
Во-первых, важно подчеркнуть, что поддерживающая терапия должна продолжаться одновременно с медикаментозным лечением. Одних лекарств недостаточно.
Анальгетики: боль мешает рефлексу выброса молока, поэтому матери следует рекомендовать принимать анальгетики. Поскольку ибупрофен обладает противовоспалительными свойствами в дополнение к обезболиванию, он имеет преимущество перед парацетамолом. Ибупрофен в дозах до 1,6 г в сутки считается безопасным для грудного вскармливания [4].
Антибиотики: если симптомы не улучшаются в течение 12–24 ч после начала лечения, следует начать антибактериальную терапию [4]. обобщает антибиотики, которые обычно используются при лечении мастита.
Таблица 1
Антибиотики, обычно используемые при лечении мастита. Обратите внимание, что амоксициллин без клавуланата не подходит для лечения из-за высокой степени резистентности.
| Antibiotic | Дозировка | Примечания |
|---|---|---|
| Цефалексин | 500 мг × 4 раза/день | не подходит в случае с пенсиляцией. сильная аллергия). сильная аллергия). |
| Амоксициллин-клавуланат | 875 мг 2 раза/день | |
| Диклоксациллин | 500 мг 4 раза/день | |
| Клиндамицин | 300 мг × 4 раза/день | Может быть эффективным в случае метициллин-резистентного золотистого стафилококка. Подходящий вариант при выраженной аллергии на пенициллин. |
| Триметоприм-сульфаметоксазол | 800–160 мг × 2 раза/день | Может быть эффективным при метициллинорезистентном золотистом стафилококке. Избегайте использования, если ребенку меньше одного месяца, или если ребенок желтушный, болен, недоношенный или G6PD является основным этиологическим фактором бактериального мастита, и поэтому соответствующие типы антибиотиков эффективны против него. В последние годы в США наблюдается рост случаев заражения S. aureus , устойчивый к метициллину (MRSA) при инфекциях молочной железы [4,5,10]. Избегайте использования, если ребенку меньше одного месяца, или если ребенок желтушный, болен, недоношенный или G6PD является основным этиологическим фактором бактериального мастита, и поэтому соответствующие типы антибиотиков эффективны против него. В последние годы в США наблюдается рост случаев заражения S. aureus , устойчивый к метициллину (MRSA) при инфекциях молочной железы [4,5,10].Обычная продолжительность лечения составляет 10–14 дней [4,5,10]. Если в течение 48 часов улучшения не наступает, следует рассмотреть возможность замены антибиотика в ожидании результатов посева [4,5,10]. Важно отметить, что амоксициллин без клавуланата не является подходящим вариантом лечения из-за высокой степени резистентности. Если мастит перерос в абсцесс, для достижения заживления потребуется комбинация дренажа и соответствующей антибактериальной терапии. После дренирования грудное вскармливание на той стороне, на которой находился абсцесс, следует продолжать в позе, исключающей прямой контакт рта ребенка с раной [4]. Рецидив мастита в одном и том же месте молочной железы несколько раз или нестандартное начало воспаления требуют оценки для исключения опухоли или других аномалий [4]. Одним из возможных последствий антибактериальной терапии мастита может быть патологический рост кандиды на соске. Основные симптомы кандидоза сосков включают жгучую, стреляющую, колющую или глубокую боль в связках, возникающую во время или после грудного вскармливания, а также могут ощущаться между сеансами [10]. Хотя кандидозный дерматоз области сосков часто характеризуется глянцево-розовым внешним видом сосков с нежными или чешуйчатыми сосками [11,12,13], соски и грудь также могут иметь хороший вид [4,10]. Новые исследования опровергают дрожжевой возбудитель и вместо этого предполагают бактериальный дисбаланс [6]. Местные противогрибковые препараты рекомендуются в качестве первой линии лечения при грудном вскармливании [4,10,14,15]. Клотримазол или миконазол следует наносить на соску после каждого кормления или каждые 3–4 часа [14,15]. Комбинированная стероидная мазь может рассматриваться в случаях боли и явного воспалительного компонента [14,15,16]. Любые излишки крема можно аккуратно стереть перед следующим кормлением [14]. Мать и ребенок должны лечиться в течение недели или дольше [10,14,15,16,17]. Гель для перорального применения не предназначен для нанесения на кожу и менее эффективен при лечении кандидоза сосков, чем крем [14]. В случаях открытых трещин на сосках, вызванных грибковой инфекцией, и когда местная противогрибковая терапия не помогает, противогрибковое лечение можно сочетать с мупироциновой мазью с антибиотиком [14,16,17]. Взятие посева обычно не требуется, но посев может быть взят, если диагноз неясен, подозревается бактериальная инфекция или если нет улучшения после первоначального лечения [15]. В заключение следует отметить, что неправильное лечение мастита может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение. Концептуализация, обработка данных, исследование, формальный анализ и написание: М.П. и A.D. Все авторы прочитали и согласились с опубликованной версией рукописи. Авторы не получали специального финансирования для этой работы. Авторы заявляют об отсутствии конфликта интересов. 1. Департамент здоровья и развития детей и подростков Всемирной организации здравоохранения. Мастит: причины и лечение. Департамент здоровья и развития детей и подростков Всемирной организации здравоохранения; Женева, Швейцария: 2000. 2. Секция Американской академии педиатрии по грудному вскармливанию. Грудное вскармливание и использование грудного молока. Педиатрия. 2012;129: 827–841. doi: 10.1542/пед.2011-3552. [PubMed] [CrossRef] [Google Scholar] 3. Виктора К.Г., Бал Р., Баррос А.Дж., Франса Г.В., Хортон С., Красевец Дж., Марч С., Санкар М.Дж., Уокер Н., Роллинз Н.С., и др. др. Грудное вскармливание в 21 веке: эпидемиология, механизмы и пожизненный эффект. Ланцет. 2016; 387: 475–490. doi: 10.1016/S0140-6736(15)01024-7. [PubMed] [CrossRef] [Google Scholar] 4. Клинический протокол № 4 Академии медицины грудного вскармливания: Мастит, пересмотрено в марте 2014 г. Грудное вскармливание. Мед. 2014;9: 239–243. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Spencer J.P. Лечение мастита у кормящих женщин. Являюсь. фам. Врач. 2008; 78: 727–731. [PubMed] [Google Scholar] 6. Клинический протокол № 30 Академии медицины грудного вскармливания: массы молочных желез, жалобы на молочные железы и диагностическая визуализация молочных желез у кормящих женщин. 7. Болман М., Саджу Л., Оганесян К., Кондрашова Т., Витт А.М. Возвращение к искусству лечебного массажа груди во время грудного вскармливания. Дж. Хам. Лакт. 2013;29: 328–331. doi: 10.1177/08413475527. [PubMed] [CrossRef] [Google Scholar] 8. Fetherston C.M., Lai C.T., Hartmann P.E. Взаимосвязь между симптомами и изменениями физиологии молочной железы при лактационном мастите. Кормить грудью. Мед. 2006; 1: 136–145. doi: 10.1089/bfm.2006.1.136. [PubMed] [CrossRef] [Google Scholar] 9. Ёсида М., Шинохара Х., Сугияма Т., Кумагаи М., Муто Х., Кодама Х. Вкус молока из воспаленных молочных желез кормящих матерей с маститом оценивали с помощью датчик вкуса. Кормить грудью. Мед. 2014;9: 92–97. doi: 10.1089/bfm.2013.0084. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 10. Лоуренс Р.А., Лоуренс Р.М. Глава 16: Медицинские осложнения у матери. В: Лоуренс Р.А., Лоуренс Р.М., редакторы. 11. Клинический протокол № 26 Академии медицины грудного вскармливания: Постоянная боль при грудном вскармливании. Кормить грудью. Мед. 2016;11:46–53. [PubMed] [Google Scholar] 12. Брент Н.Б. Молочница в диаде грудного вскармливания: результаты опроса по диагностике и лечению. клин. Педиатр. 2001; 40: 503–506. дои: 10.1177/000992280104000905. [PubMed] [CrossRef] [Google Scholar] 13. Хименес Э., Арройо Р., Карденас Н., Марин М., Серрано П., Фернандес Л., Родригес Х.М. доказательство? ПЛОС ОДИН. 2017;12:e0181071. doi: 10.1371/journal.pone.0181071. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 14. Молочница и грудное вскармливание. Сеть грудного вскармливания. [(по состоянию на 15 июня 2020 г.)]; 2020 г. Доступно в Интернете: https://www.breastfeedingnetwork.org.uk/thrush-detailed/ 15. Заявление Национальной сети детского питания ЮНИСЕФ о молочнице. 16. Винер С. Диагностика и лечение кандидоза сосков и грудь. J. Акушерское женское здоровье. 2006; 51: 125–128. doi: 10.1016/j.jmwh.2005.11.001. [PubMed] [CrossRef] [Google Scholar] 17. Уокер М. Управление грудным вскармливанием для клиницистов: использование доказательств. 2-е изд. Джонс и Бартлетт Обучение; Берлингтон, Массачусетс, США: 2010. [Google Scholar] Статьи из Journal of Clinical Medicine предоставлены Многопрофильным институтом цифровых публикаций (MDPI) Инфекция молочной железы (мастит): симптомы, причины, лечениеАвтор: WebMD Editorial Contributors В этой статье
04Как устроена грудьГрудь состоит из нескольких желез и протоков, которые ведут к соску и окружающей окрашенной области, называемой ареолой. Молокопроводящие протоки простираются от соска в нижележащие ткани молочной железы, как спицы колеса. Под ареолами находятся млечные протоки. Они наполняются молоком во время лактации после рождения ребенка. Когда девочка достигает половой зрелости, изменяющиеся гормоны вызывают рост протоков и увеличение жировых отложений в тканях молочной железы. Железы, вырабатывающие молоко (молочные железы), соединенные с поверхностью молочной железы млечными протоками, могут доходить до области подмышек.
Причины инфекции молочной железыМастит — это инфекция ткани молочной железы, которая чаще всего возникает во время грудного вскармливания. Это может произойти, когда бактерии, часто изо рта ребенка, попадают в молочный проток через трещину в соске. Инфекции молочной железы чаще всего возникают через один-три месяца после рождения ребенка, но они могут возникать у женщин, которые недавно не рожали, и у женщин после менопаузы. У здоровых женщин мастит встречается редко. Однако женщины с диабетом, хроническими заболеваниями, СПИДом или ослабленной иммунной системой могут быть более восприимчивы. Примерно у 1-3% кормящих матерей развивается мастит. Нагрубание и неполное опорожнение груди могут усугубить проблему и усугубить симптомы. Хронический мастит возникает у женщин, не кормящих грудью. У женщин в постменопаузе инфекции молочной железы могут быть связаны с хроническим воспалением протоков ниже соска. Гормональные изменения в организме могут привести к закупорке молочных протоков отмершими клетками кожи и мусором. Эти закупоренные протоки делают грудь более открытой для бактериальной инфекции. Инфекция имеет тенденцию возвращаться после лечения антибиотиками. Симптомы инфекции молочной железыИнфекции молочной железы могут вызывать боль, покраснение и повышение температуры груди, а также следующие симптомы:
Когда обращаться за медицинской помощьюПозвоните своему лечащему врачу, как только почувствуете какое-либо подозрительное уплотнение, независимо от того, кормите ли вы грудью или нет. Запишитесь на прием, если:
Вам может потребоваться обследование в отделении неотложной помощи больницы, если боль в груди связана с другими признаками инфекции (такими как лихорадка, отек или покраснение груди) и если ваш лечащий врач не может принять вас в ближайшее время. . Следующие симптомы требуют неотложного лечения:
Инфекции молочных желез Обследования и тестыДиагноз мастита и абсцесса молочной железы обычно можно поставить на основании медицинского осмотра.
Лечение инфекции молочной железы Инфекции молочной железы требуют лечения у поставщика медицинских услуг. Домашние средства от инфекции молочной железыПосле посещения врача попробуйте следующее, чтобы помочь вылечить инфекцию молочной железы.
Лекарства от маститаПри простом мастите без абсцесса назначают пероральные антибиотики. Цефалексин (Кефлекс) и диклоксациллин (Дицилл) являются двумя наиболее часто выбираемыми антибиотиками, но доступен ряд других антибиотиков. Назначенный антибиотик будет зависеть от вашей конкретной ситуации, предпочтений вашего врача и возможных аллергий на лекарства. Это лекарство безопасно для использования во время грудного вскармливания и не причинит вреда ребенку. Хронический мастит у некормящих женщин может осложниться. Рецидивирующие эпизоды мастита являются обычным явлением. Иногда этот тип инфекции плохо поддается лечению антибиотиками. Поэтому тщательное наблюдение у врача обязательно. Если инфекция ухудшается, несмотря на пероральные антибиотики, или если у вас есть глубокий абсцесс, требующий хирургического лечения, вас могут госпитализировать для внутривенного введения антибиотиков. Операция по поводу абсцесса При наличии абсцесса его необходимо дренировать. Однако, если абсцесс находится глубоко в молочной железе, может потребоваться хирургическое дренирование в операционной. Эта процедура обычно проводится под общей анестезией, чтобы свести к минимуму боль и полностью дренировать абсцесс. Для лечения абсцессов также используются антибиотики и нагревание пораженной области. Следующие шагиМастит не вызывает рак, но рак может внешне имитировать мастит. Если инфекция молочной железы проходит медленно, ваш лечащий врач может порекомендовать маммографию или другие тесты, чтобы исключить рак. Последующее наблюдение после инфекции молочной железыЕсли у вас инфекция молочной железы, вас могут посетить для повторного осмотра через 24–48 часов.
Профилактика маститаИногда мастит неизбежен. Некоторые женщины более восприимчивы, чем другие, особенно те, кто впервые кормит грудью. В целом, хорошие привычки для предотвращения мастита включают следующее:
Перспективы инфекций молочных железПри своевременном лечении большинство инфекций молочных желез проходят быстро и без серьезных осложнений. Большинство женщин могут и должны продолжать кормить грудью, несмотря на эпизод неосложненного мастита. При правильном лечении симптомы должны начать исчезать в течение одного-двух дней. Абсцесс молочной железы может потребовать хирургического дренирования, внутривенного введения антибиотиков и кратковременной госпитализации. Делается небольшой разрез, который обычно хорошо заживает. Прогноз на полное выздоровление также благоприятный. Женщины в постменопаузе с абсцессами молочной железы часто возвращаются после простого дренирования и часто нуждаются в последующем наблюдении у хирурга для более точного лечения. Related Posts |


 Иногда ребенок не может высосать ни капли.
Иногда ребенок не может высосать ни капли. В случае, если ребенка нельзя расположить так, чтобы рот не касался ранки, очень важно взять молоко из груди путем сцеживания или сцеживания вручную. Частое удаление грудного молока после дренирования ускорит заживление [10].
В случае, если ребенка нельзя расположить так, чтобы рот не касался ранки, очень важно взять молоко из груди путем сцеживания или сцеживания вручную. Частое удаление грудного молока после дренирования ускорит заживление [10]. Недавняя литература не поддерживает существование кандидозной инфекции глубоко в молочной железе; поэтому пероральная терапия флуконазолом не имеет значения 90–127 .
Недавняя литература не поддерживает существование кандидозной инфекции глубоко в молочной железе; поэтому пероральная терапия флуконазолом не имеет значения 90–127 . 
 [Google Scholar]
[Google Scholar] Кормить грудью. Мед. 2019;14:208–214. [PubMed] [Google Scholar]
Кормить грудью. Мед. 2019;14:208–214. [PubMed] [Google Scholar] Грудное вскармливание. 6-е изд. Мосби; Филадельфия, Пенсильвания, США: 2005. стр. 559–627. [Google Scholar]
Грудное вскармливание. 6-е изд. Мосби; Филадельфия, Пенсильвания, США: 2005. стр. 559–627. [Google Scholar]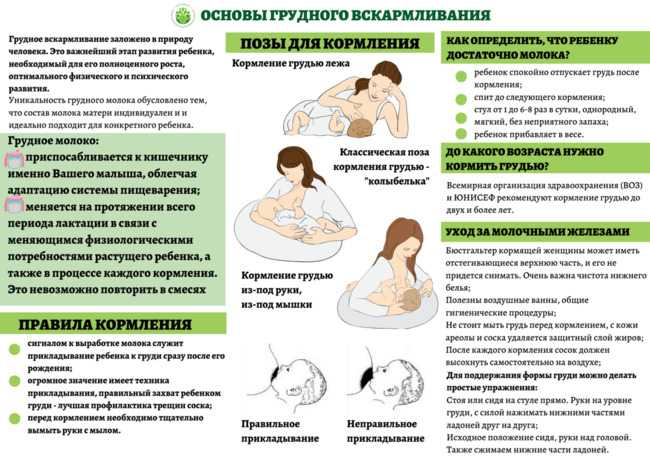 [(по состоянию на 15 июня 2020 г.)]; Доступно в Интернете: https://www.unicef.org.uk/babyfriendly/wp-content/uploads/sites/2/2013/10/NIFN_statement_thrush_2014.pdf
[(по состоянию на 15 июня 2020 г.)]; Доступно в Интернете: https://www.unicef.org.uk/babyfriendly/wp-content/uploads/sites/2/2013/10/NIFN_statement_thrush_2014.pdf для инфекций молочной железы
для инфекций молочной железы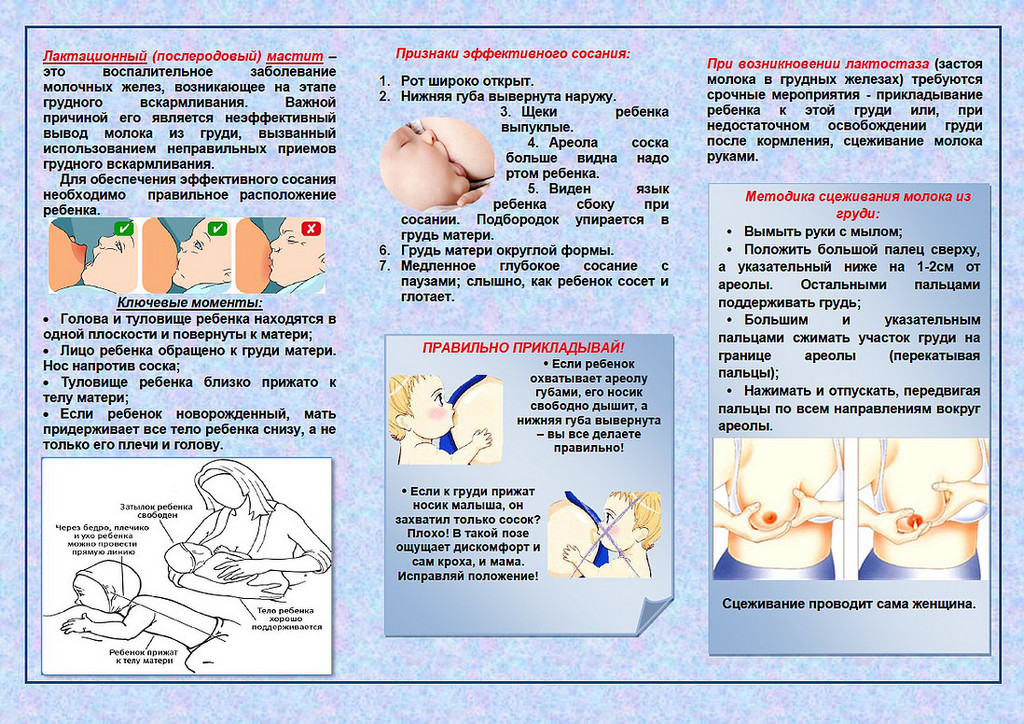 Другие причины инфекции включают хронический мастит и редкую форму рака, называемую воспалительной карциномой.
Другие причины инфекции включают хронический мастит и редкую форму рака, называемую воспалительной карциномой. Доброкачественные массы, такие как абсцессы, чаще чувствительны и часто кажутся подвижными под кожей. Край массы обычно правильный и хорошо очерченный. Признаки того, что эта более серьезная инфекция произошла, включают следующее:
Доброкачественные массы, такие как абсцессы, чаще чувствительны и часто кажутся подвижными под кожей. Край массы обычно правильный и хорошо очерченный. Признаки того, что эта более серьезная инфекция произошла, включают следующее:
 Ультразвук также может быть полезен для различения простого мастита и абсцесса или для диагностики абсцесса глубоко в молочной железе. Этот неинвазивный тест позволяет вашему врачу напрямую визуализировать абсцесс, поместив ультразвуковой датчик на вашу грудь. Если абсцесс подтвержден, часто требуется аспирация или хирургический дренаж и внутривенное введение антибиотиков.
Ультразвук также может быть полезен для различения простого мастита и абсцесса или для диагностики абсцесса глубоко в молочной железе. Этот неинвазивный тест позволяет вашему врачу напрямую визуализировать абсцесс, поместив ультразвуковой датчик на вашу грудь. Если абсцесс подтвержден, часто требуется аспирация или хирургический дренаж и внутривенное введение антибиотиков.


 После инъекции местного анестетика врач может дренировать абсцесс вблизи поверхности кожи либо путем аспирации с помощью иглы и шприца, либо с помощью небольшого разреза. Это можно сделать в кабинете врача или в отделении неотложной помощи.
После инъекции местного анестетика врач может дренировать абсцесс вблизи поверхности кожи либо путем аспирации с помощью иглы и шприца, либо с помощью небольшого разреза. Это можно сделать в кабинете врача или в отделении неотложной помощи.

