Мастит у кормящей мамы | Москва
Другие статьи по темам: маммолог, грудное вскармливание
Лактационный мастит — инфекционно-воспалительное поражение молочной железы, возникшее в послеродовом периоде и связанное с процессом лактации
Причины лактационного мастита
Застой молока провоцирует начало молочнокислого брожения и локальное повреждение тканей с повышением их проницаемости. В результате создаются благоприятные условия для размножения микроорганизмов.
Трещины сосков. Наиболее часто входными воротами для возбудителя становятся поврежденные ткани соска и ареолы. Обычно они травмируются из-за неправильного захвата соска новорожденным, длительного кормления и некорректного ухода.
Снижение иммунитета. Защитные функции организма могут ухудшаться в результате осложненного течения беременности и родов, неправильного режима грудного вскармливания, утомления из-за возросших домашних нагрузок. В периоде лактации также возможно обострение хронических заболеваний, приводящее к расстройствам иммунитета.
В периоде лактации также возможно обострение хронических заболеваний, приводящее к расстройствам иммунитета.
Выделяют целый ряд проблем, возникающих в период лактации, при которых воспаление наиболее вероятно:
- Ребенок неправильно прикладывается к груди. Если ребенок не может правильно приложиться к груди, он может получать меньше молока, из-за чего оно застаивается, снижается лактация.
- Ребенок слишком часто пропускает кормления. Если мать часто пропускает кормление ребенка, грудь переполняется и не опорожняется полностью. Помимо того, что возрастает риск застоев и мастита, из-за редких кормлений постепенно снижается лактация.
- Мать кормит одной грудью. Мама или сам ребенок может предпочесть одну грудь другой, оставив вторую железу переполненной. Задержка молока в течение длительного времени может привести к застою молока и, в конечном итоге, к маститу.
- Резкое отлучение от груди. Если мать слишком быстро отучает ребенка, ее грудь может не иметь возможности постепенно уменьшить производство молока, которое она вырабатывает, что вызывает застой.

- Давление на грудь. Неправильно подобранный бюстгальтер или облегающее платье могут создать ненужную нагрузку на ткани молочной железы и сужение молочных протоков. Узкие молочные протоки труднее дренировать во время сосания, что приводит к задержке молока.
Типичные и общие признаки, включающие боль в теле, озноб, ломоту, слабость и повышение температуры до 38-39° C. Если мать заметила какой-либо из этих симптомов, нужно обратиться к врачу в самое ближайшее время. Ваш врач будет диагностировать мастит с помощью следующих процедур: внешний осмотр и тщательная фиксация всех жалоб женщины. Далее следует оценка состояния сосков, прикладывания, длительности болезни и всех остальных вышеописанных факторов. Если из груди наблюдаются выделения, врач может отправить образец для лабораторного анализа, чтобы обнаружить присутствие патогенных микроорганизмов.
Методы лечения
- Антибиотикотерапия
- Прием спазмолитиков – это лекарственные средства, ослабляющие или полностью устраняющие спазмы гладкой мускулатуры внутренних органов и кровеносных сосудов;
- УВЧ-терапия – методика физиотерапии, в основе которой лежит воздействие на организм пациента высокочастотного электромагнитного поля
- Операция.
 Хирургическое вмешательство назначается уже из-за запущенного гнойного мастита. Операция должна выполняться в стационаре под общим обезболиванием. В зависимости от ситуации, локализации уплотнений, распространенности процесса, анатомических и функциональных особенностей молочной железы врачи выберут, где делать разрез.
Хирургическое вмешательство назначается уже из-за запущенного гнойного мастита. Операция должна выполняться в стационаре под общим обезболиванием. В зависимости от ситуации, локализации уплотнений, распространенности процесса, анатомических и функциональных особенностей молочной железы врачи выберут, где делать разрез.
Не занимайтесь САМОЛЕЧЕНИЕМ!!! При появлении описанным жалоб обращайтесь к лечащему врачу — гинекологу или хирургу. Несвоевременное обращение к специалисту почти со 100% вероятностью приведет к необходимости хирургического вмешательства.
Будьте здоровы!
Запись на прием к врачу-маммологу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Чтобы уточнить цены на прием врача-маммолога или другие вопросы пройдите по ссылке ниже:
Метки МаммологГрудное вскармливание
Мастит у кормящей матери
Кормление грудью – естественный и радостный процесс как для мамы, так и для малыша. Но в последнее время несмотря на большое желание кормить грудью, молодая женщина вынуждена от этого отказываться. Почему?
Но в последнее время несмотря на большое желание кормить грудью, молодая женщина вынуждена от этого отказываться. Почему?
Причина этому лактостаз, который может привести к гнойному маститу.
Лактационный мастит – это заболевание, которые появляется у кормящих матерей или при желании женщины прекратить кормление.
Лактостаз у кормящей матери – это застой молока в протоках молочной железы. Если у молодой матери появилась боль в груди, тяжесть, уплотнения, повысилась температура, появились покраснения на груди, то нужно срочно обратиться к врачу.
Застой молока возникает не сам по себе. Ему способствуют ряд причин:
- Редкое кормление грудью. Частичное опорожнение груди.
- Ограничение малыша во времени сосания груди
- Кормление ребенка только в одной позе.
- Неправильное прикладывание малыша к груди
- Частые сцеживания.
- Преждевременное отлучение ребенка от груди либо отказ малыша брать грудь.

- Переохлаждение.
- Пережатие груди в процессе кормления.
- Молоко обладает высоким показателем вязкости.
- Травмирование груди.
- Особенности строения.
- Неправильно подобранное нижнее белье.
- Хроническая усталость, постоянные стрессы.
Если не принимать активные меры к устранению лактостаза, начинается серозный мастит, у кормящей матери симптомы заболевания следующие:
- Повышение температуры до 39°.
- Симптом плотности, тяжести, болезненности молочной железы/
- Затрудненный отток молока. Иногда ребенок не может высосать ни капли.
- Больная и здоровая грудь имеют разные размеры.
- Грудь становится «каменной».
- Появляется слабость, боль в суставах, озноб
Малыш отказывается сосать грудь, сцедить хоть немного молока и облегчить боль, тоже получается с трудом.
При отсутствии адекватного лечения мастит переходит в гнойный, который требует госпитализации и оперативного вмешательства.
- температура поднимается до 40°, может резко повышаться и резко падать;
- грудь каменная, болезненная;
- покраснение кожи над участками воспаления;
- симптомы интоксикации: плохое самочувствие, жар, озноб, повышенное потоотделение, жажда;
- может быть выделение гноя из молочной железы;
- симптомы могут проявиться и во второй груди.
Гнойный мастит, развивающийся при грудном вскармливании – состояние, опасное для жизни. При его признаках необходимо обращаться за медицинской помощью. Самолечением в данном случае заниматься категорически нельзя.
При воспалении молочной железы противопоказано тепловое воздействие. Никаких горячих ванн и грелок. Ванна и душ, а также компрессы должны иметь температуру тела. Нельзя также тереть грудь, сдавливать, мять. Все это может только ухудшить течение заболевания.
При воспалении груди при кормлении надо обратиться за консультацией и лечением к врачу – маммологу или гинекологу. При правильном и своевременном лечении можно сохранить лактацию и избежать серьезных осложнений
При правильном и своевременном лечении можно сохранить лактацию и избежать серьезных осложнений
Наш специалист
| Куцепалов Александр Владиславович Маммолог. Главный врач многопрофильной клиники «МЕДИЦИНА», кандидат медицинских наук Часы приема: пн. — пт. с 10:00 до 18:00 |
Прейскурант
|
Запишись на прием прямо СЕЙЧАС 8 (846) 994-00-00 или оставив заявку
Оставить заявку
|
Мастит при грудном вскармливании: профилактика, важность правильного лечения и возможные осложнения
- Список журналов
- Джей Клин Мед
- PMC7465810
В качестве библиотеки NLM предоставляет доступ к научной литературе.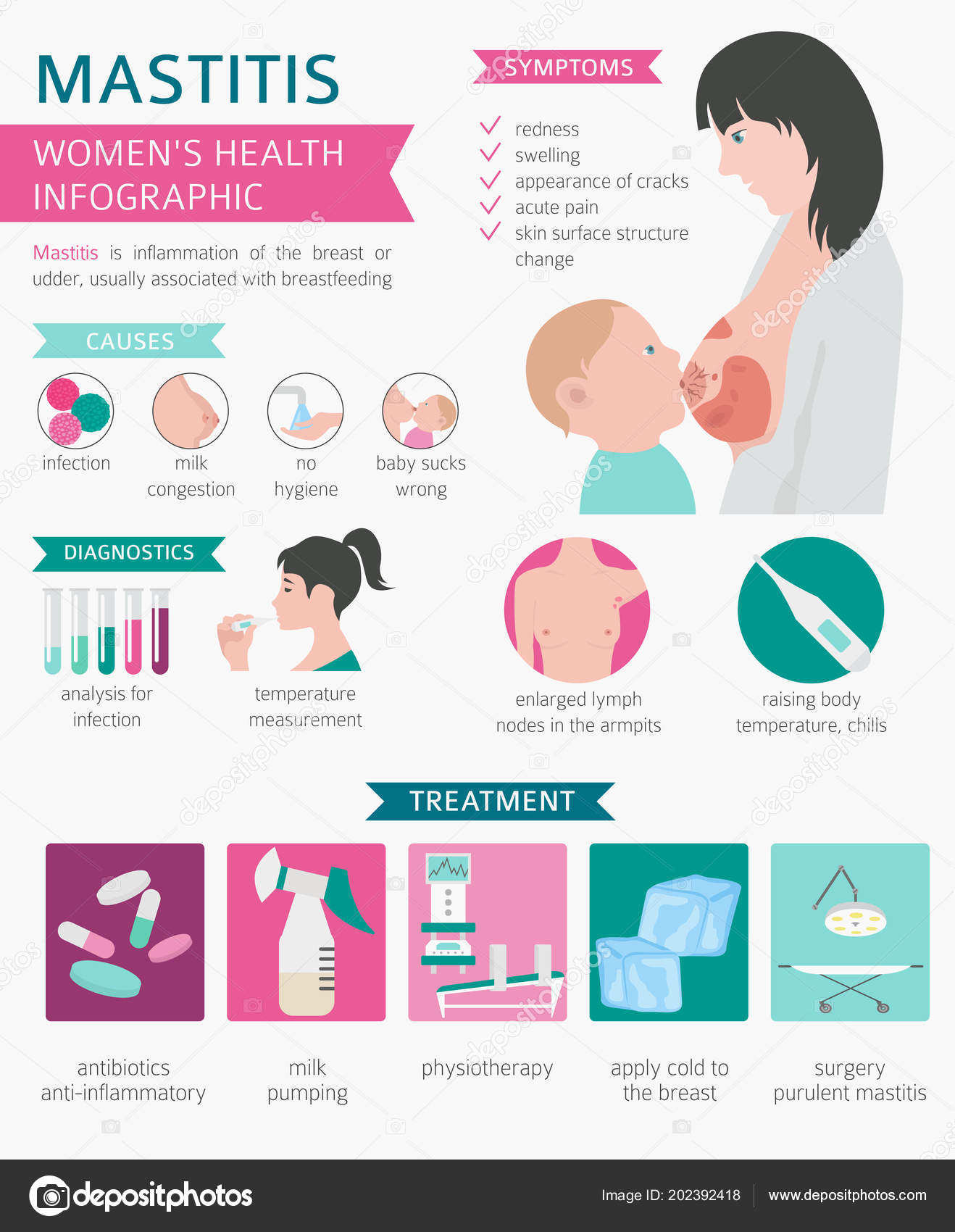 Включение в базу данных NLM не означает одобрения или согласия с
содержание NLM или Национальных институтов здравоохранения.
Узнайте больше о нашем отказе от ответственности.
Включение в базу данных NLM не означает одобрения или согласия с
содержание NLM или Национальных институтов здравоохранения.
Узнайте больше о нашем отказе от ответственности.
J Clin Med. 2020 авг.; 9(8): 2328.
Опубликовано в сети 22 июля 2020 г. doi: 10.3390/jcm9082328
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
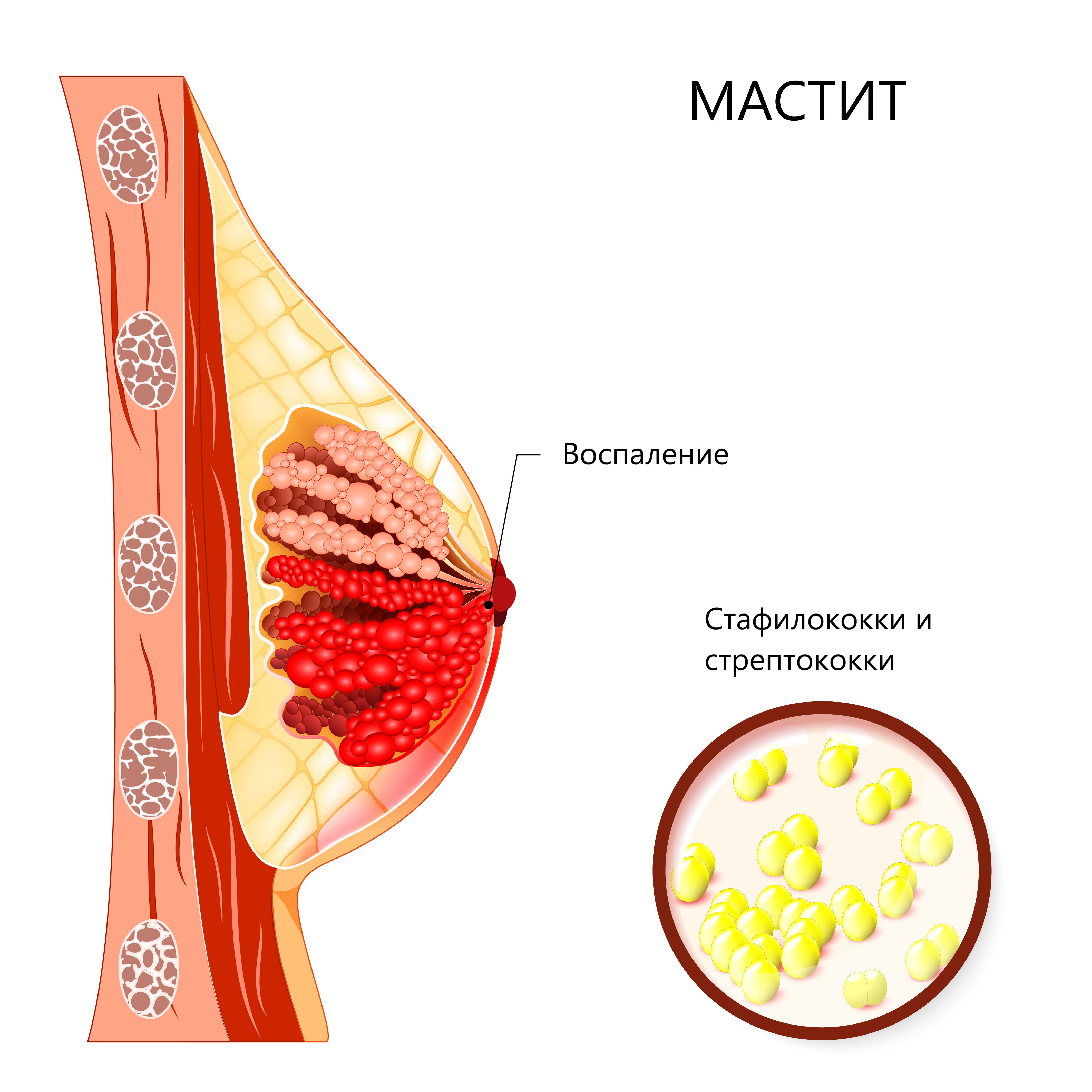
Мастит — это воспаление молочной железы, которое может быть связано с бактериальной инфекцией. Инфицирование молочных желез при грудном вскармливании – распространенное явление, требующее немедленного и соответствующего лечения. Без надлежащего лечения воспаление может привести к прекращению грудного вскармливания. Еще одним возможным осложнением является развитие абсцесса. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительно грудное вскармливание до 6-месячного возраста с последующим продолжением грудного вскармливания по мере введения прикорма, с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка.

Ключевые слова: мастит, грудное вскармливание, лактация, молочная инфекция, кандидоз
Мастит – воспалительное заболевание молочной железы, которое может сопровождаться инфекцией [1]. Воспаление молочных желез при грудном вскармливании требует немедленного и соответствующего лечения. Без надлежащего лечения воспаление может привести к преждевременному прекращению грудного вскармливания, которое считается нормативным стандартом вскармливания и питания младенцев. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительное грудное вскармливание до 6-месячного возраста. После 6 месяцев жизни рекомендуется продолжение грудного вскармливания по мере введения прикорма с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка [2]. Недавние мета-анализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Для кормящих женщин грудное вскармливание обеспечивает защиту от рака молочной железы, а также может защитить от рака яичников и диабета 2 типа [3]. Кроме того, неправильно леченное воспаление может перерасти в абсцесс молочной железы. Поэтому выбор правильного лечения и предоставление пациенту информации и терапевтических рекомендаций имеет большое значение. Однако опыт показывает, что женщины получают неверные рекомендации по лечению мастита как в аспекте немедикаментозных рекомендаций по лечению, так и в части корректировки медикаментозного лечения. Учитывая огромную важность правильного лечения мастита, важно, чтобы врачи умели давать правильные рекомендации и выбирать правильные лекарства, когда это необходимо.
Для кормящих женщин грудное вскармливание обеспечивает защиту от рака молочной железы, а также может защитить от рака яичников и диабета 2 типа [3]. Кроме того, неправильно леченное воспаление может перерасти в абсцесс молочной железы. Поэтому выбор правильного лечения и предоставление пациенту информации и терапевтических рекомендаций имеет большое значение. Однако опыт показывает, что женщины получают неверные рекомендации по лечению мастита как в аспекте немедикаментозных рекомендаций по лечению, так и в части корректировки медикаментозного лечения. Учитывая огромную важность правильного лечения мастита, важно, чтобы врачи умели давать правильные рекомендации и выбирать правильные лекарства, когда это необходимо.
В этой статье мы приводим последние клинические рекомендации по медикаментозному лечению и поддерживающей терапии мастита. Мы также обсуждаем последние рекомендации по лечению кандидоза, поскольку кандидозная инфекция может развиться в результате антибактериальной терапии. В целом, неправильно вылеченный мастит или кандидозная инфекция могут привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
В целом, неправильно вылеченный мастит или кандидозная инфекция могут привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Воспаление молочной железы может быть вызвано рядом различных этиологий, инфекционной или нет, но в большинстве случаев воспаление молочной железы выражается в виде твердой, опухшей и красной области молочной железы, сопровождающейся лихорадкой выше 38,5 °C, ознобом и плохим общим гриппоподобное чувство (). Часто наблюдается континуум, а именно: застой грудного молока перерастает в воспаление без инфекции, которое перерастает в инфекционный мастит, который впоследствии может перерасти в абсцесс [4].
Открыть в отдельном окне
Иллюстрация мастита при грудном вскармливании. В целом, неправильно вылеченный мастит может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Проспективные исследования женщин, опрошенных в соответствии с протоколом Академии медицины грудного вскармливания, показывают, что от 3% до 20% женщин страдают от мастита во время грудного вскармливания. Разница между цифрами обусловлена различиями в определении мастита и различиями в продолжительности периода наблюдения [4].
Основным провоцирующим фактором мастита является застой молока. Застой молока приводит к закупорке молочного протока в груди или в отверстии молочного протока. Закупорка в устье молочного протока проявляется появлением болезненного белого пятна размером около 1 мм на соске, известного как «пузырь», представляющего собой эпителиальный слой или скопление маслянистого материала [5]. Обычным лечением пузыря является его вскрытие стерильной иглой или протирание кожи тканью, смоченной в теплой воде после нагревания соска в горячей воде [5]. Стероидные мази также могут быть эффективными [6].
Диагноз мастита ставится на основании анамнеза и физического осмотра, диагностические процедуры обычно не требуются и не выполняются. Рекомендации ВОЗ по отправке образца молока в лабораторию включают следующее: в случае отсутствия ответа на лечение антибиотиками в течение двух дней, в случае аллергии на лечение антибиотиками, в случае рецидивирующих инфекций молочной железы, в случае госпитального заражения инфекции, в случаях, требующих госпитализации, или в тяжелых и необычных случаях [1,4].
Рекомендации ВОЗ по отправке образца молока в лабораторию включают следующее: в случае отсутствия ответа на лечение антибиотиками в течение двух дней, в случае аллергии на лечение антибиотиками, в случае рецидивирующих инфекций молочной железы, в случае госпитального заражения инфекции, в случаях, требующих госпитализации, или в тяжелых и необычных случаях [1,4].
Грудное молоко не стерильно. Бактерии присутствуют на соске, коже груди и даже молочных протоках, поэтому само присутствие бактерий в молоке не обязательно указывает на мастит [1,4].
Несколько факторов могут вызывать застой молока, приводящий к закупорке протоков и воспалению, включая попытку увеличить время между кормлениями или ограничение продолжительности кормления грудью, пропуск кормления, неправильный захват ребенком соска или неэффективное сосание, у матери или младенца болезни или врожденные дефекты, узкая уздечка языка, перепроизводство молока, быстрое и непостепенное отлучение от груди, давление бюстгальтера на грудь или рана на соске, вызывающая боль и, таким образом, откладывающая следующее кормление [4]. Оптимизация техники грудного вскармливания, вероятно, будет полезна для предотвращения мастита. Мать должна знать о факторах, которые могут вызвать застой молока, и предотвращать их.
Оптимизация техники грудного вскармливания, вероятно, будет полезна для предотвращения мастита. Мать должна знать о факторах, которые могут вызвать застой молока, и предотвращать их.
3.1. Поддерживающее лечение
Эффективное удаление молока: В случаях застоя молока в более глубоких местах в тканях молочной железы наиболее важным этапом лечения является частое и эффективное удаление молока. Матерей следует поощрять к более частому грудному вскармливанию, начиная с пораженной груди. После кормления сцеживание молока вручную или молокоотсосом может способствовать хорошему опорожнению груди и, таким образом, способствовать заживлению; массаж болезненной области по направлению к соску помогает правильно дренировать грудь [4,5].
В последние годы возросло понимание важности лимфатического массажа при лечении мастита. Чтобы способствовать оттоку жидкости к подмышечным лимфатическим узлам, мать должна массировать поверхность кожи от ареолы к подмышечной впадине [7].
Нет доказательств риска для здорового доношенного ребенка при продолжении грудного вскармливания от матери с маститом [4]. Женщины, которые не могут продолжать грудное вскармливание, должны сцеживать молоко из груди вручную или молокоотсосом, так как внезапное прекращение грудного вскармливания приводит к риску развития абсцесса [4].
Женщины, которые не могут продолжать грудное вскармливание, должны сцеживать молоко из груди вручную или молокоотсосом, так как внезапное прекращение грудного вскармливания приводит к риску развития абсцесса [4].
Иногда младенцы отказываются от грудного вскармливания из-за снижения выработки молока в воспаленной груди, что характерно для мастита, или из-за изменения вкуса молока. Мастит влияет на биохимический состав молока, в результате чего молоко становится более соленым [8,9]. Женщина, которая не может кормить грудью воспаленную грудь из-за отказа ребенка или по какой-либо другой причине, должна сцеживать или ручное сцеживание молока, так как внезапное прекращение выделения молока может вызвать развитие абсцесса [1,4].
Горячий компресс или горячий душ непосредственно перед грудным вскармливанием или аспирацией может способствовать выделению молока из груди. Холодные компрессы после грудного вскармливания или сцеживания и между кормлениями уменьшат любую возможную боль или отек [4,5].
В дополнение к эффективному удалению молока отдых, питание и питье достаточного количества жидкости являются важными шагами, которые могут помочь процессу заживления [4,5].
3.2. Фармакологическое лечение
Во-первых, важно подчеркнуть, что поддерживающая терапия должна продолжаться одновременно с медикаментозным лечением. Одних лекарств недостаточно.
Анальгетики: боль мешает рефлексу выброса молока, поэтому матери следует рекомендовать принимать анальгетики. Поскольку ибупрофен обладает противовоспалительными свойствами в дополнение к обезболиванию, он имеет преимущество перед парацетамолом. Ибупрофен в дозах до 1,6 г в сутки считается безопасным для грудного вскармливания [4].
Антибиотики: если симптомы не улучшаются в течение 12–24 ч после начала лечения, следует начать антибактериальную терапию [4]. обобщает антибиотики, которые обычно используются при лечении мастита.
Таблица 1
Антибиотики, обычно используемые при лечении мастита. Обратите внимание, что амоксициллин без клавуланата не подходит для лечения из-за высокой степени резистентности.
Обратите внимание, что амоксициллин без клавуланата не подходит для лечения из-за высокой степени резистентности.
| Антибиотик | Дозировка | Примечания | |||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Цефалексин | 50 0 мг × 4 раза/день | Не подходит при аллергии на пенициллин с чувствительностью к цефалоспоринам или при анафилактической реакции на пенициллин ( сильная аллергия). | |||||||||||||||||||||||||||||||||||||
| Амоксициллин-клавуланат | 875 мг × 2 раза/день | ||||||||||||||||||||||||||||||||||||||
| Диклоксациллин | 500 мг 4 раза/день | ||||||||||||||||||||||||||||||||||||||
| Клиндамицин | 300 мг × 4 раза/день | Может быть эффективным в случае метициллин-резистентного золотистого стафилококка. Подходящий вариант при выраженной аллергии на пенициллин. Подходящий вариант при выраженной аллергии на пенициллин. | |||||||||||||||||||||||||||||||||||||
| Триметоприм-сульфаметоксазол | 800–160 мг × 2 раза/день | Может быть эффективным при метициллинорезистентном золотистом стафилококке. Избегайте использования, если ребенку меньше одного месяца или если ребенок желтушный, болен, недоношенный или имеет G6PD быть основным этиологическим фактором бактериального мастита, и поэтому соответствующие типы антибиотиков эффективны против него. В последние годы в США наблюдается рост случаев заражения S. aureus , устойчивый к метициллину (MRSA) при инфекциях молочной железы [4,5,10]. Обычная продолжительность лечения составляет 10–14 дней [4,5,10]. Если в течение 48 часов улучшения не наступает, следует рассмотреть возможность замены антибиотика в ожидании результатов посева [4,5,10]. Если мастит перерос в абсцесс, для достижения заживления потребуется комбинация дренажа и соответствующей антибактериальной терапии. После дренирования грудное вскармливание на той стороне, на которой находился абсцесс, следует продолжать в позе, исключающей прямой контакт рта ребенка с раной [4]. В случае, если ребенка нельзя расположить так, чтобы рот не касался ранки, очень важно взять молоко из груди путем сцеживания или сцеживания вручную. Частое удаление грудного молока после дренирования ускорит заживление [10]. Рецидив мастита в одном и том же месте молочной железы несколько раз или нестандартное начало воспаления требуют оценки для исключения опухоли или других аномалий [4]. Одним из возможных последствий антибактериальной терапии мастита может быть патологический рост кандиды на соске. Основные симптомы кандидоза сосков включают жгучую, стреляющую, колющую или глубокую боль в связках, возникающую во время или после грудного вскармливания, а также могут ощущаться между сеансами [10]. Новые исследования опровергают дрожжевой возбудитель и вместо этого предполагают бактериальный дисбаланс [6]. Недавняя литература не поддерживает существование кандидозной инфекции глубоко в молочной железе; поэтому пероральная терапия флуконазолом не имеет значения 90–129 . Местные противогрибковые препараты рекомендуются в качестве первой линии лечения при грудном вскармливании [4,10,14,15]. Клотримазол или миконазол следует наносить на соску после каждого кормления или каждые 3–4 часа [14,15]. Комбинированная стероидная мазь может рассматриваться в случаях боли и явного воспалительного компонента [14,15,16]. Любые излишки крема можно аккуратно стереть перед следующим кормлением [14]. Мать и ребенок должны лечиться в течение недели или дольше [10,14,15,16,17]. В случаях открытых трещин на сосках, вызванных грибковой инфекцией, и когда местная противогрибковая терапия не помогает, противогрибковое лечение можно сочетать с мупироциновой мазью с антибиотиком [14,16,17]. Взятие посева обычно не требуется, но посев может быть взят, если диагноз неясен, подозревается бактериальная инфекция или если нет улучшения после первоначального лечения [15]. В заключение следует отметить, что неправильное лечение мастита может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение. Концептуализация, обработка данных, исследование, формальный анализ и написание: М.П. и A.D. Все авторы прочитали и согласились с опубликованной версией рукописи. Авторы не получали специального финансирования для этой работы. Авторы заявляют об отсутствии конфликта интересов. 1. Департамент здоровья и развития детей и подростков Всемирной организации здравоохранения. Мастит: причины и лечение. Департамент здоровья и развития детей и подростков Всемирной организации здравоохранения; Женева, Швейцария: 2000. [Google Scholar] 2. Секция Американской академии педиатрии по грудному вскармливанию. Грудное вскармливание и использование грудного молока. Педиатрия. 2012;129: 827–841. doi: 10.1542/пед.2011-3552. [PubMed] [CrossRef] [Google Scholar] 3. Виктора К.Г., Бал Р., Баррос А.Дж., Франса Г.В., Хортон С., Красевец Дж., Марч С., Санкар М.Дж., Уокер Н., Роллинз Н.С., и др. др. Грудное вскармливание в 21 веке: эпидемиология, механизмы и пожизненный эффект. Ланцет. 2016; 387: 475–490. doi: 10.1016/S0140-6736(15)01024-7. [PubMed] [CrossRef] [Google Scholar] 4. Клинический протокол № 4 Академии медицины грудного вскармливания: Мастит, пересмотрено в марте 2014 г. Грудное вскармливание. 5. Spencer J.P. Лечение мастита у кормящих женщин. Являюсь. фам. Врач. 2008; 78: 727–731. [PubMed] [Google Scholar] 6. Клинический протокол № 30 Академии медицины грудного вскармливания: массы молочных желез, жалобы на молочные железы и диагностическая визуализация молочных желез у кормящих женщин. Кормить грудью. Мед. 2019;14:208–214. [PubMed] [Google Scholar] 7. Болман М., Саджу Л., Оганесян К., Кондрашова Т., Витт А.М. Возвращение к искусству лечебного массажа груди во время грудного вскармливания. Дж. Хам. Лакт. 2013;29: 328–331. doi: 10.1177/08 | 413475527. [PubMed] [CrossRef] [Google Scholar] 8. Fetherston C.M., Lai C.T., Hartmann P.E. Взаимосвязь между симптомами и изменениями физиологии молочной железы при лактационном мастите. Кормить грудью. Мед. 2006; 1: 136–145. doi: 10.1089/bfm.2006.1.136. [PubMed] [CrossRef] [Google Scholar] 9. Ёсида М., Шинохара Х. 10. Лоуренс Р.А., Лоуренс Р.М. Глава 16: Медицинские осложнения у матери. В: Лоуренс Р.А., Лоуренс Р.М., редакторы. Грудное вскармливание. 6-е изд. Мосби; Филадельфия, Пенсильвания, США: 2005. стр. 559–627. [Google Scholar] 11. Клинический протокол № 26 Академии медицины грудного вскармливания: Постоянная боль при грудном вскармливании. Кормить грудью. Мед. 2016;11:46–53. [PubMed] [Google Scholar] 12. Брент Н.Б. Молочница в диаде грудного вскармливания: результаты опроса по диагностике и лечению. клин. Педиатр. 2001; 40: 503–506. дои: 10.1177/000992280104000905. [PubMed] [CrossRef] [Google Scholar] 13. Хименес Э., Арройо Р., Карденас Н., Марин М., Серрано П., Фернандес Л., Родригес Х. 14. Молочница и грудное вскармливание. Сеть грудного вскармливания. [(по состоянию на 15 июня 2020 г.)]; 2020 г. Доступно в Интернете: https://www.breastfeedingnetwork.org.uk/thrush-detailed/ 15. Заявление Национальной сети детского питания ЮНИСЕФ о молочнице. [(по состоянию на 15 июня 2020 г.)]; Доступно в Интернете: https://www.unicef.org.uk/babyfriendly/wp-content/uploads/sites/2/2013/10/NIFN_statement_thrush_2014.pdf 16. Винер С. Диагностика и лечение кандидоза сосков и грудь. J. Акушерское женское здоровье. 2006; 51: 125–128. doi: 10.1016/j.jmwh.2005.11.001. [PubMed] [CrossRef] [Google Scholar] 17. Уокер М. Управление грудным вскармливанием для клиницистов: использование доказательств. 2-е изд. Джонс и Бартлетт Обучение; Берлингтон, Массачусетс, США: 2010. [Google Scholar] Статьи из Journal of Clinical Medicine предоставлены Многопрофильным институтом цифровых публикаций (MDPI) Лечение мастита у кормящих женщин ДЖАННА П. Am Семейный врач. 2008;78(6):727-731 Информация для пациентов : См. соответствующий раздаточный материал по маститу, написанный автором этой статьи. Раскрытие автора: Нечего раскрывать. Мастит встречается примерно у 10 процентов кормящих матерей в США и может привести к прекращению грудного вскармливания. Риск мастита можно снизить за счет частого и полного опорожнения груди и оптимизации техники грудного вскармливания. Болезненные соски могут спровоцировать мастит. Дифференциальный диагноз воспаленных сосков включает механическое раздражение из-за плохого захвата груди или аномалии рта младенцев, такие как расщелина неба или бактериальная или дрожжевая инфекция. Диагноз мастита обычно ставится на клинической основе, когда пациенты обращаются с очаговой болезненностью в одной молочной железе, сопровождаемой лихорадкой и недомоганием. Мастит определяется как воспаление молочной железы.
Мастит особенно опасен, поскольку может привести к прекращению грудного вскармливания, которое обеспечивает оптимальное питание младенцев. Healthy People 2010 Цели грудного вскармливания заключаются в том, чтобы 75 процентов матерей начали грудное вскармливание, а 50 процентов и 25 процентов продолжали грудное вскармливание до шести и 12 месяцев соответственно. 1 По состоянию на 2005 г. в большинстве штатов эти цели не выполнялись ( Рисунок 1 ) . 2 Чтобы увеличить продолжительность грудного вскармливания, семейные врачи должны научиться помогать матерям преодолевать трудности с грудным вскармливанием, такие как мастит. Заболеваемость маститом сильно различается среди населения, вероятно, из-за различий в методах грудного вскармливания и поддержки. Исследования показали, что заболеваемость среди кормящих женщин достигает 33 процентов. 3 Одно проспективное исследование 946 кормящих женщин выявило заболеваемость 9,5%. 4 Несмотря на то, что мастит может возникнуть в любое время в период лактации, чаще всего он возникает на второй и третьей неделе после родов, причем от 75 до 95 процентов случаев возникают в возрасте до трех месяцев. 3 Одинаково часто встречается в правой и левой молочной железе. 5 Факторы риска мастита перечислены в таблице 1 . 3,4,6–8
Профилактика мастита Опубликовано несколько исследований методов профилактики мастита. Факторы риска Воспаленные соски могут быть ранним признаком состояния, которое может предрасполагать пациентов к маститу. В первые недели грудного вскармливания воспаленные соски чаще всего вызваны плохим захватом груди грудным ребенком. Трещины на сосках могут вызывать боль и служить входными воротами для бактерий, вызывающих мастит. В одном исследовании матерей с трещинами на сосках, которые дали положительный результат на Staphylococcus aureus , рандомизировали в группы только обучения грудному вскармливанию, местного применения 2% мази мупироцина (бактробан) или мази с фузидиевой кислотой (недоступно в США) или пероральной терапии клоксациллином (нет данных). более не доступен в США) или эритромицин. 12 У матерей в группе перорального приема антибиотиков было значительно лучшее разрешение трещин на сосках. Закупорка молочных протоков также может привести к маститу. Грибковая инфекция может увеличить риск мастита, вызывая трещины на сосках или застой молока. Дрожжевую инфекцию следует заподозрить, когда боль, часто описываемая как простреливающая от соска через молочную железу к грудной клетке, не соответствует клиническим данным. Это состояние часто связано с другими дрожжевыми инфекциями, такими как кандидозный стоматит или пеленочный дерматит. Аномалии рта у младенцев (например, расщелина губы или неба) могут привести к травме сосков и увеличить риск мастита. Младенцы с короткой уздечкой ( Рисунок 2 ) могут быть не в состоянии эффективно удалять молоко из груди, что приводит к травме соска. Френотомия может уменьшить травму соска и обычно представляет собой простую бескровную процедуру, которую можно выполнять без анестезии. 15 Разрез делается через полупрозрачную полоску ткани под языком, избегая любых кровеносных сосудов или тканей, которые могут содержать нервы или мышцы. 11 Диагностика Диагноз мастита обычно ставится клинически. У пациентов обычно отмечают локализованную одностороннюю болезненность груди и эритему, сопровождающиеся лихорадкой 101°F (38,5°C), недомоганием, утомляемостью, болями в теле и головной болью. Посев редко используется для подтверждения бактериальной инфекции молока, потому что положительные посевы могут быть результатом нормальной бактериальной колонизации, а отрицательные посевы не исключают мастита. 3,7,16 Посев рекомендуется, когда инфекция тяжелая, необычная или приобретенная в больнице, или если она не отвечает на двухдневное лечение соответствующими антибиотиками. 3 Культура также может рассматриваться в местах с высокой распространенностью бактериальной резистентности. Для культивирования молока мать должна очистить соски, сцедить вручную небольшое количество молока и вылить его. Затем она должна сцедить образец молока в стерильный контейнер, следя за тем, чтобы соска не касалась контейнера. 17 Лечение Лечение мастита начинается с улучшения техники грудного вскармливания. Если мать перестанет дренировать грудь во время эпизода мастита, у нее усилится застой молока и с большей вероятностью разовьется абсцесс. Поскольку мать и младенец обычно заражаются одними и теми же микроорганизмами во время развития мастита, грудное вскармливание можно продолжать во время эпизода мастита, не беспокоясь о передаче бактериальной инфекции ребенку. 3 Кроме того, было показано, что молоко из груди с маститом содержит повышенные уровни некоторых противовоспалительных компонентов, которые могут защищать ребенка. 19 Продолжение грудного вскармливания не представляет опасности для ребенка; на самом деле, это дает больше шансов на грудное вскармливание после разрешения мастита и позволяет наиболее эффективно удалять грудное молоко из пораженного участка. Однако некоторым младенцам может не нравиться вкус молока из инфицированной груди, возможно, из-за повышенного содержания натрия. Вертикальная передача вируса иммунодефицита человека (ВИЧ) от матери ребенку более вероятна при наличии мастита. 3,21 Это особенно важно в развивающихся странах, где матери, инфицированные ВИЧ, могут кормить грудью. 3 Всемирная организация здравоохранения рекомендует, чтобы женщины с ВИЧ-инфекцией, кормящие грудью, были обучены методам предотвращения мастита, а те, у кого развился мастит, воздерживались от грудного вскармливания на пораженной стороне до тех пор, пока состояние не разрешится. 3 В дополнение к максимально тщательному сливу грудного молока для лечения мастита часто необходимы антибиотики. Доступно несколько исследований, которые могли бы помочь врачу определить, когда необходимы антибиотики, или выбрать антибиотики. Если была получена культура, результаты могут определять терапию. Поскольку наиболее распространенным инфекционным микроорганизмом является S.
Поскольку амбулаторное заражение метициллин-резистентным штаммом S. Осложнения Одним из наиболее частых осложнений мастита является прекращение грудного вскармливания. Матерям следует напоминать о многих преимуществах грудного вскармливания и поощрять их упорство. Другим потенциальным осложнением является развитие абсцесса, который проявляется так же, как мастит, за исключением того, что в груди имеется твердая область, часто с флюктуацией. Поскольку воспалительный рак молочной железы может напоминать мастит, это состояние следует рассматривать при нетипичных проявлениях или при неадекватном ответе на лечение. Ресурсы Международная ассоциация консультантов по грудному вскармливанию — это организация сертифицированных консультантов по грудному вскармливанию. Его веб-сайт (http://www.ilca.org) содержит список местных консультантов по грудному вскармливанию со всего мира. La Leche League International (http://www. Related Posts |


 Хирургическое вмешательство назначается уже из-за запущенного гнойного мастита. Операция должна выполняться в стационаре под общим обезболиванием. В зависимости от ситуации, локализации уплотнений, распространенности процесса, анатомических и функциональных особенностей молочной железы врачи выберут, где делать разрез.
Хирургическое вмешательство назначается уже из-за запущенного гнойного мастита. Операция должна выполняться в стационаре под общим обезболиванием. В зависимости от ситуации, локализации уплотнений, распространенности процесса, анатомических и функциональных особенностей молочной железы врачи выберут, где делать разрез.
 Важно отметить, что амоксициллин без клавуланата не является подходящим вариантом лечения из-за высокой степени резистентности.
Важно отметить, что амоксициллин без клавуланата не является подходящим вариантом лечения из-за высокой степени резистентности. Хотя кандидозный дерматоз области сосков часто характеризуется глянцево-розовым внешним видом сосков с нежными или чешуйчатыми сосками [11,12,13], соски и грудь также могут иметь хороший вид [4,10].
Хотя кандидозный дерматоз области сосков часто характеризуется глянцево-розовым внешним видом сосков с нежными или чешуйчатыми сосками [11,12,13], соски и грудь также могут иметь хороший вид [4,10]. Гель для перорального применения не предназначен для нанесения на кожу и менее эффективен при лечении кандидоза сосков, чем крем [14].
Гель для перорального применения не предназначен для нанесения на кожу и менее эффективен при лечении кандидоза сосков, чем крем [14].
 Мед. 2014;9: 239–243. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Мед. 2014;9: 239–243. [Бесплатная статья PMC] [PubMed] [Google Scholar] , Сугияма Т., Кумагаи М., Муто Х., Кодама Х. Вкус молока из воспаленных молочных желез кормящих матерей с маститом оценивали с помощью датчик вкуса. Кормить грудью. Мед. 2014;9: 92–97. doi: 10.1089/bfm.2013.0084. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
, Сугияма Т., Кумагаи М., Муто Х., Кодама Х. Вкус молока из воспаленных молочных желез кормящих матерей с маститом оценивали с помощью датчик вкуса. Кормить грудью. Мед. 2014;9: 92–97. doi: 10.1089/bfm.2013.0084. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]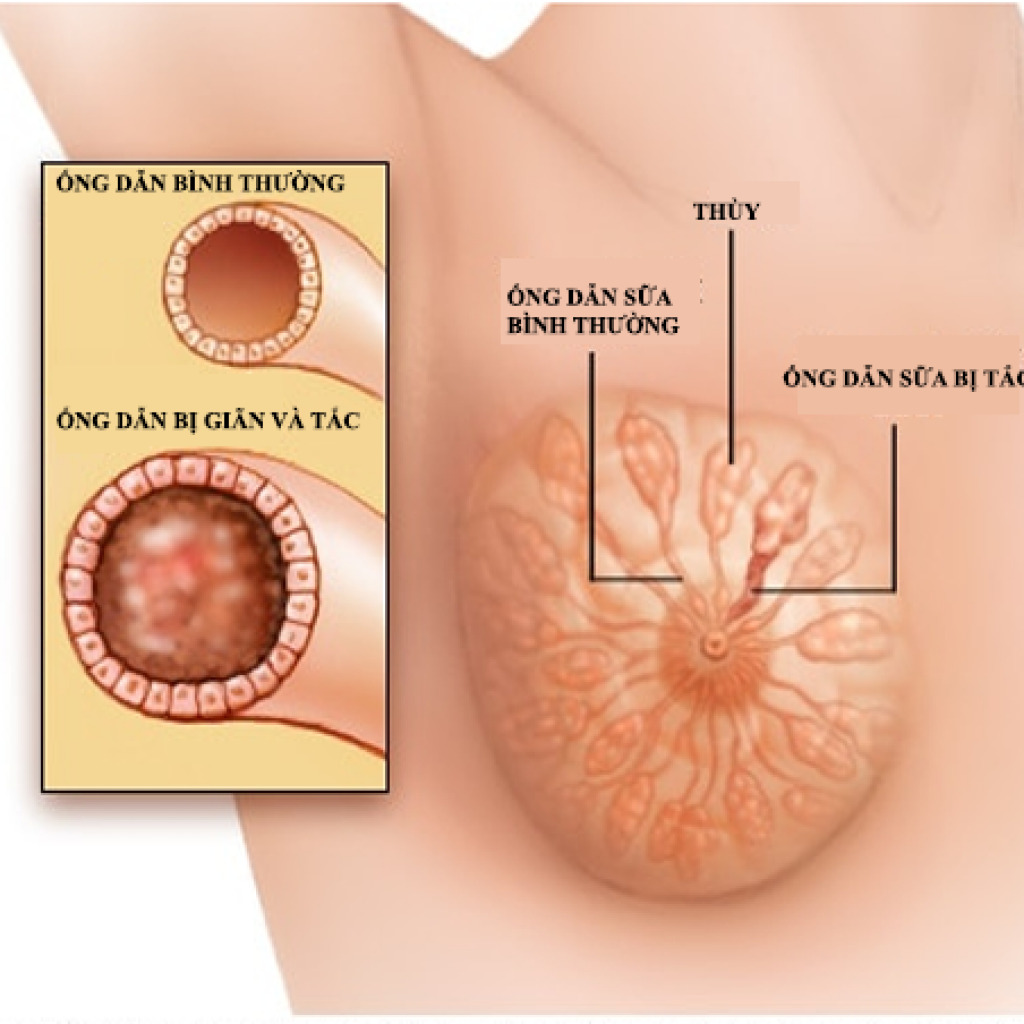 М. доказательство? ПЛОС ОДИН. 2017;12:e0181071. doi: 10.1371/journal.pone.0181071. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
М. доказательство? ПЛОС ОДИН. 2017;12:e0181071. doi: 10.1371/journal.pone.0181071. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] СПЕНСЕР, доктор медицины
СПЕНСЕР, доктор медицины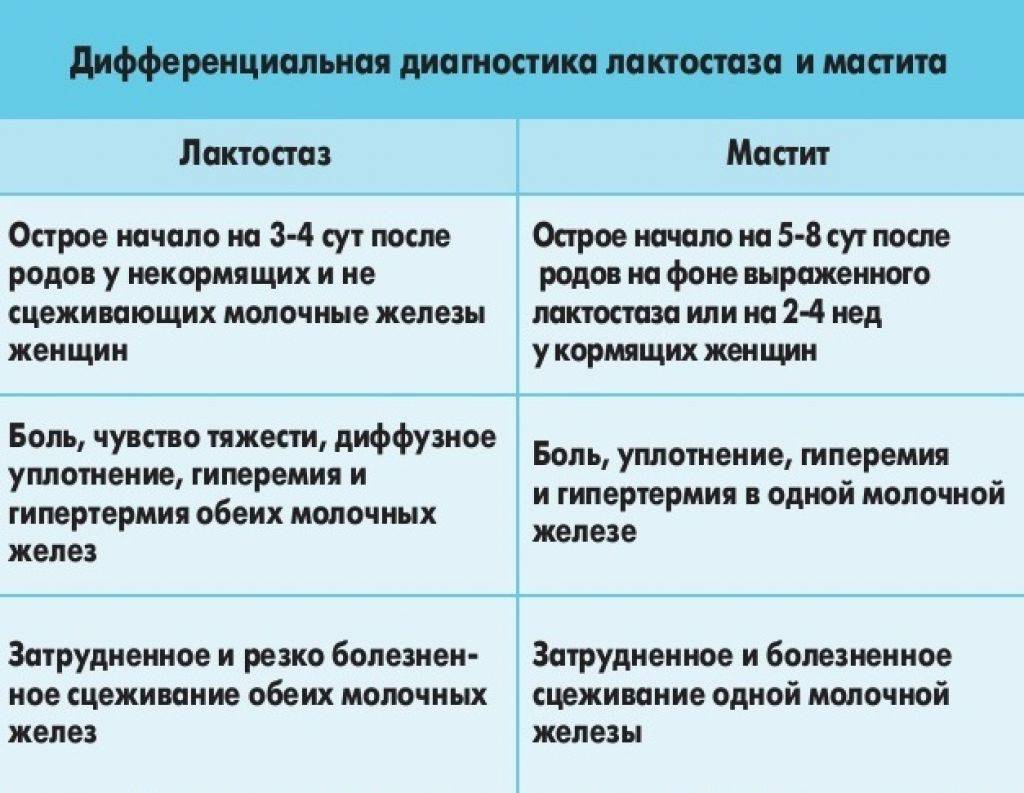 Лечение включает изменение техники грудного вскармливания, часто с помощью консультанта по грудному вскармливанию. Когда необходимы антибиотики, те, которые эффективны против 9Предпочтительны 0207 Staphylococcus aureus (например, диклоксациллин, цефалексин). Поскольку устойчивый к метициллину S. aureus становится все более распространенным, он, вероятно, становится более распространенной причиной мастита, и антибиотики, эффективные против этого микроорганизма, могут стать предпочтительными. Следует поощрять продолжение грудного вскармливания при наличии мастита и, как правило, не представляет риска для ребенка. Абсцесс молочной железы является наиболее частым осложнением мастита. Его можно предотвратить путем раннего лечения мастита и продолжения грудного вскармливания. При возникновении абсцесса необходимо хирургическое дренирование или аспирация иглой. Грудное вскармливание обычно можно продолжать при наличии вылеченного абсцесса.
Лечение включает изменение техники грудного вскармливания, часто с помощью консультанта по грудному вскармливанию. Когда необходимы антибиотики, те, которые эффективны против 9Предпочтительны 0207 Staphylococcus aureus (например, диклоксациллин, цефалексин). Поскольку устойчивый к метициллину S. aureus становится все более распространенным, он, вероятно, становится более распространенной причиной мастита, и антибиотики, эффективные против этого микроорганизма, могут стать предпочтительными. Следует поощрять продолжение грудного вскармливания при наличии мастита и, как правило, не представляет риска для ребенка. Абсцесс молочной железы является наиболее частым осложнением мастита. Его можно предотвратить путем раннего лечения мастита и продолжения грудного вскармливания. При возникновении абсцесса необходимо хирургическое дренирование или аспирация иглой. Грудное вскармливание обычно можно продолжать при наличии вылеченного абсцесса. Хотя это может произойти спонтанно или во время лактации, это обсуждение ограничивается маститом у кормящих женщин, при этом мастит определяется клинически как локализованное болезненное воспаление молочной железы, возникающее в сочетании с гриппоподобными симптомами (например, лихорадкой, недомоганием).
Хотя это может произойти спонтанно или во время лактации, это обсуждение ограничивается маститом у кормящих женщин, при этом мастит определяется клинически как локализованное болезненное воспаление молочной железы, возникающее в сочетании с гриппоподобными симптомами (например, лихорадкой, недомоганием).

 Большинство вмешательств основаны на клиническом опыте и отдельных сообщениях. Поскольку считается, что мастит частично возникает из-за недостаточного выделения молока из груди, оптимизация техники грудного вскармливания, вероятно, будет полезной. Однако одно исследование показало, что однократное 30-минутное консультирование по технике грудного вскармливания не оказывает статистически значимого влияния на заболеваемость маститом. 9 Поэтому для достижения лучших результатов может потребоваться постоянная поддержка. Консультанты по грудному вскармливанию могут оказать неоценимую помощь в этом деле. Кроме того, было показано, что дезинфекция рук у постели кормящих матерей в послеродовом отделении снижает заболеваемость маститом. 10
Большинство вмешательств основаны на клиническом опыте и отдельных сообщениях. Поскольку считается, что мастит частично возникает из-за недостаточного выделения молока из груди, оптимизация техники грудного вскармливания, вероятно, будет полезной. Однако одно исследование показало, что однократное 30-минутное консультирование по технике грудного вскармливания не оказывает статистически значимого влияния на заболеваемость маститом. 9 Поэтому для достижения лучших результатов может потребоваться постоянная поддержка. Консультанты по грудному вскармливанию могут оказать неоценимую помощь в этом деле. Кроме того, было показано, что дезинфекция рук у постели кормящих матерей в послеродовом отделении снижает заболеваемость маститом. 10 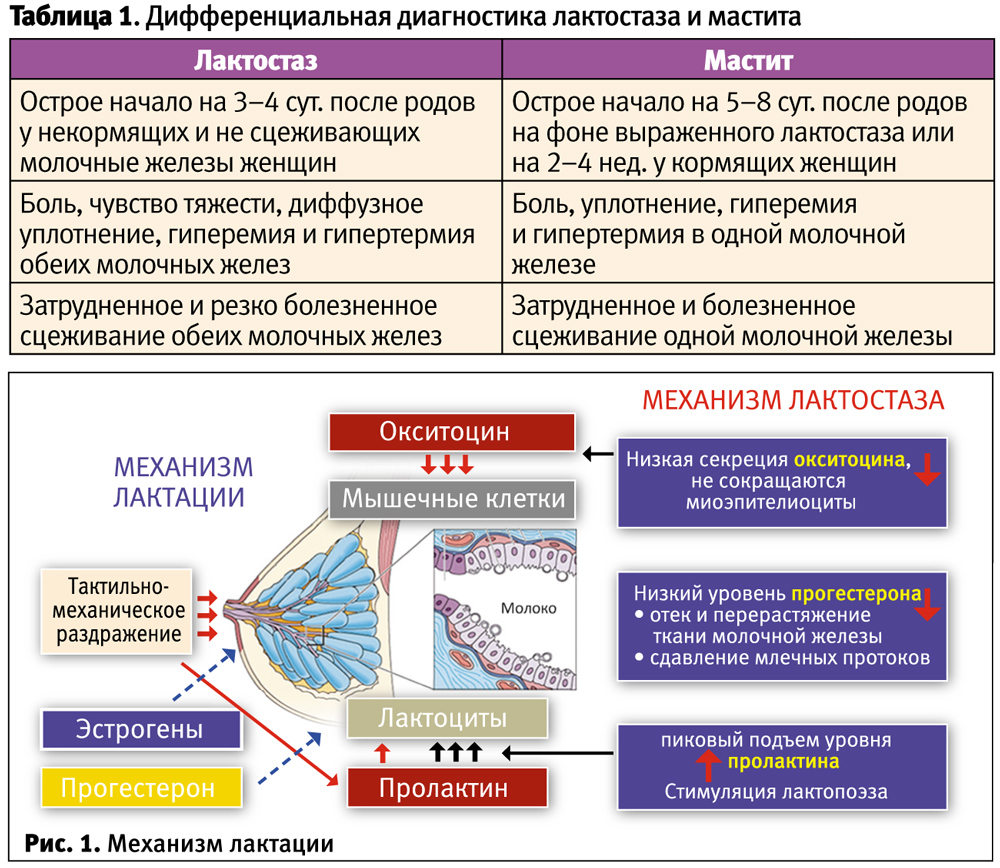 Захват лучше всего может оценить тот, кто имеет опыт лактации и наблюдает за кормлением. Ношение нагрудных вкладышей с пластиковой основой может привести к раздражению соска из-за скопившейся влаги. 11 При воспаленных сосках, которые чрезмерно сухие, может быть полезно применение сцеженного грудного молока или очищенного ланолина. 11
Захват лучше всего может оценить тот, кто имеет опыт лактации и наблюдает за кормлением. Ношение нагрудных вкладышей с пластиковой основой может привести к раздражению соска из-за скопившейся влаги. 11 При воспаленных сосках, которые чрезмерно сухие, может быть полезно применение сцеженного грудного молока или очищенного ланолина. 11  Это состояние проявляется локальной болезненностью груди из-за недостаточного удаления молока из одного протока. На пораженной груди имеется твердая, красная болезненная область, а на соске может быть болезненный белый пузырь диаметром 1 мм. Считается, что этот пузырь представляет собой разрастание эпителия или скопление твердых частиц или жирового материала. Удаление пузырька стерильной иглой или протиранием тканью может быть полезным. 3 Другие методы лечения включают частое кормление грудью и использование теплых компрессов или душа. Часто помогает массаж пораженного участка по направлению к соску. Следует избегать стягивающей одежды.
Это состояние проявляется локальной болезненностью груди из-за недостаточного удаления молока из одного протока. На пораженной груди имеется твердая, красная болезненная область, а на соске может быть болезненный белый пузырь диаметром 1 мм. Считается, что этот пузырь представляет собой разрастание эпителия или скопление твердых частиц или жирового материала. Удаление пузырька стерильной иглой или протиранием тканью может быть полезным. 3 Другие методы лечения включают частое кормление грудью и использование теплых компрессов или душа. Часто помогает массаж пораженного участка по направлению к соску. Следует избегать стягивающей одежды. Посев молока или ротовой полости младенца редко полезен. Необходимо лечение как матери, так и ребенка. Местные агенты, которые часто эффективны, включают нистатин (микостатин) для младенцев или матерей, миконазол (микатин) или кетоконазол (низорал, бренд больше не доступен в США) для матерей. 11 Применение 1% генцианвиолета в воде является недорогой и часто эффективной (хотя и грязной) альтернативой. Перед кормлением раствор наносят ватным тампоном на ту часть рта младенца, которая соприкасается с соском. После кормления любые участки соска, не окрашенные в фиолетовый цвет, окрашиваются раствором. Эту процедуру повторяют в течение трех-четырех дней. 13 Хотя флуконазол (дифлюкан) не одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения мастита, его часто назначают матерям и детям с тяжелыми формами мастита. Дозировка для матери составляет 400 мг в первый день, затем по 200 мг ежедневно в течение как минимум 10 дней.
Посев молока или ротовой полости младенца редко полезен. Необходимо лечение как матери, так и ребенка. Местные агенты, которые часто эффективны, включают нистатин (микостатин) для младенцев или матерей, миконазол (микатин) или кетоконазол (низорал, бренд больше не доступен в США) для матерей. 11 Применение 1% генцианвиолета в воде является недорогой и часто эффективной (хотя и грязной) альтернативой. Перед кормлением раствор наносят ватным тампоном на ту часть рта младенца, которая соприкасается с соском. После кормления любые участки соска, не окрашенные в фиолетовый цвет, окрашиваются раствором. Эту процедуру повторяют в течение трех-четырех дней. 13 Хотя флуконазол (дифлюкан) не одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения мастита, его часто назначают матерям и детям с тяжелыми формами мастита. Дозировка для матери составляет 400 мг в первый день, затем по 200 мг ежедневно в течение как минимум 10 дней. Однократное лечение, например, при вагинальном кандидозе, неэффективно. 11 Младенец не получает адекватного лечения флуконазолом, который проникает в грудное молоко, и его следует лечить от 6 до 12 мг на кг в первый день, а затем от 3 до 6 мг на кг в день в течение как минимум 10 дней. 14
Однократное лечение, например, при вагинальном кандидозе, неэффективно. 11 Младенец не получает адекватного лечения флуконазолом, который проникает в грудное молоко, и его следует лечить от 6 до 12 мг на кг в первый день, а затем от 3 до 6 мг на кг в день в течение как минимум 10 дней. 14 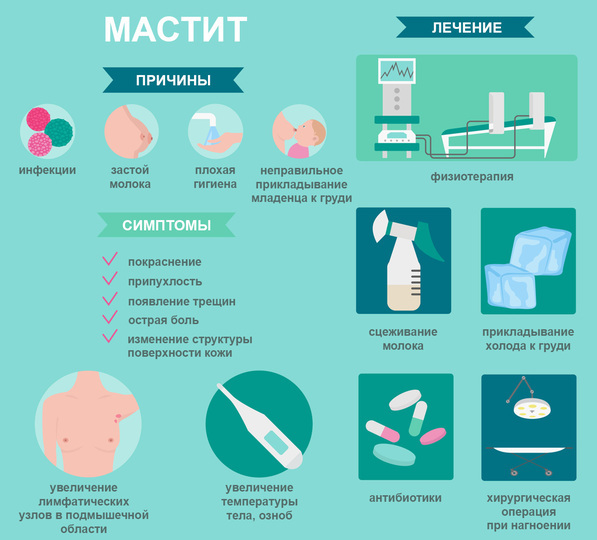 5,11 На рис. 3 показан пример клинических проявлений мастита.
5,11 На рис. 3 показан пример клинических проявлений мастита. Консультация с опытным консультантом по грудному вскармливанию часто имеет неоценимое значение. Матери должны пить много жидкости и достаточно отдыхать. 3,17 Эффективность терапевтического ультразвука не доказана. Безопасность и эффективность гомеопатических средств не были хорошо изучены. 18
Консультация с опытным консультантом по грудному вскармливанию часто имеет неоценимое значение. Матери должны пить много жидкости и достаточно отдыхать. 3,17 Эффективность терапевтического ультразвука не доказана. Безопасность и эффективность гомеопатических средств не были хорошо изучены. 18 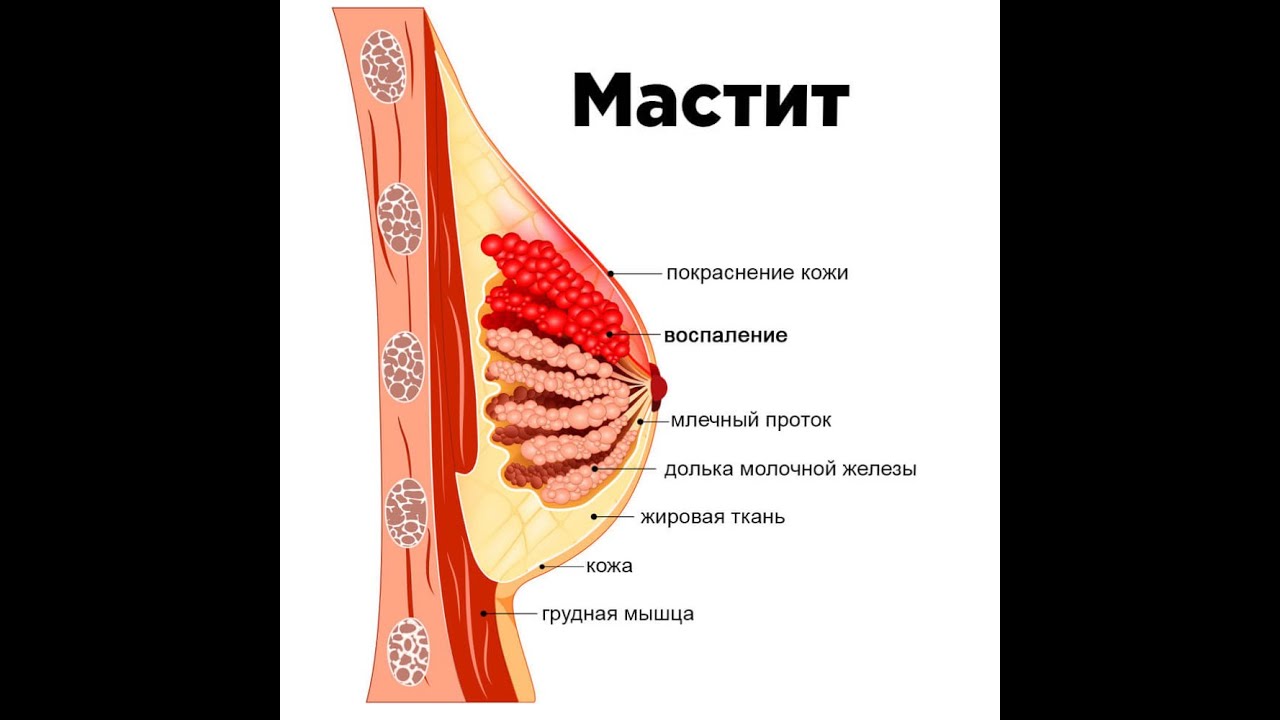 20 В этих случаях молоко можно сцедить и выбросить.
20 В этих случаях молоко можно сцедить и выбросить. aureus , антибиотики, эффективные против этого микроорганизма, следует подбирать эмпирическим путем. В таблице 2 перечислены антибиотики, которые обычно используются для лечения мастита. 11,17,22 Продолжительность антибактериальной терапии также недостаточно изучена, но обычные курсы составляют от 10 до 14 дней. 17 В настоящее время проводится Кокрановский обзор лечения мастита антибиотиками у кормящих женщин. 23
aureus , антибиотики, эффективные против этого микроорганизма, следует подбирать эмпирическим путем. В таблице 2 перечислены антибиотики, которые обычно используются для лечения мастита. 11,17,22 Продолжительность антибактериальной терапии также недостаточно изучена, но обычные курсы составляют от 10 до 14 дней. 17 В настоящее время проводится Кокрановский обзор лечения мастита антибиотиками у кормящих женщин. 23  aureus (MRSA) становится все более распространенным явлением, врачам необходимо знать о местной распространенности и чувствительности этого микроорганизма. В недавнем сообщении о случае описывается загрязнение сцеженного грудного молока MRSA, что указывает на смерть недоношенного ребенка с сепсисом. 24 Организмы, отличные от S. aureus , редко считаются причиной мастита. К ним относятся такие грибки, как Candida albicans , а также бета-гемолитический Streptococcus группы А, Streptococcus pneumoniae , Escherichia coli и Mycobacterium tuberculosis . 7,11
aureus (MRSA) становится все более распространенным явлением, врачам необходимо знать о местной распространенности и чувствительности этого микроорганизма. В недавнем сообщении о случае описывается загрязнение сцеженного грудного молока MRSA, что указывает на смерть недоношенного ребенка с сепсисом. 24 Организмы, отличные от S. aureus , редко считаются причиной мастита. К ним относятся такие грибки, как Candida albicans , а также бета-гемолитический Streptococcus группы А, Streptococcus pneumoniae , Escherichia coli и Mycobacterium tuberculosis . 7,11 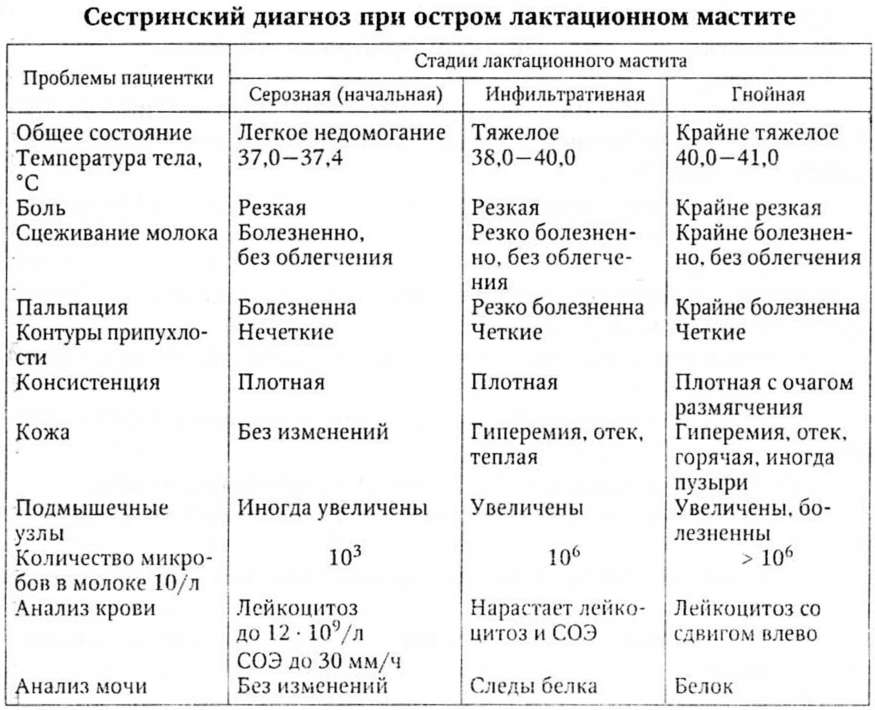 Абсцесс может быть подтвержден ультразвуковым исследованием, и его следует лечить с помощью хирургического дренирования или аспирации иглой, которую, возможно, придется повторить. Жидкость из абсцесса следует культивировать и вводить антибиотики, как указано в разделе 9.0207 Таблица 2 . 11,17,22 Грудное вскармливание обычно можно продолжать, за исключением случаев, когда мать тяжело больна или ребенок должен закрывать открытый разрез во время кормления. 20
Абсцесс может быть подтвержден ультразвуковым исследованием, и его следует лечить с помощью хирургического дренирования или аспирации иглой, которую, возможно, придется повторить. Жидкость из абсцесса следует культивировать и вводить антибиотики, как указано в разделе 9.0207 Таблица 2 . 11,17,22 Грудное вскармливание обычно можно продолжать, за исключением случаев, когда мать тяжело больна или ребенок должен закрывать открытый разрез во время кормления. 20 