Что такое ринолалия в логопедии: определение
Что такое ринолалия в логопедии: определениеВы находитесь: [email protected]
Ваш город Москва?
Нет
Работаем в центре и онлайн. Встреча с логопедом по предварительной записи, просьба оставлять заявку на сайте.
Выберите город
Выберите город: Москва Ижевск Нижний Новгород Новокузнецк Тольятти Уфа
Речевой центр «Арлилия»
О центре
О методике
Публикации
Ринолалия
Хотите знать о будущих мероприятиях?
Оставьте нам свой e-mail и мы будем информировать Вас обо всех предстоящих событиях.
Нажимая кнопку подписаться, я даю согласие на обработку персональных данных
Ринолалия – это нарушение, при котором появляется носовой оттенок голоса. Причиной данного заболевания является
дефект речевого аппарата, вследствие чего выдыхаемый воздух при произношении звуков попадает в носовую полость.
Виды ринолалии
У здоровых людей при разговоре носовая полость изолирована от ротовой при произношении всех звуков, кроме М и Н.
Если пациент страдает ринолалией, все звуки произносятся с характерным оттенком, который сильно влияет на качество общения. При незначительных нарушениях логопед центра коррекции речи в Москве поможет с устранением дефекта и восстановлением разговорной речи.
Причины заболевания:
- врожденные аномалии – раздвоение язычка, короткое мягкое небо, его расщепление;
- параличи мышц небной занавески;
- аденоидные разрастания;
- спазм мускул мягкого неба.
Неврологические причины ринолалии полностью обратимы, дефект речи можно устранить тренингами и упражнениями под
контролем логопеда. Специалисты нашей клиники помогут с лечением – мы готовы принять пациентов и оказать
им квалифицированную помощь! Работаем с больными в любой стадии заболевания. Запишитесь на прием прямо сейчас!
Контакты для связи указаны на сайте.
Специалисты нашей клиники помогут с лечением – мы готовы принять пациентов и оказать
им квалифицированную помощь! Работаем с больными в любой стадии заболевания. Запишитесь на прием прямо сейчас!
Контакты для связи указаны на сайте.
Открытая
Это речевое нарушение, при котором отмечается носовой оттенок голоса
из-за повреждения мягкого неба или небной занавески (от греческого rhinos – нос, lalia – речь).
Характеризуется анатомическими особенностями строения мягких тканей, при которых часть воздуха проникает
в носовую полость. Вследствие этих дефектов появляется гнусавость и неправильное звукопроизношение.
Может быть врожденной или приобретенной, в последнем случае причиной могут быть травмы или различные
патологии. Как и дислалия, данное расстройство проявляется в раннем возрасте, как только ребенок
начинает разговаривать.
Закрытая
Это нарушение произношения некоторых «носовых» звуков при нормальной
артикуляции, когда воздух не поступает в носовую полость. Изменение фонации затрагивает физиологические звуки «М»,
«Н», для которых требуются мягкие эквиваленты. При данном искажении они звучат как «Б» или «П» с грубым
тембром. Причиной является нарушение строения формы мягкого неба или наличие приобретенных заболеваний,
которые препятствуют поступлению воздуха из глоточного пространства в носовую полость. Иногда легкая
форма закрытой ринолалии обусловлена индивидуальными особенностями человека.
Изменение фонации затрагивает физиологические звуки «М»,
«Н», для которых требуются мягкие эквиваленты. При данном искажении они звучат как «Б» или «П» с грубым
тембром. Причиной является нарушение строения формы мягкого неба или наличие приобретенных заболеваний,
которые препятствуют поступлению воздуха из глоточного пространства в носовую полость. Иногда легкая
форма закрытой ринолалии обусловлена индивидуальными особенностями человека.
Органическая
Возникает из-за патологий неба, которое в речевом аппарате играет важную роль.
Отличается тем, что появление носового оттенка голоса связано именно с анатомическими изменениями
тканей, вследствие чего нарушается разделение воздуха при выходе из гортани. Носовая полость и пазухи
могут полностью не участвовать в произношении звуков, иногда воздух совсем не поступает в носовую
полость. Трудно поддается коррекции, в тяжелых случаях требуется оперативное вмешательство с выполнением
пластики.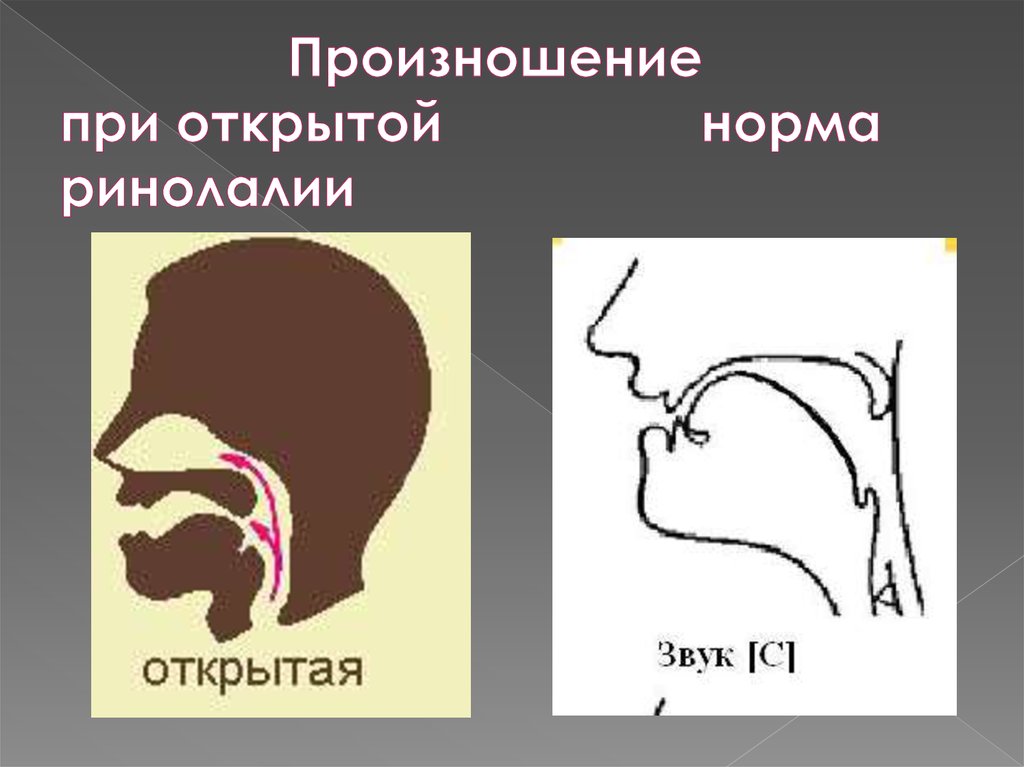 Решение принимает врач в зависимости от изменений. Даже после хирургии требуется определенное
время на реабилитацию и восстановление речи.
Решение принимает врач в зависимости от изменений. Даже после хирургии требуется определенное
время на реабилитацию и восстановление речи.
Функциональная
Это расстройство, при котором появляются нарушения со стороны моторики
мышц мягкого неба. При их неправильном сокращении воздух может не попадать в носовую полость при произнесении
определенных звуков или наоборот, чрезмерно резонировать во время разговора. Обычно причиной являются
нарушения иннервации мышц небной занавески и язычка. Функциональную ринолалию проще вылечить, чем
органическую. Доктор назначает тренинги, которые нацелены на коррекцию работы мускул. Программу
подбирает врач в зависимости от состояния пациента и степени нарушения.
Смешанная
Одна из самых тяжелых форм, включает несколько разновидностей ринолалии. Часто
встречается органическая и функциональная, последняя развивается вторично на фоне основной патологии. Требуется
точная диагностика и оценка состояния пациента, которая проводится в специализированном учреждении.
После пластики подбирается эффективная программа, которая включает занятия с логопедом и выполнение
домашних заданий. Если органическая патология невыраженная, первые улучшения отмечаются после нескольких
сеансов. Обращаться к специалисту желательно как можно раньше.
Требуется
точная диагностика и оценка состояния пациента, которая проводится в специализированном учреждении.
После пластики подбирается эффективная программа, которая включает занятия с логопедом и выполнение
домашних заданий. Если органическая патология невыраженная, первые улучшения отмечаются после нескольких
сеансов. Обращаться к специалисту желательно как можно раньше.
Другие виды расстройства речи
ТАХИЛАЛИЯ
БРАДИЛАЛИЯ
АФОНИЯ
ДИСФОНИЯ
АЛАЛИЯ
ДИСГРАФИЯ
ДИСЛЕКСИЯ
ДИЗАРТИЯ
АФАЗИЯ
ДИСЛАЛИЯ
Поделиться:
Запишитесь на консультацию
и мы ответим на все интересующие Вас вопросы
Записаться на консультацию
Заказ звонка
Нажимая кнопку отправить, я даю
согласие на обработку персональных
данных
Логопед свяжется с Вами в течение 2-3 дней
причины, симптомы и лечение в статье ЛОРа Мисюрина Ю.
 В.
В.Над статьей доктора Мисюриной Юлии Викторовны работали литературный редактор Вера Васина, научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова
Дата публикации 25 марта 2021Обновлено 17 июня 2021
Определение болезни. Причины заболевания
Ринолалия (с греч. «носовая речь») — это искажение произносимых звуков из-за функционального нарушения или анатомических дефектов речевого аппарата. Речь при этом приобретает характерный гнусавый тембр.
Ринолалию, или гнусавость, часто путают с ринофонией. Их нужно отличать, чтобы правильно спланировать лечение. При ринофонии нарушается формирование голосовых звуков и возникает «коверкание слов». При ринолалии, напротив, слова понятны, но страдает их произношение [1][2][10].
Причины ринолалии
Ринолалия бывает органической и функциональной [7][8][9][10].
К причинам органической ринолалии относятся:
1. Слишком широкое сообщение между носовой и ротовой полостями — так называемая открытая ринолалия. Она может развиваться в результате:
- расщелины мягкого и/или твёрдого нёба;
- паралича мягкого нёба при миастении — мышечной слабости, вызванной аутоиммунным заболеванием;
- детского псевдобульбарного паралича — обездвиживания мышц из-за прерванной передачи сигналов от коры головного мозга к нервам;
- дифтерии;
- врождённого укорочения мягкого нёба;
- пареза мягкого нёба, то есть снижения силы его мышц.
2. Слишком узкий просвет или непроходимость полости носа и носоглотки — закрытая ринолалия. Она возникает при непроходимости в задних отделах носовой полости. Причинами этого могут быть:
- увеличение аденоидов;
- атрезия хоан (частичное или полное заращение внутренних носовых отверстий) и другие редкие врождённые аномалии развития;
- рубцовая деформация мягкого нёба в результате воспаления при сифилисе, туберкулёзе и склероме — инфекционном воспалительном заболевании дыхательных путей с образованием узелков;
- травмы, опухоли и полипы носоглотки.

3. Передняя закрытая ринолалия возникает при патологии передних отделов носовой перегородки, полипах в полости носа и гипертрофии носовых раковин.
Функциональная ринолалия также подразделяется на закрытую и отрытую:
- закрытая может развиваться при воспалительном отёке во время ОРЗ и сезонного аллергического ринита;
- открытая — после удаления увеличенных нёбных миндалин и хирургического лечения храпа.
Открытая гнусавость, как и закрытая, характерна для речи глухого человека. Он не слышит звуки и имитирует их, «читая по губам», но повторить слаженный механизм работы речевого аппарата не может [11].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ринолалии
Ринолалия — это не заболевание, а симптом, который возникает при врождённых аномалиях развития и патологиях носа и глотки [9]. Она может быть следствием как безобидного разрастания глоточной миндалины, так и поражения центральной нервной системы. Эти болезни сопровождаются самыми разнообразными симптомами. При этом к характерным признакам ринолалии относят только гнусавый тембр голоса и невнятную речь [1][2].
Эти болезни сопровождаются самыми разнообразными симптомами. При этом к характерным признакам ринолалии относят только гнусавый тембр голоса и невнятную речь [1][2].
Патогенез ринолалии
Механизм появления ринолалии связан с работой нёбно-глоточного клапана, объединяющего дыхательные и пищеварительные пути. Этот аппарат представлен мышцами мягкого нёба и стенками глотки, которые управляют и глотанием, и формированием речи.
При глотании мягкое нёбо поднимается и прижимается к задней стенке глотки. Чтобы пищевой комок мог устремиться вниз к пищеводу, носоглотка отделяется от ротовой полости. Такой же механизм используется и при речи.
Устройство речевого аппарата
Речевой аппарат состоит из трёх отделов:
- дыхательного — диафрагма, мышцы брюшного пресса и грудная клетка с расположенными в ней лёгкими, трахеей и бронхами;
- голосового — гортань с голосовыми связками; сюда же относятся резонаторы, усиливающие звук в гортани, а именно носовая, ротовая и гайморовые полости;
- артикуляционного — язык, губы, зубы, верхняя и нижняя челюсти, мягкое и твёрдое нёбо.

Воздушная волна из лёгких направляется в трахею, где встречает первое препятствие — голосовые связки. Проходя сквозь них, воздух вызывает ритмичные колебания, и создаётся звук, называемый тоном. Если голосовые связки раздвинуты, то они не колеблются, в этом случае возникает шум.
Струя воздуха, состоящая из чистого тона, проходит ротовую полость свободно — так появляются гласные. Воздушный поток из тона и шума или одного шума встречает на своём пути препятствия: губы, язык и нёбо. Из сочетаний тона и шума с преградами на пути создаются различные звонкие и глухие согласные.
Открытая ринолалия (гиперназальная речь)При открытой ринолалии струя воздуха проходит через рот и нос одновременно. Нарушение чаще всего возникает при расщелинах нёба, когда полости рта и носа полностью или частично соединены. В результате этого воздух движется неправильно и возникает специфический назальный акустический эффект, или гнусавость [13].
Это состояние вызвано органическими причинами, нарушающими ток воздуха в полости носа или носоглотке. Непроходимость носа затрудняет образование согласных «м», «н», «р», «к», «х», которые слышатся как «б», «д» или «л» [8].
Если нос закупорен спереди, то речь приобретает носовой тембр. Препятствие в заднем отделе делает её глухой и отрывистой [12].
Смешанная ринолалияПри смешанной ринолалии, возникающей при полипах и опухолях, присутствуют оба типа нарушений. Мягкое нёбо оттесняется новообразованием вперёд, что приводит к расширению носоглоточного пространства. Нёбная занавеска при этом временно обездвижена и дрябло свисает на расстоянии от задней стенки глотки [7].
Классификация и стадии развития ринолалии
Формы ринолалии:
- органическая;
- функциональная.
Обе формы могут быть открытыми и закрытыми.
Стадии ринолалии не выделяют. Встречается только описание степеней нарушений:
Встречается только описание степеней нарушений:
- Первая степень. Гнусавость и дефекты в речи не заметны.
- Вторая степень. Речь понятна, но в произношении появляются гнусавость и ошибки.
- Третья степень. Гнусавость и ошибки становятся более слышны.
- Четвёртая степень. Возникает выраженная гнусавость и невнятная речь с сопутствующими мимическими движениями [1].
Осложнения ринолалии
Будучи симптомом, ринолалия не вызывает каких-либо осложнений. Нарушения речи могут стать причиной трудностей при общении и социальной адаптации, но называть это осложнениями некорректно.
Также нельзя сказать, что ринолалия приводит к задержке психического развития. И то, и другое — симптомы поражения центральной нервной системы, а не осложнения друг друга.
Диагностика ринолалии
Диагностика начинается с консультации врача, прежде всего ЛОРа, а также специалиста челюстно-лицевой хирургии, стоматолога, невролога и логопеда. В некоторых случаях может понадобиться помощь генетика, онколога и рентгенолога.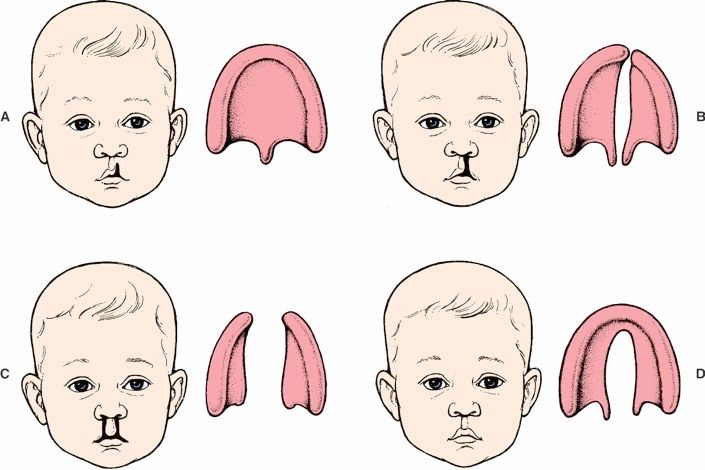
На консультации оториноларинголог:
- Выяснит, есть ли проблемы с дыханием и глотанием, когда они появились и как часто возникают.
- Проведёт: фарингоскопию — визуальный осмотр зева, нёбных миндалин и задней стенки глотки с помощью шпателя при прямом освещении или с лобным рефлектором и зеркалами; переднюю и заднюю риноскопию — осмотр переднего отдела носа с помощью носового зеркала и заднего отдела со шпателем и носоглоточным зеркалом.
Инструментальные методы обследования
- Видеоназофарингоэндоскопия. Во время процедуры эндоскоп вводят через ноздрю, и с его помощью осматривают носовую полость, носоглотку и хоану — костную арку между ними. Метод позволит оценить подвижность мягкого нёба при произношении «ротовых» звуков», то есть образуемых в полости рта. К ним относятся все гласные и часть согласных, например «п», «б», «т», «ф», «с», «ш».
- Компьютерная томография полости носа и рентгенография шеи в боковой проекции.

- Назометрия — объективная оценка речи при открытой ринолалии. Позволяет определить повышенное давление воздуха в носу при произношении звуков [9]. Для этого в нём устанавливаются датчики, которые активизируются при прохождении воздушной струи. Они не фиксируют нормальные перепады давления и определяют их только при открытой ринолалии.
- Флуороскопия основана на ионизирующем излучении. Метод показывает движения мягкого нёба, но из-за вредного воздействия его редко назначают детям.
Дополнительные методы применяются для уточнения диагноза. При ринолалии они помогут определить расположение причинного дефекта. Стандартный осмотр и дополнительное обследование позволяют выявить анатомические особенности и патологию полости носа, а также аномалии строения нёбно-глоточного клапана.
Пробы для определения типа ринолалии
Определить тип ринолалии помогут специальные пробы:
- Проба с зеркалом. Холодное зеркало или пластинку Чермака держат перед носом пациента, когда он произносит гласные звуки.
 Запотевание зеркала указывает на утечку воздуха через нос, что характерно для открытой гнусавости. У пластинки Чермака есть кольца, которые показывают степень запотевания и позволяют оценить утечку воздуха через нос.
Запотевание зеркала указывает на утечку воздуха через нос, что характерно для открытой гнусавости. У пластинки Чермака есть кольца, которые показывают степень запотевания и позволяют оценить утечку воздуха через нос. - Тест с последовательным произношением гласных звуков «АА-ЭЭ». При гиперназальной речи изменяется звучание гласных букв — появляется характерное носовое произношение, не свойственное гипоназальной речи.
- Тест «надувания щеки» с высунутым языком позволяет выявить органическую причину гиперназальной речи. Если мягкое нёбо укорочено из-за неполной расщелины, то пациент не сможет одновременно высунуть язык и надуть воздухом щёки.
- Симптом «занавески» наблюдается при параличе мягкого нёба. В этом случае из возможных причин ринолалии важно исключить неврологические заболевания.
Лечение ринолалии
Лечение пациентов с ринолалией состоит из устранения причин гнусавости и последующей логопедической реабилитации.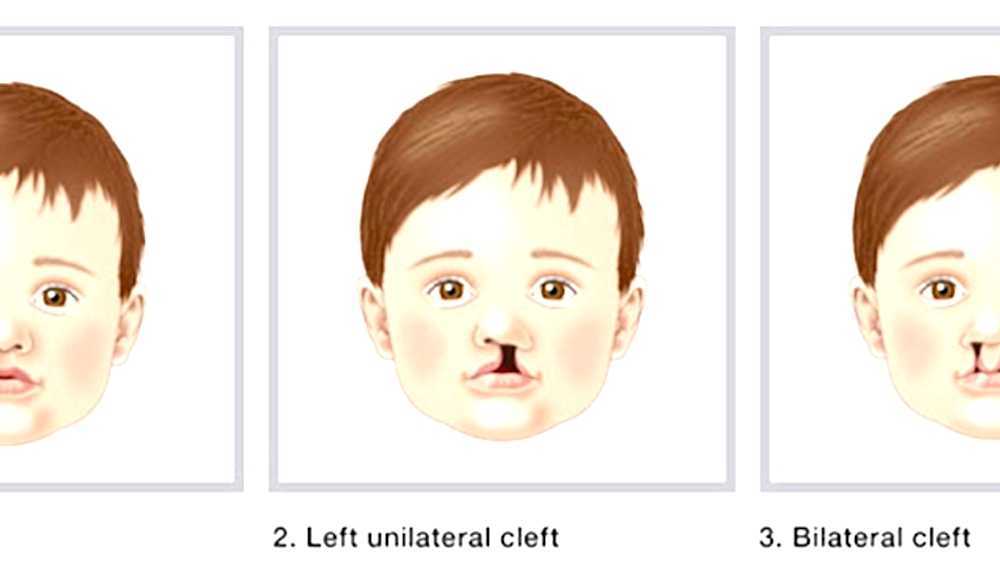
Лечение закрытой ринолалии
Направлено на восстановление нормальной проходимости полости носа и носоглотки. Для лечения закрытой ринолалии применяются:
- аденотомия и полипотомия — удаление аденоидов и полипов;
- септопластика — хирургическая коррекция искривлённой носовой перегородки;
- конхотомия — частичное удаление носовой раковины.
После операции необходима реабилитация. Она проводится совместно с логопедом, он же определяет её длительность. Реабилитация заключается в выполнении упражнений, например таких:
- произношение с придыханием протяжных носовых звуков: хМ—-хН——хНГ;
- произношение комбинации носовых и смычных звуков с ударением на носовые: а́мпа——а́нта—-а́нка и т. д. [7]
Лечение функциональной закрытой гнусавости направлено на устранение причин расстройства дыхания: насморка и аллергии. После терапии могут понадобиться логопедические занятия [11].
После терапии могут понадобиться логопедические занятия [11].
Лечение органической открытой ринолалии, вызванной расщелиной нёба, проводится совместно с устранением основного заболевания.
Ортопедическое лечение. При открытой ринолалии используются мягкие и жёсткие обтураторы — приспособления для временного закрытия дефекта нёба, напоминающие зубной протез. Резиновый обтуратор применяется с самого рождения, он важен при кормлении ребёнка. Впоследствии его заменяют жёстким обтуратором, который носится до проведения хирургического лечения.
Хирургическое лечение включает:
- операции по закрытию дефекта дна полости носа;
- коррекцию нёбно-глоточной недостаточности и сращений мягкого нёба с задней стенкой глотки.
Операция по закрытию дефекта дна полости носа проводится в первый год жизни, после появления молочных зубов. Беззубый рот новорождённого приспособлен для активного грудного вскармливания — у ребёнка есть десневая мембрана и выраженные складки эпителия твёрдого нёба. Они помогают малышу удерживать сосок матери при кормлении.
Беззубый рот новорождённого приспособлен для активного грудного вскармливания — у ребёнка есть десневая мембрана и выраженные складки эпителия твёрдого нёба. Они помогают малышу удерживать сосок матери при кормлении.
Кроме того, ребёнок может одновременно сосать и дышать. Такое возможно благодаря соединению высоко расположеной гортани непосредственно с носом. Сосательный рефлекс, утрачиваемый с появлением зубов, способствует развитию мышц языка и дна полости рта, челюстей, жевательных и мимических мышц.
Операция по пластике расщелины верхней губы называется хейлопластикой.
К методам хирургической коррекции расщелины нёба относятся двухлоскутная уранопластика V-Y лоскутами и операция по Furlow [9]. Разница между ними заключается в способе и месте формирования лоскутов, которые впоследствии сшиваются и увеличивают длину мягкого нёба. При двухлоскутной пластике формируется прямой шов, при пластике по Furlow — Z-образный [14].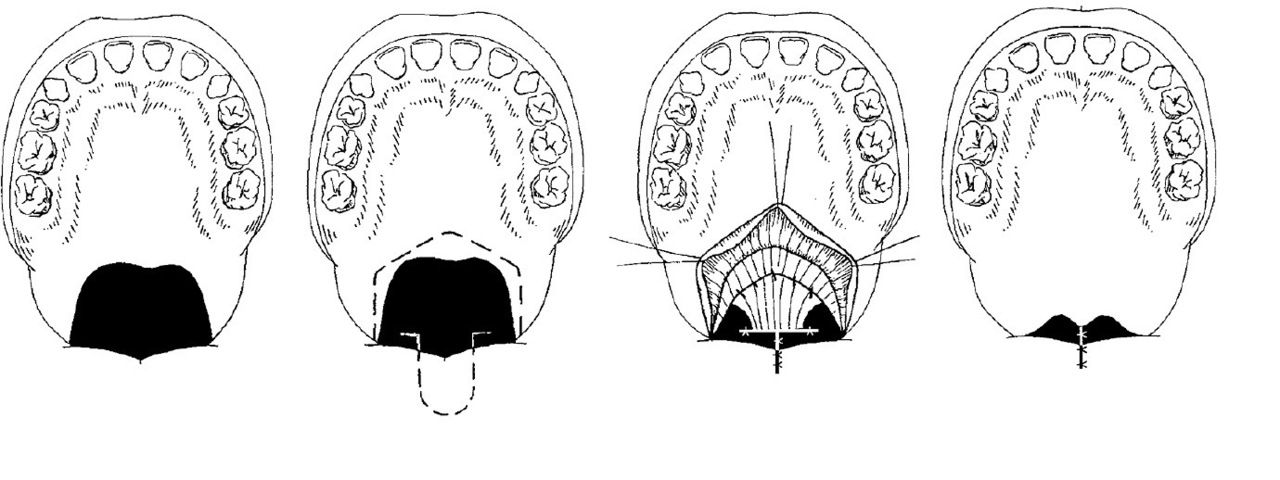
Операция при нёбно-глоточной недостаточности проводится тремя способами: уранопластика по Furlow, фиксация к мягкому нёбу глоточного слизисто-мышечного лоскута и фарингопластика [9].
Операция при сращениях мягкого нёба с задней стенкой глотки состоит в рассечении, отделении, а самое главное — в удержании разъединённых тканей в нужном положении, пока сохраняется риск повторного сращения [6].
До и после хирургического лечения и при ношении обтуратора для тренировки мышц нёбно-глоточного клапана проводятся логопедические упражнения. Их цель — мобилизовать мягкое нёбо для нормального разделения носовой и ротовой полостей [7][11].
Примеры упражнений:
- при произношении гласных, например а – А, второй слог говорят громче и выше, чем первый: А——а а———о а——е а———-и а———у; постепенно гласные становятся чище и теряют свой носовой оттенок.

- произношение отдельных звуков, начиная с «б», «п», «д», «т», «г», «к», с последующим их сочетанием с гласными: аТ———а аТ—————о аТ—————у.
Также для лечения применяют механические приспособления: фонендоскоп М. Зеемана и артикуляторы Пискунова.
Фонендоскопом М. Зеемана тренируется ротовое речевое дыхание. При неправильном токе воздуха, возникающем при его прохождении через нос, воздушная струя ударяет по барабанной перепонке и вызывает небольшую боль или неприятные ощущения.
Артикуляторы Пискунова — съёмные приспособления, которые закрепляют на зубах пациента. С их помощью формируют нужный артикуляционный уклад.
Осложнения после операции
Кровотечение — это частое осложнение любой операции. Другим негативным последствием хирургического вмешательства может стать стеноз, или сужение дыхательных путей. Оно возникает из-за отёка языка при длительном сдавлении роторасширителем во время операции.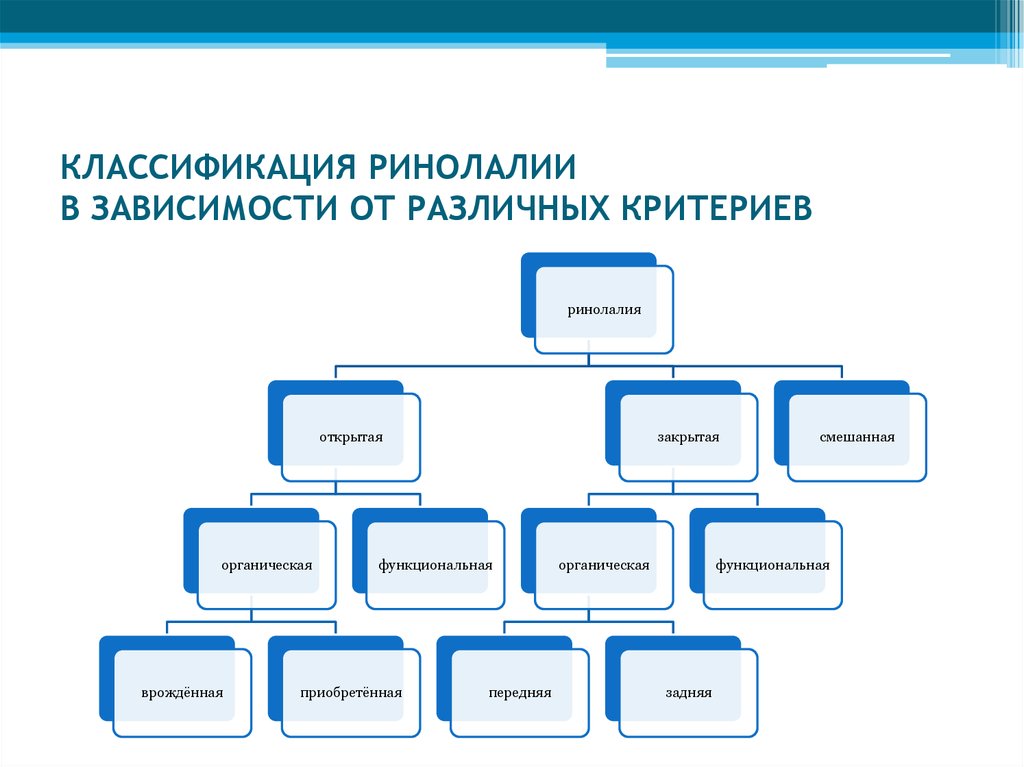
К осложнениям позднего периода относятся закрытие просвета глотки тканями нёба, изменение анатомии ротоглотки и формирование фистулы — патологического хода [9].
Прогноз. Профилактика
Прогноз зависит от основного заболевания, из-за которого нарушилась речь. Если диагностика и лечение проведены своевременно и успешно, то он благоприятный.
Закрытая ринолалия, вызванная обструкцией носа, проявляется не только гнусавостью, но и затруднением носового дыхания. Оно может стать причиной хронического недостатка кислорода и неправильного развития лицевого отдела детского черепа.
У пациентов с расщелиной нёба и открытой ринолалией может нарушиться дыхание и возникнуть сложности с питанием: ребёнок не может сосать грудь и в дальнейшем есть обычную пищу.
Профилактика ринолалии заключается в периодических медицинских осмотрах для раннего выявления патологии носа и глотки. Также следует проводить санацию очагов хронического воспаления верхних дыхательных путей, а при первых признаках нарушения речи посетить логопеда [9].
Острая гипоназальность (закрытая ринолалия) и черепно-челюстно-лицевой перелом предполагают сосуществование заглоточной эмфиземы и пневмомедиастинума
Черепно-челюстно-лицевая травма Reconstr. 2019 март; 12(1): 70–74.
Опубликовано в Интернете 26 июля 2018 г. doi: 10.1055/s-0038-1667017
, MD, DDS, 1 , MD, DDS, 2 и 7 , MD, 20 0 80, профессор, MSc,
Информация об авторе Примечания к статье Информация об авторских правах и лицензиях Отказ от ответственности
Пневмомедиастинум (ПМ) подразумевает патологическое состояние, при котором скопление свободного воздуха или газа задерживается в фасциальных плоскостях полости средостения. Он считается доброкачественным образованием, но редко встречающимся осложнением черепно-лицевых травм. Мы сообщаем о случае 63-летнего мужчины с признаками закрытой ринолалии, у которого была диагностирована заглоточная эмфизема и ПМ вследствие линейного перелома средней части лица без смещения.
Ключевые слова: ринолалия, пневмомедиастинум, травма лица, голос, шейно-лицевая эмфизема, заглоточная эмфизема
Термин пневмомедиастинум (ПМ) означает аномальное состояние, при котором свободное скопление воздуха или газа определяется в пределах фасциальных плоскостей полости средостения.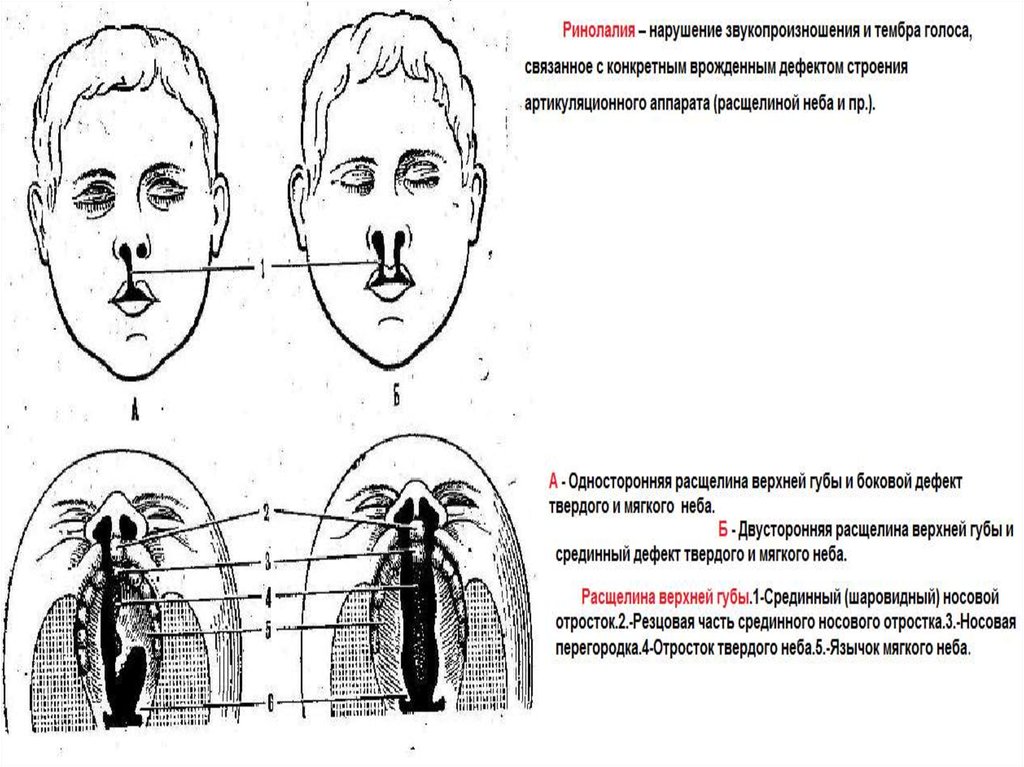 В 1819 году Лаэннек задокументировал первое сообщение о ПМ. 1 Возникновение ТЧ объясняется несколькими причинами; однако обычно это не рассматривается как осложнение черепно-лицевых травм. 2 3 Мы сообщили о пациенте с признаками закрытой ринолалии и диагнозом массивная шейно-лицевая эмфизема и ПМ как следствие линейного перелома средней части лица без смещения.
В 1819 году Лаэннек задокументировал первое сообщение о ПМ. 1 Возникновение ТЧ объясняется несколькими причинами; однако обычно это не рассматривается как осложнение черепно-лицевых травм. 2 3 Мы сообщили о пациенте с признаками закрытой ринолалии и диагнозом массивная шейно-лицевая эмфизема и ПМ как следствие линейного перелома средней части лица без смещения.
63-летний пациент мужского пола доставлен в отделение неотложной помощи (ED) в связи с мотоциклетной аварией, произошедшей 1 час 20 минут назад. В основном он жаловался на экхимозы, боли и отек правой периорбитальной области, что привело к невозможности открыть правый глаз, а также на выраженное изменение голоса. Больной указал на многократные попытки интенсивного высмаркивания носа до поступления в отделение неотложной помощи в течение первых 40 минут после травмы. Его история болезни была отмечена умеренной и хорошо контролируемой гипертензией и обструктивным апноэ во сне, которые лечили с помощью устройства постоянного положительного давления в дыхательных путях (CPAP).
Его жизненные показатели были зарегистрированы в пределах нормы, и он оставался когерентным, бдительным и полностью ориентированным, с нормальным неврологическим статусом. Он был эупнейальным и гемодинамически стабильным, без боли в груди или дыхательной недостаточности, в то время как его зрачки были одинаковыми и реагировали как на свет, так и на аккомодацию, без нарушений зрения и подвижности глаз. При физикальном осмотре после тактильной пальпации правой периорбитальной области, обеих щек, передней и боковой поверхностей шеи и левой передней грудной стенки определялась крепитация. Кроме того, он подтвердил легкую гипестезию по ходу правого подглазничного нерва и выделение нескольких кровянистых капель из односторонней ноздри вскоре после травмы. Подвижных или смещенных фрагментов лицевого скелета не обнаружено. Интраназальное исследование не выявило травматического отклонения перегородки, отека слизистой оболочки (застойных явлений), кровянистых выделений из носа или образования гематомы. Высота его голоса была повышена, характеризовалась гипоназальностью, как это обычно бывает при закрытой ринолалии. При аускультации симптом Хаммана (т. е. хруст или скрежет, выслушиваемый над левой прекардией одновременно с систолой или выдохом) 4 не был обнаружен.
Высота его голоса была повышена, характеризовалась гипоназальностью, как это обычно бывает при закрытой ринолалии. При аускультации симптом Хаммана (т. е. хруст или скрежет, выслушиваемый над левой прекардией одновременно с систолой или выдохом) 4 не был обнаружен.
Рутинные анализы крови, газы артериальной крови, электрокардиография и сердечные ферменты не выявили расхождений. В переднезадней и боковой проекциях на простых рентгенограммах шеи видны рассеянные и прозрачные полосы из-за наличия свободного воздуха.
). Компьютерная томография всего тела (КТ) зафиксировала перелом без смещения правой передней стенки пазухи, простирающийся до основания лобного отростка ипсилатеральной верхнечелюстной кости.
). Кроме того, были выявлены пневмоорбитус и массивная эмфизема, которые либо занимали, либо распространялись на следующие пространства: правое височное, двустороннее щечное, двустороннее парафарингеальное, двустороннее сонное, заглоточное, предпозвоночное, висцеральное, переднешейное и правое заднешейное. ,
). Воздух также распространился на подкожную клетчатку левой передней грудной стенки и в верхнее средостение как загрудинно, так и между левой общей сонной и подключичной артериями.
а также
). Ни КТ грудной клетки, ни обзорная рентгенограмма грудной клетки не выявили признаков перелома ребра или ключицы.
,
). Воздух также распространился на подкожную клетчатку левой передней грудной стенки и в верхнее средостение как загрудинно, так и между левой общей сонной и подключичной артериями.
а также
). Ни КТ грудной клетки, ни обзорная рентгенограмма грудной клетки не выявили признаков перелома ребра или ключицы.
Открыть в отдельном окне
Разрозненные и прозрачные полосы из-за наличия свободного воздуха на шее пациента.
Открыть в отдельном окне
( и ) Источник утечки воздуха: передняя стенка верхней челюсти. ( б и с ) Распространение воздуха на различные участки и пространства шейно-лицевой области.
Открыть в отдельном окне
Скопления воздуха в подкожной клетчатке левой передней грудной стенки (желтая стрелка), за грудиной (зеленая стрелка) и между левой общей сонной и подключичной артериями (красная стрелка) в поперечном разрезе.
Открыть в отдельном окне
( и , б , и с ) Изображение сборов воздуха как челюстно-лицевой, так и грудной области после 3D-реконструкции.
Состояние пациента оставалось стабильным, проведена эндоскопическая визуализация носо- и ротоглотки, верхних отделов пищевода, гортани и трахеи, которая не выявила других возможных источников утечки воздуха, кроме перелома. За исключением нескольких поверхностных ссадин на лице и легкого повреждения левого лучезапястного сустава, других травматических повреждений выявлено не было.
Больной поступил в нашу клинику для более тщательного наблюдения и дальнейшего лечения. В связи с тем, что перелом был линейным, без смещения, без сопутствующих эстетических и/или функциональных осложнений, лечение было консервативным и включало введение высоких концентраций кислорода (до ~100%) со средней скоростью от 6 до 10 л/л. мин через маску без ребризера (доставка кислорода с низким потоком), постельный режим, профилактические антибиотики (амоксициллин + метронидазол), назальные деконгестанты, кортикостероиды и анальгетики. Для предотвращения повышенного давления воздуха внутри верхнечелюстной пазухи ему также было рекомендовано не сморкаться, держать рот открытым в случае чихания или кашля и не использовать лицевую маску CPAP по крайней мере в течение следующей недели. Течение больного было неосложненным, высота голоса вернулась к прежнему состоянию в течение первых 2-х суток. Он был выписан после завершения 5-дневного внутрибольничного пребывания с почти полным разрешением шейно-лицевой эмфиземы и отсутствием остаточных ПМ при контрольных рентгенологических исследованиях.
Течение больного было неосложненным, высота голоса вернулась к прежнему состоянию в течение первых 2-х суток. Он был выписан после завершения 5-дневного внутрибольничного пребывания с почти полным разрешением шейно-лицевой эмфиземы и отсутствием остаточных ПМ при контрольных рентгенологических исследованиях.
Образование ПМ считается либо самопроизвольным (называется Синдром Хаммана или Маклина при сочетании с подкожной эмфиземой 5 ) или вторичной из-за вне- или внутригрудной причины выхода воздуха/газа. 6 В настоящее время ПМ, вторичный по отношению к травмам лица, обычно не наблюдается, и его описание в литературе ограничено описаниями случаев. 2 3 Этиопатологический механизм ПМ при черепно-челюстно-лицевой травме предполагает выход сжатого воздуха через слизисто-надкостничные разрывы, образующиеся при переломах костей, образующих придаточные пазухи носа. Провоцирующими факторами могут быть проба Вальсальвы, прием кокаина, баротравма, травматическое воздействие устройства подачи воздуха под высоким давлением, энергичное сморкание, чихание или кашель. 7 8 Значительное количество воздуха/газа выходит из линии перелома и постепенно мигрирует в полость средостения по пути наименьшего сопротивления. При условии, что последнее определяется фасциальными пространствами шеи, воздух следует анатомическим сообщениям парафарингеального пространства с каротидным влагалищем и заглоточным пространством. 9 Таким образом, воздух, проходящий через эти пространства, может достигать средостения.
7 8 Значительное количество воздуха/газа выходит из линии перелома и постепенно мигрирует в полость средостения по пути наименьшего сопротивления. При условии, что последнее определяется фасциальными пространствами шеи, воздух следует анатомическим сообщениям парафарингеального пространства с каротидным влагалищем и заглоточным пространством. 9 Таким образом, воздух, проходящий через эти пространства, может достигать средостения.
Каждый пациент с черепно-челюстно-лицевой травмой (в частности, параназальные и решетчато-орбитальные переломы) и указывающий на сильную, продолжительную или повторную попытку высморкания носа является кандидатом высокого риска развития распространенной шейно-лицевой эмфиземы и ПМ. У таких больных выявляются признаки крепитации при тактильной пальпации как шейно-лицевой области, так и передней поверхности грудной клетки. Боль в груди, постоянный кашель, боль в горле, дисфагия и одышка являются наиболее частыми симптомами ПМ. 10
10
С другой стороны, ринолалия или любое внезапное изменение голоса у пациентов с травмой средней зоны лица может быть признаком рассечения воздуха через заглоточное пространство и, следовательно, возможного распространения в полость средостения. 11 12 Закрытая ринолалия или «rhinolalia clausa» характеризуется гипоназальностью, что подразумевает снижение или отсутствие нормального резонанса носовых согласных «м», «н» и «нг» и близлежащих к ним гласных. 13 Эта находка указывает на различные причины обструкции полости носа или носоглотки (например, опухоли, полипы носа, гипертрофия аденоидов). Однако, если обструкция специфически затрагивает задние отделы полости носа или носоглотки, закрытая ринолалия (задняя) представлена носовыми «м», «н», «нг», которые выслушиваются как их взрывные звуки «б», «д». », и «г» соответственно. 14
На сегодняшний день литература содержит отчеты о случаях или серии случаев одноцентровых переживаний, в которых задокументирована связь между редкой формой первичной/спонтанной ПМ и ринолалией, болью в горле, охриплостью или изменением голоса. 15 16 17 18 Тем не менее Гувер и др. 19 подчеркнул, что торакальные хирурги могут недооценивать ринолалию. Фактически, закрытая ринолалия иногда проявляется так же, как обычная простуда или «заложенность носа», и ее можно непреднамеренно пропустить. 20
15 16 17 18 Тем не менее Гувер и др. 19 подчеркнул, что торакальные хирурги могут недооценивать ринолалию. Фактически, закрытая ринолалия иногда проявляется так же, как обычная простуда или «заложенность носа», и ее можно непреднамеренно пропустить. 20
Закрытая ринолалия описывается как симптом неспонтанной/вторичной ПМ или заглоточной эмфиземы только в редких случаях; его проявление спорадически подчеркивалось, когда ПМ возникал из-за перелома верхнечелюстной пазухи, 21 радикальное рассечение шеи, 22 Общая анестезия, 22 тонзиллэктомия, 11 перелом зубовидного отростка, 23 травма грудной клетки с пневмотораксом, 12 проникающее ранение шеи, 24 и облитерирующий бронхиолит в условиях реакции «трансплантат против хозяина». 25
С 1 сентября 2013 г. по 31 сентября 2017 г. в отделении неотложной помощи пролечено 3514 пациентов с различными видами орочелюстно-лицевых травм. Среди них в 13 случаях (0,37%) клинически была диагностирована выраженная эмфизема лица (одутловатый отек лица, крепитация при пальпации). Оценка с помощью КТ выявила распространение на средостение у трех (0,09%) от общего числа больных, в то время как закрытая ринолалия была выражена только в представленном случае.
Среди них в 13 случаях (0,37%) клинически была диагностирована выраженная эмфизема лица (одутловатый отек лица, крепитация при пальпации). Оценка с помощью КТ выявила распространение на средостение у трех (0,09%) от общего числа больных, в то время как закрытая ринолалия была выражена только в представленном случае.
При любом клиническом подозрении на ПМ пациенты должны находиться под тщательным наблюдением и пройти серию визуализирующих (КТ головы, шеи и грудной клетки), лабораторных (анализы крови, электрокардиография) и эндоскопических (целостность верхних отделов пищеварительного тракта) обследований, которые необходимо для проведения тщательной дифференциальной диагностики. 9 26 Нет необходимости в рутинном использовании эзофагографии, 27 28 если механизм травмы не требует исследования возможного разрыва пищевода. Повышенное количество лейкоцитов, болезненность в животе, плевральный выпот и скопление воздуха в перикарде или верхней части брюшной полости, окружающих дистальный отдел пищевода, могут сигнализировать о перфорации пищевода. 28 В то время как захваченный воздух медленно поглощается окружающими тканями в течение от 2 до 14 дней, 29 введение высоких концентраций кислорода обеспечивает более быстрое разрешение ТЧ за счет ускорения процесса вымывания азота. Следует избегать вдыхания закиси азота во время общей анестезии. 30 То же самое относится и к системам доставки кислорода с высоким расходом; 29 в случае острой челюстно-лицевой травмы или челюстно-лицевой хирургии пациентам, получающим СИПАП, следует воздержаться от его использования в течение нескольких дней. 31 Чебель и др. 32 сообщили о случае, когда доставка кислорода с помощью CPAP через лицевую маску привела к подкожной эмфиземе, ПМ и двустороннему пневмотораксу вскоре после окончания ортогнатической операции. В нашем случае временное прекращение применения СИПАП длилось 8 дней, чтобы обеспечить формирование мягкой мозоли в области линии перелома. Мера ручного «доения» захваченного воздуха в направлении точки выхода (трахеостомия, рваная рана или околоносовая полость) рекомендуется без вредных последствий.
28 В то время как захваченный воздух медленно поглощается окружающими тканями в течение от 2 до 14 дней, 29 введение высоких концентраций кислорода обеспечивает более быстрое разрешение ТЧ за счет ускорения процесса вымывания азота. Следует избегать вдыхания закиси азота во время общей анестезии. 30 То же самое относится и к системам доставки кислорода с высоким расходом; 29 в случае острой челюстно-лицевой травмы или челюстно-лицевой хирургии пациентам, получающим СИПАП, следует воздержаться от его использования в течение нескольких дней. 31 Чебель и др. 32 сообщили о случае, когда доставка кислорода с помощью CPAP через лицевую маску привела к подкожной эмфиземе, ПМ и двустороннему пневмотораксу вскоре после окончания ортогнатической операции. В нашем случае временное прекращение применения СИПАП длилось 8 дней, чтобы обеспечить формирование мягкой мозоли в области линии перелома. Мера ручного «доения» захваченного воздуха в направлении точки выхода (трахеостомия, рваная рана или околоносовая полость) рекомендуется без вредных последствий. 33
33
ПМ может привести к опасным для жизни осложнениям, таким как пневмоторакс, пневмоперикард, тампонада сердца и медиастинит. 34 Кроме того, заглоточная эмфизема может препятствовать проходимости дыхательных путей. 35 Сильная одышка; дисфагия; трудности в речи; боль за грудиной с иррадиацией в руки, шею и спину; цианоз; расширенные непульсирующие яремные вены; тахикардия; гипотензия; и коллапс являются опасными для жизни проявлениями, которые требуют своевременного распознавания и неотложного вмешательства. 9 Медиастинальная эмфизема, спровоцированная изолированными переломами средней части лица в сочетании с аспирацией крови, по данным Gouda et al., привела к смерти больного. 36
Лечение ПМ может представлять интерес для многих специалистов, в зависимости как от предшествующего фактора, так и от пораженных анатомических участков. Закрытая ринолалия (или любое изменение голоса) у пациентов с черепно-челюстно-лицевой травмой должна быть распознана, должным образом оценена и учтена в рамках алгоритма диагностики и лечения ПМ или массивной шейно-лицевой эмфиземы. В каждом отдельном случае эмфиземы лица клиницисты должны принимать во внимание все сопутствующие признаки, которые вызывают подозрение на распространение в полость средостения или заглоточное пространство. ПМ, как правило, является «доброкачественным» образованием, и прогноз, вызванный травмами челюстно-лицевой области, должен быть очень хорошим после соответствующего лечения.
В каждом отдельном случае эмфиземы лица клиницисты должны принимать во внимание все сопутствующие признаки, которые вызывают подозрение на распространение в полость средостения или заглоточное пространство. ПМ, как правило, является «доброкачественным» образованием, и прогноз, вызванный травмами челюстно-лицевой области, должен быть очень хорошим после соответствующего лечения.
Конфликт интересов Нет.
На публикацию было получено согласие пациента.
1. Minton G, Tu H K. Пневмомедиастинум, пневмоторакс и эмфизема шейки матки после переломов нижней челюсти. Oral Surg Oral Med Oral Pathol. 1984;57(05):490–493. [PubMed] [Google Scholar]
2. Demers G, Camp J L, Bennett D. Пневмомедиастинум, вызванный изолированной орально-лицевой травмой. Am J Emerg Med. 2011;29(07):841000–8.41E10. [PubMed] [Google Scholar]
3. Procacci P, Zanette G, Nocini PF. Тупые переломы верхней челюсти и прикус щеки: две редкие причины травматического пневмомедиастинума. Оральный челюстно-лицевой хирург. 2016;20(01):91–96. [PubMed] [Google Scholar]
Оральный челюстно-лицевой хирург. 2016;20(01):91–96. [PubMed] [Google Scholar]
4. Baumann M H, Sahn S A. Новый взгляд на знак Хаммана. Пневмоторакс или пневмомедиастинум? Грудь. 1992;102(04):1281–1282. [PubMed] [Google Scholar]
5. Синдром Бикли Дж. Хаммана. Br J Hosp Med (Лондон) 2016;77(03):191. [PubMed] [Google Scholar]
6. Касерес М., Али С. З., Брауд Р., Вейман Д., Гаррет Х. Е., мл. Спонтанный пневмомедиастинум: сравнительное исследование и обзор литературы. Энн Торак Серг. 2008;86(03):962–966. [PubMed] [Академия Google]
7. Бейван С. М., Годвин Дж. Д. Пневмомедиастинум: старые признаки и новые признаки. AJR Am J Рентгенол. 1996;166(05):1041–1048. [PubMed] [Google Scholar]
8. Йылмаз Ф., Чифтчи О., Озлем М., Комут Э., Алтунбилек Э. Подкожная эмфизема, пневмоорбита и пневмомедиастинум после травмы лица, вызванной мойкой автомобиля под высоким давлением. Ulus Travma Acil Cerrahi Derg. 2014;20(02):147–150. [PubMed] [Google Scholar]
9. Лоретан С., Сколоцци П. Пневмомедиастинум, вторичный по отношению к изолированному перелому дна орбиты. J Craniofac Surg. 2011;22(04):1502–1503. [PubMed] [Академия Google]
Лоретан С., Сколоцци П. Пневмомедиастинум, вторичный по отношению к изолированному перелому дна орбиты. J Craniofac Surg. 2011;22(04):1502–1503. [PubMed] [Академия Google]
10. Koullias GJ, Korkolis DP, Wang XJ, Hammond GL. Текущая оценка и лечение спонтанного пневмомедиастинума: опыт лечения 24 взрослых пациентов. Eur J Cardiothorac Surg. 2004;25(05):852–855. [PubMed] [Google Scholar]
11. Braverman I, Rosenmann E, Elidan J. Закрытая ринолалия как симптом пневмомедиастинума после тонзиллэктомии: клинический случай и обзор литературы. Отоларингол Head Neck Surg. 1997;116(04):551–553. [PubMed] [Google Scholar]
12. Браверман И., Вромен А., Шапира М.Ю., Фрейнд Х.Р. Гипоназальность, вызванная ретроназофарингеальным воздухом, как симптом пневмомедиастинума. Отоларингол Head Neck Surg. 1998;118(06):903–904. [PubMed] [Google Scholar]
13. Далстон Р.М., Уоррен Д.В., Далстон Э.Т. Выявление заложенности носа с помощью клинических оценок гипоназальности и назометрической оценки акустики речи. Am J Orthod Dentofacial Orthop. 1991;100(01):59–65. [PubMed] [Google Scholar]
Am J Orthod Dentofacial Orthop. 1991;100(01):59–65. [PubMed] [Google Scholar]
14. Clarke R, McMahon S D. Нарушения речи, стр. 993 [Google Scholar]
15. Gerazounis M, Athanassiadi K, Kalantzi N, Moustardas M. Спонтанный пневмомедиастинум: редкое доброкачественное образование. J Грудной сердечно-сосудистый хирург. 2003;126(03):774–776. [PubMed] [Академия Google]
16. Gunluoglu M Z, Cansever L, Demir A et al. Диагностика и лечение спонтанного пневмомедиастинума. Грудной сердечно-сосудистый хирург. 2009;57(04):229–231. [PubMed] [Google Scholar]
17. Вахид Б., Босанак А. Острая загрудинная боль и ринолалия у 18-летней женщины. последипломная мед. 2008;120(01):85–86. [PubMed] [Google Scholar]
18. Chen K W, Chiu W Y, Lo Y H. Боль в горле может быть ключом к ранней диагностике спонтанного пневмомедиастинума. Am J Emerg Med. 2015;33(02):3.05E7–3.05E10. [PubMed] [Академия Google]
19. Гувер Л.Р., Фебингер Д.Л., Трипп Х.Ф. Ринолалия: недооцененный признак пневмомедиастинума. Энн Торак Серг. 2000;69(02):615–616. [PubMed] [Google Scholar]
Энн Торак Серг. 2000;69(02):615–616. [PubMed] [Google Scholar]
20. Braverman I, Marom N, Greenberg E. Ринолалия как симптом пневмомедиастинума после радикальной диссекции шеи. Отоларингол Head Neck Surg. 2000;122(06):925–926. [PubMed] [Google Scholar]
21. Де Лука Г., Петтерути Ф., Танга М., Лучано А., Лерро А. Пневмомедиастинум и подкожная эмфизема необычные осложнения тупой травмы лица. Индийский Дж. Сург. 2011;73(05):380–381. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Chang Y Y, Yien H W, Hseu S S, Chan K H, Tsai S K. Подкожная эмфизема, связанная с пневмомедиастинумом после общей анестезии — закрытая ринолалия в качестве начального проявления в одном из двух случаев. Acta Anaesthesiol Тайвань. 2005;43(02):99–103. [PubMed] [Google Scholar]
23. Hilton J M, Tassone P, Hanif J, Blagnys B. Вывих переднего перелома зубовидного стержня при анкилозирующем спондилите как причина ринолалии clausa: тематическое исследование. Ж Ларынгол Отол. 2008;122(01):105–107. [PubMed] [Академия Google]
[PubMed] [Академия Google]
24. Браверман И., Авиор Г., Малацкий С. Пневмомедиастинум вследствие колото-резаного ранения шеи в виде ринолалии. J Otolaryngol Head Neck Surg. 2008;37(03):E87–E89. [PubMed] [Google Scholar]
25. Bitan M, Resnick IB, Or R et al. Ринолалия как симптом пневмомедиастинума, осложняющего облитерирующий бронхиолит после трансплантации стволовых клеток периферической крови. Am J Гематол. 2003;74(03):182–186. [PubMed] [Google Scholar]
26. Хонг Б., Хант П. Пневмомедиастинум, вторичный по отношению к лицевой травме. Am J Emerg Med. 2017;35(01):192000–1.92E7. [Google Scholar]
27. Ньюкомб А.Е., Кларк С.П. Спонтанный пневмомедиастинум: доброкачественная курьез или серьезная проблема? Грудь. 2005;128(05):3298–3302. [PubMed] [Google Scholar]
28. Bahos C T, Pupovac S S, Ata A, Fantauzzi J P, Fabian T. Спонтанный пневмомедиастинум: обширное обследование не требуется. J Am Coll Surg. 2014;219(04):713–717. [PubMed] [Google Scholar]
29. Макридес Х., Лоутон Л. Д. Не облажайтесь! Обширная подкожная эмфизема шеи, вызванная изолированными травмами лица: клинический случай и обзор литературы. J Emerg Med. 2017; 52 (03): e57–e59. [PubMed] [Google Scholar]
Макридес Х., Лоутон Л. Д. Не облажайтесь! Обширная подкожная эмфизема шеи, вызванная изолированными травмами лица: клинический случай и обзор литературы. J Emerg Med. 2017; 52 (03): e57–e59. [PubMed] [Google Scholar]
30. Henry CH, Hills EC. Травматическая эмфизема головы, шеи и средостения, связанная с травмой челюстно-лицевой области: история болезни и обзор. J Oral Maxillofac Surg. 1989;47(08):876–882. [PubMed] [Google Scholar]
31. Kramer N R, Fine MD, McRae RG, Millman RP. Необычное осложнение назального CPAP: подкожная эмфизема после травмы лица. Спать. 1997;20(10):895–897. [PubMed] [Google Scholar]
32. Чебель Н.А., Зиаде Д., Ачкути Р. Двусторонний пневмоторакс и пневмомедиастинум после лечения постоянным положительным давлением в дыхательных путях после ортогнатической операции. Br J Oral Maxillofac Surg. 2010;48(04):e14–e15. [PubMed] [Академия Google]
33. Гаспарини Дж. Р., Феррейра Л. С., Рангель В. Х. Подкожная эмфизема, вызванная дополнительной назофарингеальной канюлей для доставки кислорода. История болезни. Преподобный Брас Анестезиол. 2010;60(05):558–562. [PubMed] [Google Scholar]
История болезни. Преподобный Брас Анестезиол. 2010;60(05):558–562. [PubMed] [Google Scholar]
34. Сантос С.Э., Савадзаки Р., Асприно Л., де Мораес М., Фернандес Морейра Р.В. Редкий случай медиастинальной и цервикальной эмфиземы вторичного перелома угла нижней челюсти: клинический случай. J Oral Maxillofac Surg. 2011;69(10):2626–2630. [PubMed] [Google Scholar]
35. Lee C C, Chen T J, Wu Y H, Tsai K C, Yuan A. Спонтанная заглоточная эмфизема и пневмомедиастинум с признаками острой обструкции верхних дыхательных путей. Am J Emerg Med. 2005;23(03):402–404. [PubMed] [Академия Google]
36. Гауда Х.С., Местри К. Эмфизема средостения вследствие изолированной травмы лица: клинический случай. Медицинское право. 2008;48(02):178–180. [PubMed] [Google Scholar]
Отоларинголог и симптомы гиперринолалии | JAMA Отоларингология – Хирургия головы и шеи
Отоларинголог и симптомы гиперринолалии | JAMA Отоларингология – Хирургия головы и шеи | Сеть ДЖАМА [Перейти к навигации]Эта проблема
- Скачать PDF
- Полный текст
Поделиться
Твиттер Фейсбук Эл.
 адрес
LinkedIn
адрес
LinkedIn- Процитировать это
- Разрешения
Артикул
Июль 1959 г.
ЭСТИ Д. ФРЕЙД, доктор философии.
Принадлежности авторов
Нью-Йорк
Из логопедической клиники отделения уха, носа и горла Гарлемской глазной и ушной больницы.
Арка АМА Отоларингол. 1959;70(1):32-41. doi:10.1001/архотол.1959.00730040036006
Полный текст
Абстрактный
В своей частной, а также в своей клинической практике отоларингологу с относительной частотой приходится решать, какую терапию прописать в качестве средства для лечения расстройства, которое на непрофессиональном языке называется «гнусавый гнусавый звук».




 Запотевание зеркала указывает на утечку воздуха через нос, что характерно для открытой гнусавости. У пластинки Чермака есть кольца, которые показывают степень запотевания и позволяют оценить утечку воздуха через нос.
Запотевание зеркала указывает на утечку воздуха через нос, что характерно для открытой гнусавости. У пластинки Чермака есть кольца, которые показывают степень запотевания и позволяют оценить утечку воздуха через нос.
 адрес
LinkedIn
адрес
LinkedIn