Прекращение лактации. много букв исправленный, утрожестан при прекращении лактации
Пожаловаться
29 августа 2012 21:23
Отучаем малыша
Тем, кому впервые пришлось столкнуться с этой проблемой, и еще не решившим, как отлучить ребенка от груди, предлагаем возможные варианты. Ну, а мамам, определившимся с этой проблемой, можно смело читать следующую часть статьи.
Сейчас я сама переживаю эту проблему, поэтому все мои суждения и выводы строятся на реальных ощущениях, которые не приглушены временем, ведь, как правило, такие волнения быстро приходят в забвение, также как и многие другие досадные события.
Возраст — это первая задача, встающая перед мамой. В каком возрасте необходимо отучать малыша от груди? Считается, что чем младше ребенок, тем он легче переносит процесс отлучения. Но другие говорят, что чем дольше грудное вскармливание (ГВ), тем малыш будет здоровее. Опять же третьи считают, что длительное кормление может привести к торможению развития ребенка. Возможно, у каждого утверждения есть свои основания и каждое из них по-своему правдиво. Но я предлагаю подходить к этой проблеме с другой стороны. Ведь состояние кормящей матери является главным критерием. В любом случае, после рождения ребенка начинается совсем другая жизнь. И хотя малыш вплотную связан с мамой, нельзя принуждать женщину становиться «жертвой». Поэтому отнимать малыша от груди нужно тогда, когда в этом ощущается необходимость. Только эмоциональное и физическое состояние матери может быть 100% показателем. Помимо этого, если у матери есть уверенность и готовность в прекращении вскармливания грудью, то это по-своему положительно повлияет и на малыша. Моему сыночку исполнилось 1 год и 3 недели, когда я решила, что пора отнимать его от ГВ. Заранее я около 2-3х недель занималась этой проблемой, и время от времени повторяла сыну, что скоро молочка не станет, и он будет кушать сам. По всей видимости, когда у меня внутри что-то сказало мне «хватит», я, вернувшись с ребенком с вечерней прогулки, сказала: «Всё!».
Возможно, у каждого утверждения есть свои основания и каждое из них по-своему правдиво. Но я предлагаю подходить к этой проблеме с другой стороны. Ведь состояние кормящей матери является главным критерием. В любом случае, после рождения ребенка начинается совсем другая жизнь. И хотя малыш вплотную связан с мамой, нельзя принуждать женщину становиться «жертвой». Поэтому отнимать малыша от груди нужно тогда, когда в этом ощущается необходимость. Только эмоциональное и физическое состояние матери может быть 100% показателем. Помимо этого, если у матери есть уверенность и готовность в прекращении вскармливания грудью, то это по-своему положительно повлияет и на малыша. Моему сыночку исполнилось 1 год и 3 недели, когда я решила, что пора отнимать его от ГВ. Заранее я около 2-3х недель занималась этой проблемой, и время от времени повторяла сыну, что скоро молочка не станет, и он будет кушать сам. По всей видимости, когда у меня внутри что-то сказало мне «хватит», я, вернувшись с ребенком с вечерней прогулки, сказала: «Всё!».
Способы. Как объяснить малышу, что у мамы закончилось молочко? Именно это «пугает» больше всего, но в действительности эта проблема надуманная. Подсознательно каждой мамочке понятно, что прекратив ГВ, между ней и малышом ниточка ослабнет. Мне на вторые сутки захотелось махнуть на все рукой и продолжать кормить грудью. Я ощущала, будто отрываю кусочек своего сердца, но боль в железах заставляли сдерживаться, потому что я прекрасно понимала, что когда-нибудь придется все начинать сначала.
Могут быть такие варианты. Надеть закрытую одежду, чтобы ребенку было сложно добраться до груди, а при его попытках нужно объяснять, что здесь больше нет молочка, есть только в кружечке. Нужно кормить и поить его столько, сколько ему захочется и тогда, насытившись, ребенок прекратит попытки. Я воспользовалась именно этим способом.
Очень распространенный, когда ребенка оставляют на 2-3 дня у бабушки, чтобыгрудь, нужно сказать ему, что «сися теперь такая и молочка в ней больше нет». Такой способ использовала моя подруга, когда отлучала своего полуторагодовалого малыша.
Похожий вариант – это когда внушается понятие «сися – кака». Соски смазывают лимонным соком или любым продуктом с неприятным вкусом (чаще чем-то с горьким вкусом). После 2-3 усилий малыш больше не захочет прикладываться к груди. Только для смазывания нужно выбирать невредные для ребенка продукты. К примеру, для этого можно воспользоваться горчицей, она ведь не только горькая, но и острая. Можно воспользоваться специальными мазями, приобретенными в аптеке. Но это каждая мама должна решать индивидуально.
Постепенное отлучение. В последние годы психологи считают, что нужно растягивать процедуру отстранения от груди на 2-3 месяца. Для этого случая рекомендовано постепенное сокращение кормления, т.е. одно в утренние часы и постепенно уменьшать до одного раза в одну-две недели, и со временем свести их к нулю. А именно, убрать утреннее кормление, спустя пару недель следующее, и так дальше. Самым последним убирают ночные кормления. Этот метод считается более благоприятным для мам, так как молоко перегорает постепенно. Но этот метод не очень удачный при кормлении по требованию, он больше подойдет при кормлении по режиму.
Самым последним убирают ночные кормления. Этот метод считается более благоприятным для мам, так как молоко перегорает постепенно. Но этот метод не очень удачный при кормлении по требованию, он больше подойдет при кормлении по режиму.
Стадия отвыкания. В течение скольких дней малыш отвыкает? Примерно от 2-3 дней до нескольких недель. Но это не означает, что все это время ребенок будет проситься к груди. Просто ему необходимо время, чтобы забыть об этом процессе. Поэтому нужно постараться первый месяц, а можно и дольше, чтобы ребенок не видел вас топлесс, чтобы не возбуждать его память и желания. Когда он потянется к груди, нужно деликатно относиться к его действиям и давать ему попить или покушать. У разных детей по этому поводу истерики и слезы и истерики длятся разное время. К примеру, чтобы отучить старшую дочь я прибегла к помощи мамы. Ей пришлось провести две или три ночи без сна. А вот сына я отлучала сама, и он, находясь рядом со мной, пережил этот процесс легче, чем ожидалось.
Отлучение от ГВ позволяет дать ответ еще на одну проблему: когда ребенок перестает кушать ночью. Когда больше не потребуется сосать грудь. Какое-то время малыш еще будет просыпаться по ночам, и тогда давайте ему питье: чай, молоко или водичку. Первые три ночи я давала молоко, но, увидев, что он выпивает только 3-4 глотка, поняла, что он просыпается не от голода и решила заменить молоко чаем. Если ребенка ничего не беспокоит, он проспит всю ночь.

Прерывание лактации
Теперь разговор пойдет об ощущениях мамы. К сожалению, невозможно сообщить молочным железам, что молоко больше не потребуется. Малыша вы уже не кормите, а молоко все еще пребывает. В результате грудь сильно растягивается, и с каждым приливом молока становятся более неприятными и болезненными. В это время рекомендовано обязательное ношение бюстгальтера без косточек, но плотного из натуральной хлопковой ткани. Он должен сыграть роль корсета. Если такого бюстгальтера нет в гардеробе, можно воспользоваться любым, но тогда необходимо приготовиться, что он будет вызывать зуд и врезаться в тело, ведь растянутая кожа более чувствительная. Носят его до полного перегорания молока. Как вариант – перетягивание груди при помощи эластичного бинта или чем-либо еще. Но это более болезненный и неприятный способ.
Неприятности начнутся на второй день, когда молока прибывает очень много. Нужно выбирать самостоятельно, какой вариант больше нравится. Можете понемногу сцеживать молоко, это способствует смягчению «давления», можно пользоваться молокоотсосом и сцеживать, пока грудь не приобретет мягкость, но оставлять часть молока.
Если сцеживать по первому методу, то у каждой женщины момент прекращения лактации молока может начаться спустя 3-5 дней. Я отцеживала помаленьку на 2-ой и 3-ий дни, и у меня лактация прекратилась на 5 сутки. В эти дни нужно отказаться от жидкого и горячего питания: от супа, чая и т.п. Вернее, нужно сократить до минимума и устроить разгрузочные дни. Ограничиваться в жидкости лучше до полного прекращения лактации молока, до того момента, когда грудь приобретет размеры до кормления, приобретет мягкость и пропадут все уплотнения. После этого, потребуется еще на 1-2 месяца отказаться от того, что может поспособствовать возобновлению лактации. Особенно, если употреблять пиво, от которого приливы могут восстановиться.
Перегорание молока проходит в сопровождении определенных, не совсем приятных ощущений. Если в моменты приливов есть ощущение растягивания кожи, то это значит, что перегорание происходит в сопровождении обратного процесса – «вытягивания». Это не так болезненно, но тоже довольно неприятно. Такое ощущение, что изнутри высасывается содержимое желез, а иногда появляется ощущение покалывания. После прекращения приливов, «рассасывание» будет продолжаться еще 5-7 дней.
Психологическое состояние и боль могут привести к повышенной возбудимости и нервным срывам. Поэтому окружающие должны быть более терпеливыми к маме и позаботиться о ней. Мама может воспользоваться успокоительными травами или антидепрессантами.
Угнетение лактации
Существует масса рекомендаций по питанию и питью для улучшения лактации. А известно ли вам, что для подавления лактации также существует много различных средств? Можно воспользоваться специально изготовленными препаратами, приобретенными в аптеке, но лучше применять их в соответствии с назначением врача. Но можно воспользоваться народными средствами. Поговорим об обоих вариантах, так как данные знания в любое время могут быть кстати любой мамочке и заботливому мужу тоже.
Но можно воспользоваться народными средствами. Поговорим об обоих вариантах, так как данные знания в любое время могут быть кстати любой мамочке и заботливому мужу тоже.
Химические (медицинские) препараты. Существует множество разнообразных препаратов, назначаемых специалистами для прекращения лактации во всевозможных обстоятельствах. У этих препаратов гормональный состав, воздействующий на деятельность мозга, точнее, на переднюю долю гипофиза и заставляют его приостанавливаться и функционировать в заторможенном состоянии. В зависимости от препарата курс может длиться от 1 до 14 дней. К таким препаратам относятся каберголин, утрожестан, примолюта-нор, дюфастон, оргаметрил, ацетомепрегенол, туринал, норколут, микрофоллин, достинекс, парлодел, бромокриптин. В их основе разные гормоны и в разной концентрации, именно по этим причинам можно объяснить различные интервал времени их приема. Выпускают эти препараты в виде растворов для инъекций и таблетированном виде.
Как известно у всех гормональных препаратов есть побочные эффекты и вредные последствия для организма женщины, поэтому применять их можно только по рекомендации и строгим наблюдением врача. Некоторые препараты имеют противопоказания: заболевания и отклонения в деятельности детородных органов женщины, тромбофлебит, сахарный диабет, заболевания почек и печени, варикоз, повышенное давление.
Некоторые препараты имеют противопоказания: заболевания и отклонения в деятельности детородных органов женщины, тромбофлебит, сахарный диабет, заболевания почек и печени, варикоз, повышенное давление.
Обратите внимание на длительные болевые ощущения в зоне молочных желез и не исчезающие уплотнения, которые в период прекращения вскармливания грудью могут быть признаками мастита. При наличии каких-либо сомнений или подозрений, необходимо незамедлительно обратиться к лечащему гинекологу. Именно в подобных случаях чаще всего рекомендуется применение перечисленных выше препаратов для прекращения лактации.
Народные средства. А теперь разговор пойдет о средствах, применяемых в период прекращения лактации. До создания специальных таблеток, способствующих подавлению лактации, при ограничении в жидкости добавляли прием мочегонных препаратов. Не надо пить химикаты и таблетки, можно воспользоваться травами, обладающими этим эффектом.
При прекращении лактации необходимо избавляться от излишков жидкости. Это способствует «перегоранию» или «рассасыванию» молока. Начинать принимать мочегонные травы следует в первый же день, и продолжать 5-7 дней, а далее по мере надобности. Я начинала с приема настоя травы с мочегонным эффектом на 4 сутки, так как до того не знала о том что нужно принимать. И тогда через 2-3 часа приливы прекратились, а через 5-7 часов ощущения от приливов заменились ощущениями «перегорания» молока. Грудь приобрела мягкость, а болезненные ощущения и уплотнения стали слабее.
Это способствует «перегоранию» или «рассасыванию» молока. Начинать принимать мочегонные травы следует в первый же день, и продолжать 5-7 дней, а далее по мере надобности. Я начинала с приема настоя травы с мочегонным эффектом на 4 сутки, так как до того не знала о том что нужно принимать. И тогда через 2-3 часа приливы прекратились, а через 5-7 часов ощущения от приливов заменились ощущениями «перегорания» молока. Грудь приобрела мягкость, а болезненные ощущения и уплотнения стали слабее.
Травы, обладающие потогонным и мочегонным свойствами: девясил, петрушка огородная, марена красильная, хвощ зимующий, бобы русские, базилик, брусника, медвежьи ушки (толокнянка). Найти такие травы нетрудно, их продают в каждой аптеке.
Но следует заметить, что существуют травы, которые способствуют именнопрекращению лактации. Чаще всего для этих целей используется шалфей лекарственный, а прекращение лактации является одним из его целебных свойств. Для этого готовят чай и пьют его несколько дней. По утверждению знахарей довольно 2-3 дня для полного прекращения этого процесса. Помимо этого, он оказывает целебное действие на здоровье женщины, помогает в излечении бесплодия и укреплении организма. Также можно воспользоваться лапчаткой белой, жасмином, белладонной обыкновенной.
По утверждению знахарей довольно 2-3 дня для полного прекращения этого процесса. Помимо этого, он оказывает целебное действие на здоровье женщины, помогает в излечении бесплодия и укреплении организма. Также можно воспользоваться лапчаткой белой, жасмином, белладонной обыкновенной.
Мне оказалось достаточным воспользоваться только мочегонной травой, однако после прекращения кормления все же может возобновиться выработка молока еще на протяжении 6 месяцев, то в таком случае можно при желании воспользоваться травами для торможения лактации. Если по истечении 6 месяцев после последнего кормления грудью вы обнаружили молоко в железах, обязательно посетите врача, так как это явление может оказаться симптомом какого-либо заболевания. он не виделся с мамой. Этот метод хорош для мамы, но, морально более трудный для ребенка. Ведь ему придется не только отвыкнуть от ГВ, но еще и не видеться с мамой, а это удвоенный стресс.
С ребенком постарше можно договориться. Приблизительно с 1 года и 4 месяцев (не стоит забывать, что дети разные, поэтому нужно судить по своему ребенку, его уровню восприятия и развития). К примеру, купите лейкопластырь телесного цвета и заклейте соски, чтобы ореола тоже была закрыта. Когда ребенку захочется пососать грудь, нужно сказать ему, что «сися теперь такая и молочка в ней больше нет». Такой способ использовала моя подруга, когда отлучала своего полуторагодовалого малыша. Ребенок сильно удивился, но больше не просил грудь. В первую ночь он поплакал во сне, но затем успокоился, и больше не пришлось поднимать этот вопрос.
К примеру, купите лейкопластырь телесного цвета и заклейте соски, чтобы ореола тоже была закрыта. Когда ребенку захочется пососать грудь, нужно сказать ему, что «сися теперь такая и молочка в ней больше нет». Такой способ использовала моя подруга, когда отлучала своего полуторагодовалого малыша. Ребенок сильно удивился, но больше не просил грудь. В первую ночь он поплакал во сне, но затем успокоился, и больше не пришлось поднимать этот вопрос.
Похожий вариант – это когда внушается понятие «сися – кака». Соски смазывают лимонным соком или любым продуктом с неприятным вкусом (чаще чем-то с горьким вкусом). После 2-3 усилий малыш больше не захочет прикладываться к груди. Только для смазывания нужно выбирать невредные для ребенка продукты. К примеру, для этого можно воспользоваться горчицей, она ведь не только горькая, но и острая. Можно воспользоваться специальными мазями, приобретенными в аптеке. Но это каждая мама должна решать индивидуально.
Постепенное отлучение. В последние годы психологи считают, что нужно растягивать процедуру отстранения от груди на 2-3 месяца. Для этого случая рекомендовано постепенное сокращение кормления, т.е. одно в утренние часы и постепенно уменьшать до одного раза в одну-две недели, и со временем свести их к нулю. А именно, убрать утреннее кормление, спустя пару недель следующее, и так дальше. Самым последним убирают ночные кормления. Этот метод считается более благоприятным для мам, так как молоко перегорает постепенно. Но этот метод не очень удачный при кормлении по требованию, он больше подойдет при кормлении по режиму.
В последние годы психологи считают, что нужно растягивать процедуру отстранения от груди на 2-3 месяца. Для этого случая рекомендовано постепенное сокращение кормления, т.е. одно в утренние часы и постепенно уменьшать до одного раза в одну-две недели, и со временем свести их к нулю. А именно, убрать утреннее кормление, спустя пару недель следующее, и так дальше. Самым последним убирают ночные кормления. Этот метод считается более благоприятным для мам, так как молоко перегорает постепенно. Но этот метод не очень удачный при кормлении по требованию, он больше подойдет при кормлении по режиму.
Стадия отвыкания. В течение скольких дней малыш отвыкает? Примерно от 2-3 дней до нескольких недель. Но это не означает, что все это время ребенок будет проситься к груди. Просто ему необходимо время, чтобы забыть об этом процессе. Поэтому нужно постараться первый месяц, а можно и дольше, чтобы ребенок не видел вас топлесс, чтобы не возбуждать его память и желания. Когда он потянется к груди, нужно деликатно относиться к его действиям и давать ему попить или покушать. У разных детей по этому поводу истерики и слезы и истерики длятся разное время. К примеру, чтобы отучить старшую дочь я прибегла к помощи мамы. Ей пришлось провести две или три ночи без сна. А вот сына я отлучала сама, и он, находясь рядом со мной, пережил этот процесс легче, чем ожидалось. Мы поплакали только в первый вечер перед сном, но уже через 20 минут я смогла его отвлечь и он заснул. Отвлечь можно чем-нибудь, к чему ребенка проявится интерес. Мне удалось сделать это при помощи мелодии Музыки ветра, всем знакомой вещи.
У разных детей по этому поводу истерики и слезы и истерики длятся разное время. К примеру, чтобы отучить старшую дочь я прибегла к помощи мамы. Ей пришлось провести две или три ночи без сна. А вот сына я отлучала сама, и он, находясь рядом со мной, пережил этот процесс легче, чем ожидалось. Мы поплакали только в первый вечер перед сном, но уже через 20 минут я смогла его отвлечь и он заснул. Отвлечь можно чем-нибудь, к чему ребенка проявится интерес. Мне удалось сделать это при помощи мелодии Музыки ветра, всем знакомой вещи.
Отлучение от ГВ позволяет дать ответ еще на одну проблему: когда ребенок перестает кушать ночью. Когда больше не потребуется сосать грудь. Какое-то время малыш еще будет просыпаться по ночам, и тогда давайте ему питье: чай, молоко или водичку. Первые три ночи я давала молоко, но, увидев, что он выпивает только 3-4 глотка, поняла, что он просыпается не от голода и решила заменить молоко чаем. Если ребенка ничего не беспокоит, он проспит всю ночь.
Лучше всего поить ребенка из кружки, а не из бутылочки. Это нужно делать для того, чтобы ребенок отвыкал от врожденного рефлекса сосания. Если пользоваться бутылочкой, то спустя определенный промежуток времени придется избавляться от привязанности к бутылочке. А отлучив от груди, вам придется продолжать вставать ночью, чтобы покормить ребенка, но теперь уже из соски.
Это нужно делать для того, чтобы ребенок отвыкал от врожденного рефлекса сосания. Если пользоваться бутылочкой, то спустя определенный промежуток времени придется избавляться от привязанности к бутылочке. А отлучив от груди, вам придется продолжать вставать ночью, чтобы покормить ребенка, но теперь уже из соски.
Прерывание лактации
Теперь разговор пойдет об ощущениях мамы. К сожалению, невозможно сообщить молочным железам, что молоко больше не потребуется. Малыша вы уже не кормите, а молоко все еще пребывает. В результате грудь сильно растягивается, и с каждым приливом молока становятся более неприятными и болезненными. В это время рекомендовано обязательное ношение бюстгальтера без косточек, но плотного из натуральной хлопковой ткани. Он должен сыграть роль корсета. Если такого бюстгальтера нет в гардеробе, можно воспользоваться любым, но тогда необходимо приготовиться, что он будет вызывать зуд и врезаться в тело, ведь растянутая кожа более чувствительная. Носят его до полного перегорания молока. Как вариант – перетягивание груди при помощи эластичного бинта или чем-либо еще. Но это более болезненный и неприятный способ.
Носят его до полного перегорания молока. Как вариант – перетягивание груди при помощи эластичного бинта или чем-либо еще. Но это более болезненный и неприятный способ.
Неприятности начнутся на второй день, когда молока прибывает очень много. Нужно выбирать самостоятельно, какой вариант больше нравится. Можете понемногу сцеживать молоко, это способствует смягчению «давления», можно пользоваться молокоотсосом и сцеживать, пока грудь не приобретет мягкость, но оставлять часть молока. При использовании первого варианта молоко перегорает быстрее, но несколько дней придется ощущать массу неприятностей. При втором варианте не будет болезненных ощущений, но тогда затягивается процесс перегорания. В какой-то степени это то же самое, что и постепенное отлучение ребенка от груди.
Если сцеживать по первому методу, то у каждой женщины момент прекращения лактации молока может начаться спустя 3-5 дней. Я отцеживала помаленьку на 2-ой и 3-ий дни, и у меня лактация прекратилась на 5 сутки. В эти дни нужно отказаться от жидкого и горячего питания: от супа, чая и т.п. Вернее, нужно сократить до минимума и устроить разгрузочные дни. Ограничиваться в жидкости лучше до полного прекращения лактации молока, до того момента, когда грудь приобретет размеры до кормления, приобретет мягкость и пропадут все уплотнения. После этого, потребуется еще на 1-2 месяца отказаться от того, что может поспособствовать возобновлению лактации. Особенно, если употреблять пиво, от которого приливы могут восстановиться. Либо не злоупотреблять такими продуктами, кушать в небольших количествах и следить за реакцией организма на них.
В эти дни нужно отказаться от жидкого и горячего питания: от супа, чая и т.п. Вернее, нужно сократить до минимума и устроить разгрузочные дни. Ограничиваться в жидкости лучше до полного прекращения лактации молока, до того момента, когда грудь приобретет размеры до кормления, приобретет мягкость и пропадут все уплотнения. После этого, потребуется еще на 1-2 месяца отказаться от того, что может поспособствовать возобновлению лактации. Особенно, если употреблять пиво, от которого приливы могут восстановиться. Либо не злоупотреблять такими продуктами, кушать в небольших количествах и следить за реакцией организма на них.
Перегорание молока проходит в сопровождении определенных, не совсем приятных ощущений. Если в моменты приливов есть ощущение растягивания кожи, то это значит, что перегорание происходит в сопровождении обратного процесса – «вытягивания». Это не так болезненно, но тоже довольно неприятно. Такое ощущение, что изнутри высасывается содержимое желез, а иногда появляется ощущение покалывания. После прекращения приливов, «рассасывание» будет продолжаться еще 5-7 дней.
После прекращения приливов, «рассасывание» будет продолжаться еще 5-7 дней.
Психологическое состояние и боль могут привести к повышенной возбудимости и нервным срывам. Поэтому окружающие должны быть более терпеливыми к маме и позаботиться о ней. Мама может воспользоваться успокоительными травами или антидепрессантами.
Угнетение лактации
Существует масса рекомендаций по питанию и питью для улучшения лактации. А известно ли вам, что для подавления лактации также существует много различных средств? Можно воспользоваться специально изготовленными препаратами, приобретенными в аптеке, но лучше применять их в соответствии с назначением врача. Но можно воспользоваться народными средствами. Поговорим об обоих вариантах, так как данные знания в любое время могут быть кстати любой мамочке и заботливому мужу тоже.
Химические (медицинские) препараты. Существует множество разнообразных препаратов, назначаемых специалистами для прекращения лактации во всевозможных обстоятельствах. У этих препаратов гормональный состав, воздействующий на деятельность мозга, точнее, на переднюю долю гипофиза и заставляют его приостанавливаться и функционировать в заторможенном состоянии. В зависимости от препарата курс может длиться от 1 до 14 дней. К таким препаратам относятся каберголин, утрожестан, примолюта-нор, дюфастон, оргаметрил, ацетомепрегенол, туринал, норколут, микрофоллин, достинекс, парлодел, бромокриптин. В их основе разные гормоны и в разной концентрации, именно по этим причинам можно объяснить различные интервал времени их приема. Выпускают эти препараты в виде растворов для инъекций и таблетированном виде.
У этих препаратов гормональный состав, воздействующий на деятельность мозга, точнее, на переднюю долю гипофиза и заставляют его приостанавливаться и функционировать в заторможенном состоянии. В зависимости от препарата курс может длиться от 1 до 14 дней. К таким препаратам относятся каберголин, утрожестан, примолюта-нор, дюфастон, оргаметрил, ацетомепрегенол, туринал, норколут, микрофоллин, достинекс, парлодел, бромокриптин. В их основе разные гормоны и в разной концентрации, именно по этим причинам можно объяснить различные интервал времени их приема. Выпускают эти препараты в виде растворов для инъекций и таблетированном виде.
Как известно у всех гормональных препаратов есть побочные эффекты и вредные последствия для организма женщины, поэтому применять их можно только по рекомендации и строгим наблюдением врача. Некоторые препараты имеют противопоказания: заболевания и отклонения в деятельности детородных органов женщины, тромбофлебит, сахарный диабет, заболевания почек и печени, варикоз, повышенное давление.
Обратите внимание на длительные болевые ощущения в зоне молочных желез и не исчезающие уплотнения, которые в период прекращения вскармливания грудью могут быть признаками мастита. При наличии каких-либо сомнений или подозрений, необходимо незамедлительно обратиться к лечащему гинекологу. Именно в подобных случаях чаще всего рекомендуется применение перечисленных выше препаратов для прекращения лактации.
Народные средства. А теперь разговор пойдет о средствах, применяемых в период прекращения лактации. До создания специальных таблеток, способствующих подавлению лактации, при ограничении в жидкости добавляли прием мочегонных препаратов. Не надо пить химикаты и таблетки, можно воспользоваться травами, обладающими этим эффектом.
При прекращении лактации необходимо избавляться от излишков жидкости. Это способствует «перегоранию» или «рассасыванию» молока. Начинать принимать мочегонные травы следует в первый же день, и продолжать 5-7 дней, а далее по мере надобности. Я начинала с приема настоя травы с мочегонным эффектом на 4 сутки, так как до того не знала о том что нужно принимать. И тогда через 2-3 часа приливы прекратились, а через 5-7 часов ощущения от приливов заменились ощущениями «перегорания» молока. Грудь приобрела мягкость, а болезненные ощущения и уплотнения стали слабее.
И тогда через 2-3 часа приливы прекратились, а через 5-7 часов ощущения от приливов заменились ощущениями «перегорания» молока. Грудь приобрела мягкость, а болезненные ощущения и уплотнения стали слабее.
Травы, обладающие потогонным и мочегонным свойствами: девясил, петрушка огородная, марена красильная, хвощ зимующий, бобы русские, базилик, брусника, медвежьи ушки (толокнянка). Найти такие травы нетрудно, их продают в каждой аптеке.
Но следует заметить, что существуют травы, которые способствуют именнопрекращению лактации. Чаще всего для этих целей используется шалфей лекарственный, а прекращение лактации является одним из его целебных свойств. Для этого готовят чай и пьют его несколько дней. По утверждению знахарей довольно 2-3 дня для полного прекращения этого процесса. Помимо этого, он оказывает целебное действие на здоровье женщины, помогает в излечении бесплодия и укреплении организма. Также можно воспользоваться лапчаткой белой, жасмином, белладонной обыкновенной.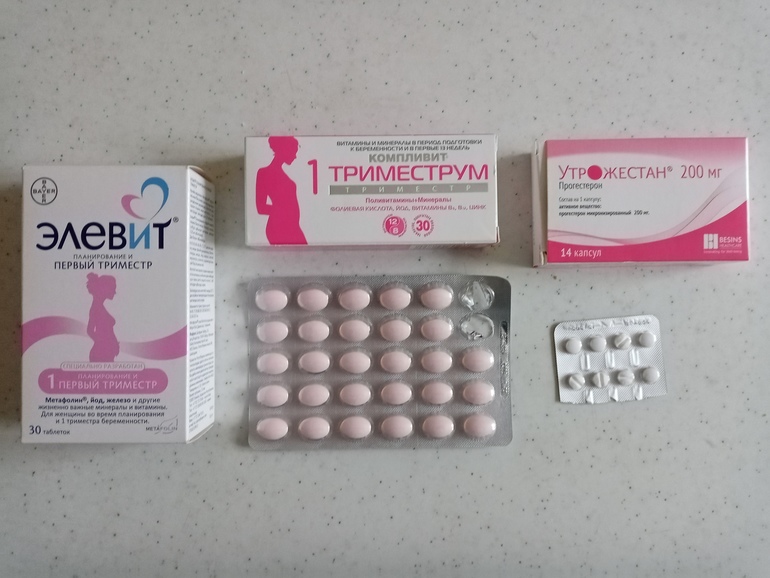
Мне оказалось достаточным воспользоваться только мочегонной травой, однако после прекращения кормления все же может возобновиться выработка молока еще на протяжении 6 месяцев, то в таком случае можно при желании воспользоваться травами для торможения лактации. Если по истечении 6 месяцев после последнего кормления грудью вы обнаружили молоко в железах, обязательно посетите врача, так как это явление может оказаться симптомом какого-либо заболевания.
Рубрика Сцеживание и хранение грудного молока
588056Предыдущая статья
Мезотерапия для волос
Следующая статья
Отлучение от груди…
Другие статьи на эту тему
- Прекращение лактации
- Парлодел
- Микрофоллин
- Оргаметрил
- Лактация
Актуальные посты
грудничок после купания плачет
очень смущает размер
Узнавай и участвуй
Клубы на Бэби.ру — это кладезь полезной информации
Новые технологии в сфере образованияКак помочь ребенку с выбором профессии?Безопасный интернет для ребенкаБуллинг в школе: как защитить ребенка?Инфекционист о прививкахГинеколог о КОКах и не толькоИгра: соберите аптечку для ребенкаПервая помощь при ОРВИКак не провести осень на больничном?Первая аптечка для малышаГалерея пятен вашего малыша
Утрожестан при беремености, как принимать, показания к применению
Содержание
- Что за препарат
- Состав и форма выпуска
- Сочетание с другими лекарствами
- Диагностика беременной перед назначением
- Показания
- Побочные эффекты
- Выделения после Утрожестана
- Противопоказания
- Особенности прекращения применения лекарства
Дефицит прогестерона во время беременности может привести к тяжелым последствиям или стать причиной прерывания гестации. Для восполнения гормона и пролонгирования беременности врачи назначают вагинальные капсулы «Утрожестан».
Для восполнения гормона и пролонгирования беременности врачи назначают вагинальные капсулы «Утрожестан».
Содержание
Что за препарат
Лекарственное средство применяется как в период вынашивания малыша, так и на этапе планирования.
Причинами прогестероновой недостаточности являются:
- гинекологические заболевания;
- неправильный образ жизни беременной;
- недостаточность желтого тела;
- низкая плацентация.
Утрожестан – аналог естественного прогестерона, обладающий гестагенным действием и секретирующим гормоны надпочечников ФСГ и ЛГ.
Способствует поддержанию нормального развития плода, закреплению его в полости матки, а по окончанию беременности – лактации.
После введения препарат полностью всасывается и поступает в неизменном количестве и виде в кровоток.
Восполнение прогестерона происходит на протяжении нескольких недель, поэтому Утрожестан следует принимать ежедневно.
Капсулы подходят для вагинального и перорального применения. И в том и другом случае биодоступность препарата одинаковая, а терапевтический эффект разный.
И в том и другом случае биодоступность препарата одинаковая, а терапевтический эффект разный.
Состав и форма выпуска
Состав медикамента представлен микронизируемым прогестероном, выделенным синтетическим путем из ямса.
Прогестерон заключен в желатиновую капсулу, позволяющую проявлять фармацевтическое действие после введения (местно). Оболочка состоит из лецитина, глицерина и арахисового масла.
В 1 капсуле концентрация основного вещества составляет 100 и 200 мг N 30 и 14 соответственно.
Внешне упаковки Утрожестана различаются — фиолетовый цвет упаковки препарата присущ 200 мг прогестерона, оранжевый – 100 мг.
Капсулы Утрожестана можно вводить вагинально и принимать перорально, путь введения определяется врачом и индивидуальными показаниями к применению.
Сочетание с другими лекарствами
Прием прогестерона при его недостатке в гестационном периоде можно сочетать с рядом лекарственных средств, которые не оказывают друг на друга какого-либо эффекта.
К таковым можно отнести:
- Магнийсодержащие средства. Это и таблетированная форма, в сочетании с витамином В6 и раствор для внутривенных инъекций.
- Альфа-токоферол и ретинол. Являются дополнением в лечении «угрозы прерывания беременности», но не оказывают какого-либо влияния на Утрожестан.
- Антибактериальные препараты тетрациклиновой и ампицилиновой группы не влияют на скорость всасывание медикамента, однако некоторые беременные отметили развитие дисбактериоза, что привело к нарушению всасывания прогестерона.
Нежелательно сочетать Утрожестан с другими гормональными препаратами, особенно без назначения врача.
Усиление метаболизма прогестерона отмечается при дополнении лечения противоэпилептическими средствами, барбитуратами и ферментами печени.
Вагинальное введение капсул не предполагает введение иных фармацевтических медикаментов.
Диагностика беременной перед назначением
Прежде чем восполнять дефицит прогестерона, необходимо провести ряд диагностических манипуляций для подтверждения диагноза.
Основной способ – лабораторное исследование венозной крови на установление концентрации гормона.
Анализ является обязательным в сроке до 12 недели гестации. Может быть проведен ранее, если имеются веские основания. Например, тянущие боли, сомнительные выделения и тому подобное.
Основная причина назначения медикамента – сохранение беременности.
Выявить нарушения гестации можно с помощью ультразвукового исследования, которое также является основанием лечения прогестероном.
Показания
Прием лекарственного средства зависит от срока гестации. Порой женщины получают лечение до зачатия, а после продолжают терапию до окончания первого триместра. Показания к применению различны.
В I триместре
Основанием приема в 1 триместре является угроза самопроизвольного выкидыша, вызванная:
- недостаточностью плацентации или желтого тела;
- привычное невынашивание;
- снижение концентрации прогестерона;
- тянущие боли в нижней части живота;
- появление отеков;
- изменение цвета влагалищных выделений;
- имеющиеся аборты в анамнезе беременной;
- маточный гипертонус;
- неблагоприятное состояние здоровья самой будущей мамы (хронические заболевания).

В первом триместре капсулы применяются только вагинальным путем, так как на ранних сроках возможно проявление токсикоза и иных диспепсических симптомов. Вагинальное введение обеспечивает поступление прогестерона в кровь через полтора часа с момента введения. Дозировка устанавливается врачом. Самолечение без диагностики – неприемлемо.
На протяжении остального срока беременности
Со 2 триместра гестации терапия Утрожестаном осуществляется редко – на то нужны явные основания.
С 20 по 30 неделю гестации показаниями к применению служат:
- недостаточная выработка гормона плацентой;
- оплодотворение, наступившее при помощи вспомогательных технологий;
- операции на маточном перешейке до наступления беременности.
В 30 недель и до окончания гестации Утрожестан назначается крайне редко. Чаще всего он заменен на иные лекарственные средства.
Некоторые специалисты могут его назначить в случае индивидуальной непереносимости других ЛС, с целью размягчить шейку матки.
Самоназначение категорически запрещено. Не следует забывать, что медикамент относится к гормональным лекарственным веществам.
На этапе планирования
- восстановление гормонального баланса;
- для устранения дефицита гестагена;
- при дизовуляции и ановуляции;
- для лечения бесплодия.
Побочные эффекты
Прием Утрожестана сопряжен с возможными побочными действиями.
К таковым можно отнести:
- местная гиперемия;
- увеличение влагалищных выделений;
- реже отмечается изменение стула, но только в случае перорального приема;
- головокружение;
- высыпания на коже;
- зуд или жжение в области гениталий;
- рвота при приеме капсул внутрь.
Лекарственный препарат может стать причиной образования тромбозов и тромбофлебитов на заключительном этапе гестации.
Не исключен и риск врожденных патологий плода.
У женщин, получавших гормональную терапию, возможно рождение малыша с аномалией задней стенки МИК.
Чаще всего увеличенный риск связан с бесконтрольным лечением гормональными средствами.
Не следует забывать, что гормонотерапия может стать причиной многих вторичных заболеваний, поэтому назначать ее должен только врач, опираясь на основания к применению препаратов.
Прогестеронотерапия препятствует наступлению преждевременных родов, но не используется для увеличения или стимуляции лактации.
Выделения после Утрожестана
Вагинальные капсулы изменяют характер влагалищных выделений. При гормонотерапии это является нормой.
Слизистые выделения увеличиваются ввиду повышенной секреции прогестерона.
Кроме того в составе препарата имеется арахисовое масло и глицерин, который увеличивают выработку влагалищного секрета и разжижают его.
Вагинальное введение Утрожестана подразумевает повышенную секрецию слизи. Желатиновая оболочка капсулы растворяется и часть ее вытекает наружу, поэтом при применении любых вагинальных средств следует носить ежедневную прокладку.
Изменяется и цвет выделений. Прозрачный оттенок меняется на желтоватый или бежевый цвет. Консистенция может оставаться прежней, а может стать более густой.
Патологическим явлением считается чересчур водянистые выделения, и зеленоватые или коричневатые со специфическим запахом.
В более поздние сроки к характеру выделений следует относиться с повышенной осторожностью.
Противопоказания
Применение Утрожестана (пероральное или интравагинальное) следует ограничить при следующих состояниях:
- астма;
- мастопатия;
- лактационный период;
- синдром мигрени;
- сбой в работе почечной системы.
С повышенной осторожностью лечение получают беременные с диабетом 1 типа или гестационной формы «сладкой» болезни.
Абсолютными противопоказаниями являются:
- заболевания вен с воспалительным характером;
- вегето-сосудистая дистония;
- склонность к образованию тромбофлебита и тромбоэмболии;
- системные заболевания крови;
- порфирия;
- не выявленный источник кровотечения;
- начавшийся аборт, не связанный с прогестероновой недостаточностью.

Причиной прерывания беременности может стать физиологическая аномалия плода, инфекции и воспалительные процессы детородных органов.
В таком случае терапия прогестероном не привет к желаемому результату, а лишь усугубит патологический процесс.
Особенности прекращения применения лекарства
Схема лечения определяется гинекологом. Дозировка зависит от тяжести процесса и индивидуальной особенности организма. Чаще всего капсулы применяют ежедневно дважды в сутки.
Резкое прекращение приема препарата – недопустимо.
Отменяют лекарство постепенно: снижая концентрацию еженедельно. 400 мг, затем по 300 мг в сутки, после по 200 мг в день на протяжении недели, и в заключении 100 мг.
Понижение концентрации занимает 4 недели. При появлении неприятных симптомов или тянущих болей – дозировка возвращается к первоначальной.
Резкая отмена Утрожестана ведет за собой гормональный дисбаланс и увеличивает риск самопроизвольного выкидыша.
MedWeb — Как прекратить лактацию?
- Статьи
- ›
- физиология
- ›
- развитие человека
- ›
- послеродовой период
- ›
- лактация
- ›
- Как прекратить лактацию?
Подготовлено:
MedWeb
Как прекратить лактацию?
Как прекратить лактацию?
Как прекратить лактацию?
Как безболезненно и без вреда для здоровья прекратить лактацию, если уже нет необходимости в грудном вскармливании? Существует несколько способов.
лактация, новорожденные (0-1 месяц), грудное вскармливание
Решение о завершении грудного вскармливания принято, малыш уже не просит мамино молоко, и теперь пора заняться прекращением лактации. Ведь молоко продолжает прибывать даже в то время, когда оно уже не нужно. Как быть?
1. Носить плотный бюстгальтер
Период завершения лактации не самый простой, ведь ощущения, связанные с переполнением молочных желез, некомфортные: от неприятных до болезненных. Чтобы минимизировать растяжение груди, возникающее с каждым приливом молока, рекомендуется постоянно носить плотный нерастягивающийся бюстгальтер из натуральной ткани.
2. Сократить количество выпиваемой жидкости
Во время прекращения лактации важно сократить количество выпиваемой жидкости. Если в период кормления нужно было ежедневно употреблять не менее 2 л теплого питья, сейчас его должно быть гораздо меньше. И предпочтение лучше отдавать холодным напиткам.
3. Не бинтовать грудь
Важно не идти по ложному пути и не бинтовать грудь. Это может привести к ухудшению здоровья женщины: тяжелой форме молочной лихорадки, когда температура тела повышается до 40–41 градуса Цельсия по причине обратного всасывания молока из молочной железы в сосудистое русло; гнойному лактационному маститу или патологическому мастоптозу, когда молочные железы свисают эстетически неприемлемо.
4. Сцеживать молоко
Переполненная молоком грудь болит, и уменьшить неприятные ощущения можно путем сцеживания. Кто-то предпочитает сцедить немного молока, уменьшив боль, другие – за полное сцеживание до «мягкой» груди. В первом случае период прибывания молока будет менее продолжительным, но более болезненным, во втором – процесс затянется, но не будет вызывать дискомфорта.
5. Использовать медицинские препараты
Применять их необходимо лишь после согласования с врачом, который подберет подходящее средство. Наиболее популярные из них: бромокриптин, парлодел, достинекс, микрофоллин, норколут, туринал, ацетомепрегенол, оргаметрил, дюфастон, примолютанор, утрожестан, каберголин.
Наиболее популярные из них: бромокриптин, парлодел, достинекс, микрофоллин, норколут, туринал, ацетомепрегенол, оргаметрил, дюфастон, примолютанор, утрожестан, каберголин.
Самостоятельное применение любого средства чревато негативными последствиями, так как препараты для подавления лактации отличаются гормональным составом, который влияет на работу мозга, в частности, вызывает его заторможенное состояние. Также фармпрепараты имеют большое количество противопоказаний, в числе которых: ряд заболеваний и отклонения в работе женской половой системы, болезни почек и печени, сахарный диабет, гипертония, варикозное расширение вен и тромбофлебит.
6. Применять народные средства
В период завершения лактации можно прибегнуть к помощи народной медицины и пить настой и отвары трав, обладающих мочегонным эффектом. Это позволит организму избавляться от излишков жидкости, тем самым снижая количество вырабатываемого молока. Средняя продолжительность курса – 5–7 дней. Приливы молока станут происходить все реже, а ощущения болезненного переполнения груди приобретут признаки «перегорания» молока.
Приливы молока станут происходить все реже, а ощущения болезненного переполнения груди приобретут признаки «перегорания» молока.
Перечень трав, обладающих мочегонным свойством, велик: шалфей лекарственный, петрушка огородная, девясил, брусника, хвощ зимующий, медвежьи ушки (толокнянка), базилик, бобы русские, марена красильная, лапчатка белая, жасмин, белладонна обыкновенная.
Незначительные выделения жидкости из сосков при надавливании,
напоминающие молозиво, могут продолжаться еще в течение нескольких
лет после прекращения лактации. Это не должно пугать, но
необходимо проконсультироваться с врачом-маммологом.
Правильное прекращение лактации – залог здоровья груди
Прекращение лактации является для женщины важным моментом. Ведь этот период знаменует собой завершение длительного процесса, включающего в себя зачатие, беременность, становление лактации и кормление грудью. И чем корректнее будет завершена лактация, тем здоровее будет состояние молочной железы.
И чем корректнее будет завершена лактация, тем здоровее будет состояние молочной железы.
Эксперт: Татьяна Иванова, врач-гинеколог
Автор: Елена Нерсесян-Брыткова
В материале использованы фотографии, принадлежащие shutterstock.com
Прогестерон — База данных о лекарствах и лактации (LactMed)
Краткое описание применения в период лактации
Из-за низкого зарегистрированного уровня прогестерона в грудном молоке, даже при приеме продуктов с высокими дозами, количества прогестерона, проглатываемого младенцем, малы и не ожидаются. вызвать какие-либо побочные эффекты у младенцев, находящихся на грудном вскармливании. Вагинальное кольцо с прогестероном, доступное в некоторых странах, приводит к более низким уровням прогестерона в крови, чем у овулирующих женщин.[1] Большинство исследований показывают, что прогестерон не влияет на выработку молока или продолжительность кормления грудью. [2,3] Никаких особых мер предосторожности не требуется.
[2,3] Никаких особых мер предосторожности не требуется.
В России прогестероновый гель (Progestogel — Besins Healthcare; недоступен в США) применялся местно в качестве однократного нанесения на грудь для лечения послеродового нагрубания молочных желез, когда более консервативные меры не дали результата.[4] Последующее исследование не выявило какого-либо уменьшения твердости груди через 20 минут после применения геля прогестерона у матерей с нагрубанием.[5] Безопасность и эффективность этого применения недостаточно изучены, и производитель Прожестожеля рекомендует избегать его применения в период лактации.
Уровни наркотиков
Материнские уровни. У женщин, которым для контрацепции было установлено 6 подкожных имплантатов, содержащих по 100 мг прогестерона каждый, между 30 и 35 днями после родов измеряли уровень прогестерона в молоке. Уровень прогестерона в молоке составлял 5,7 мкг/л у 6 женщин через 3–4 месяца после родов и 6,3 мкг/л у 7 женщин через 9–12 месяцев после родов. Для сравнения, у 9 женщин, получивших внутриматочную спираль Copper T, уровень прогестерона был незначительным. Авторы подсчитали, что младенцы будут получать около 5 мкг прогестерона ежедневно с грудным молоком.[6,7]
Для сравнения, у 9 женщин, получивших внутриматочную спираль Copper T, уровень прогестерона был незначительным. Авторы подсчитали, что младенцы будут получать около 5 мкг прогестерона ежедневно с грудным молоком.[6,7]
Детские уровни. Женщины получили 6 подкожных имплантатов, содержащих по 100 мг прогестерона каждый, между 30 и 35 днями после родов в целях контрацепции. Метаболит прогестерона, прегнан-3-глюкуронид, измеряли в моче их младенцев. В сроки от 3 до 4 месяцев (n = 9) и от 9 до 12 месяцев (n = 7) после родов уровни метаболитов в моче составляли 6,3 мкг/л и 15,7 мкг/л соответственно. Эти значения существенно не отличались от показателей младенцев, чьи матери использовали внутриматочную спираль Copper T [6,7] 9.0005
Воздействие на младенцев, находящихся на грудном вскармливании
84 женщинам было установлено 6 подкожных имплантатов, содержащих по 100 мг прогестерона каждый, в период с 30 по 35 день после родов в качестве противозачаточного средства. По сравнению с женщинами, которые получали либо плацебо, либо внутриматочную спираль Copper T, не было различий в темпах роста их детей в течение первых 6 месяцев после родов.
По сравнению с женщинами, которые получали либо плацебо, либо внутриматочную спираль Copper T, не было различий в темпах роста их детей в течение первых 6 месяцев после родов.
Сто девяносто две матери, получившие 6 подкожных имплантатов, содержащих по 100 мг прогестерона каждый, установленных на 60-й день после родов в качестве противозачаточного средства. Прибавку в весе у 60 детей, находившихся на исключительно грудном вскармливании в течение 6 месяцев, сравнивали с прибавкой в весе у детей, матери которых получали либо плацебо (n = 68 на 30-й день), либо медный Т (n = 64 на 30-й день и n = 49).на 60 день) внутриматочная спираль. Не было обнаружено различий в средней прибавке веса среди 3 групп младенцев в возрасте 6 месяцев.[9]
Вагинальные кольца, выделяющие прогестерон, были установлены примерно на 60-й день после родов у 128 женщин. 2 типа колец высвобождали прогестерон либо в дозе 7,5 мг в день, уменьшаясь до 4,5 мг в 90 дней, либо в дозе 15 мг в день, уменьшаясь до 7 мг в день в 90 дней. В течение первых 12 месяцев после родов не было обнаружено различий в прибавке веса между детьми, находившимися на исключительно грудном вскармливании от матерей, получавших прогестероновые кольца, и контрольных матерей, получавших внутриматочную спираль Copper T для контрацепции.[10]
В течение первых 12 месяцев после родов не было обнаружено различий в прибавке веса между детьми, находившимися на исключительно грудном вскармливании от матерей, получавших прогестероновые кольца, и контрольных матерей, получавших внутриматочную спираль Copper T для контрацепции.[10]
Сто двадцать кормящих женщин использовали вагинальное кольцо, которое выделяло около 10 мг прогестерона в день в течение 90 дней, начиная с 5-й и 7-й недель после родов. Не было обнаружено никаких различий в росте детей, находящихся на грудном вскармливании, или в основных этапах развития по сравнению со значениями нормальной популяции.[11]
Сто восемьдесят семь кормящих женщин использовали вагинальное кольцо, которое выделяло около 10 мг прогестерона в день, начиная примерно с 57-го дня после родов. Не было обнаружено различий в прибавке веса в течение первых 6 месяцев использования по сравнению с младенцами, матери которых получали внутриматочную спираль Copper T, пероральные контрацептивы, содержащие только прогестин, или имплантат левоноргестрела.
Исследование, сравнивающее 100 женщин, получавших вагинальное кольцо, выделяющее около 10 мг прогестерона в день, и женщин, которым вводили внутриматочную спираль Copper T между 29 и 64 днями после родов, не выявило различий в прибавке веса их детей, находящихся на грудном вскармливании, в течение первого года после родов. [13]
Двести восемьдесят пять женщин, которым вводили вагинальное кольцо, выделяющее около 10 мг прогестерона в день, сравнивали с 262 женщинами, которым вводили внутриматочную спираль Copper T, начиная с 5-й и 9-й недель.послеродовой. Никаких различий в прибавке массы тела младенцев, находящихся на грудном вскармливании, не наблюдалось между двумя группами в течение 14-месячного периода наблюдения.[14]
Трансгендерная женщина принимала спиронолактон 50 мг два раза в день для подавления тестостерона, домперидон 10 мг три раза в день, увеличивая до 20 мг четыре раза в день, пероральный микронизированный прогестерон 200 мг в день и пероральный эстрадиол до 8 мг в день и накачивала грудь 6 раз ежедневно для стимуляции лактации. Через 3 месяца лечения режим эстрадиола был изменен на ежедневный пластырь 0,025 мг, а доза прогестерона была снижена до 100 мг в день. Спустя две недели она начала исключительно грудное вскармливание новорожденного своего партнера. Грудное вскармливание было исключительным в течение 6 недель, в течение которых рост, развитие и стул ребенка были нормальными. Пациентка продолжала частично кормить ребенка грудью не менее 6 месяцев.[15]
Через 3 месяца лечения режим эстрадиола был изменен на ежедневный пластырь 0,025 мг, а доза прогестерона была снижена до 100 мг в день. Спустя две недели она начала исключительно грудное вскармливание новорожденного своего партнера. Грудное вскармливание было исключительным в течение 6 недель, в течение которых рост, развитие и стул ребенка были нормальными. Пациентка продолжала частично кормить ребенка грудью не менее 6 месяцев.[15]
Другая трансгендерная женщина принимала спиронолактон по 100 мг два раза в день, прогестерон по 200 мг в день и эстрадиол по 5 мг в день. Она начала принимать домперидон по 10 мг три раза в день для увеличения количества молока. Через месяц после начала она смогла сцедить от 3 до 5 унций молока в день. Доза домперидона была увеличена до 30 мг 3 раза в день через 8 недель из-за снижения количества молока. Ее количество молока вернулось к 3-5 унциям молока в день. К 6 месяцам количество молока уменьшилось примерно до 5 мл в день, хотя уровень пролактина в сыворотке все еще был повышен. [16] 9[17]
[16] 9[17]
Воздействие на лактацию и грудное молоко
84 женщинам было установлено 6 подкожных имплантатов, содержащих по 100 мг прогестерона каждый, вставленных между 30 и 35 днями после родов в качестве противозачаточных средств. По сравнению с женщинами, которые получали либо плацебо, либо внутриматочную спираль Copper T, не было обнаружено различий в частоте грудного вскармливания в течение первых 9 дней.месяцев после родов. Через 1 год после родов больше женщин в группе, принимавшей медь Т, кормили грудью, чем в группах, принимавших прогестерон или плацебо.[8]
Вагинальные кольца, выделяющие прогестерон, были установлены примерно на 60-й день после родов у 246 женщин. Три типа колец высвобождали прогестерон в количестве 5, 10 или 15 мг в день. Женщины контрольной группы получили внутриматочную спираль Copper T. Через 6 и 12 месяцев после родов не было существенной разницы в проценте младенцев, находившихся на грудном вскармливании, между группами прогестерона и меди Т [18].
Сто двадцать кормящих женщин использовали вагинальное кольцо, которое высвобождало около 10 мг прогестерона в день, начиная с 5-й и 7-й недель после родов. Частота отлучения от груди была выше в группе с прогестероновым кольцом, чем в группах женщин, получавших импланты левоноргестрела или норэтиндрона для послеродовой контрацепции.[11]
В многоцентровом исследовании 802 женщины, которым вводили вагинальное кольцо, выделяющее около 10 мг прогестерона в день, сравнивали с 734 женщинами, которым вводили внутриматочную спираль Copper T, начиная с 29-го дня.до 63 лет после родов. Не было обнаружено различий в частоте грудного вскармливания между двумя группами в течение первого года после родов.[19]
Двести восемьдесят пять женщин, которым вводили вагинальное кольцо, выделяющее около 10 мг прогестерона в день, сравнивали с 262 женщинами, которым вводили внутриматочную спираль Copper T, начиная с 5-й и 9-й недель после родов. Никаких различий в показателях грудного вскармливания не наблюдалось между двумя группами в течение 14-месячного периода наблюдения. [14]
[14]
Обсервационное исследование последовало за 192 женщины, которые использовали вагинальное кольцо, которое высвобождало 10 мг прогестерона ежедневно, начиная с 54-го и 64-го дня после родов. Все испытуемые использовали вагинальное кольцо не менее 4 месяцев; 90% все еще использовали его через 6 месяцев, а 73% использовали его через 9 месяцев после родов. Продолжительность грудного вскармливания и рост младенцев были аналогичны контрольным группам.[20]
В ходе двойного слепого плацебо-контролируемого исследования 46 воздерживавшихся от курения женщин рандомизированно получали пероральный микронизированный прогестерон в дозе 200 мг два раза в день или плацебо в течение 4 недель для оценки уровня воздержания от курения. Включение в исследование происходило только после того, как грудное вскармливание было хорошо установлено. Статистической разницы в количестве дней грудного вскармливания между группами обнаружено не было.[21]
Исследование, сравнивающее прогестероновое кольцо (n = 459) с ВМС с медью-T (n = 330) у женщин в послеродовом периоде, показало, что лактационная аменорея длилась дольше (405 дней) с прогестероновым кольцом, чем с ВМС (120 дней). [ 17]
[ 17]
Alternate Drugs to Consider
(Contraception) Etonogestrel, Intrauterine Copper Contraceptive, Levonorgestrel Implant, Intrauterine Levonorgestrel, Medroxyprogesterone Acetate
References
- 1.
RamaRao S. Progesterone vaginal ring: Introducing a contraceptive to meet the needs кормящих женщин. Контрацепция. 2013;88:591–8. Кларк Х., Меркатц Р. и др. [PubMed: 23769015]
- 2.
Карр С.Л., Гаффилд М.Э., Драгоман М.В. и др. Безопасность вагинального кольца, высвобождающего прогестерон (PVR), у кормящих женщин: систематический обзор. Контрацепция. 2016;94:253–61. [PubMed: 25869631]
- 3.
Phillips SJ, Tepper NK, Kapp N, et al. Использование только прогестагенных контрацептивов среди кормящих женщин: систематический обзор. Контрацепция. 2016;94:226–52. [В паблике: 26410174]
- 4.
Пустотина О. Лечение мастита и нагрубания молочных желез у кормящих женщин.
 J Matern Fetal Neonatal Med. 2016;29:3121–5. [PubMed: 26513602]
J Matern Fetal Neonatal Med. 2016;29:3121–5. [PubMed: 26513602]- 5.
Алексеев Н.П. Гель с прогестероном не устраняет послеродовое нагрубание молочных желез? Грудное вскармливание Мед. 2017;12:122–3. [PubMed: 28170298]
- 6.
Croxatto HB, Díaz S. Место прогестерона в человеческой контрацепции. Дж. Стероид Биохим. 1987;27:991-4. [PubMed: 3320572]
- 7.
Croxatto HB, Díaz S, Peralta O, et al. Подкожные имплантаты с прогестероном для регуляции фертильности у кормящих женщин. In, Zatuchni GI, Goldsmith A, Shelton JD, Sciara JJ, eds Long-acting contraceptive delivery systems Philadelphia Harper & Row 1984.
- 8.
Croxatto HB, Díaz S, Peralta O, et al. Регуляция фертильности у кормящих женщин. II. Сравнительная эффективность имплантатов прогестерона по сравнению с плацебо и медью T. Am J Obstet Gynecol. 1982;144:201–8. [PubMed: 7114130]
- 9.
Диас С., Перальта О.
 , Хуес Г. и др. Регуляция фертильности у кормящих женщин. VI. Контрацептивная эффективность подкожного имплантата прогестерона. Контрацепция. 1984; 30: 311–25. [PubMed: 6509984]
, Хуес Г. и др. Регуляция фертильности у кормящих женщин. VI. Контрацептивная эффективность подкожного имплантата прогестерона. Контрацепция. 1984; 30: 311–25. [PubMed: 6509984]- 10.
Диас С., Джеканич ТМ, Эррерос С. и др. Регуляция фертильности у кормящих женщин: VIII. Уровни прогестерона в плазме и противозачаточная эффективность вагинального кольца, высвобождающего прогестерон. Контрацепция. 1985;32:603–22. [PubMed: 3912105]
- 11.
Шаабан ММ. Контрацепция прогестагенами и прогестероном в период лактации. J Steroid Biochem Mol Biol. 1991; 40: 705–10. [PubMed: 1835650]
- 12.
Диас С., Зепеда А., Матурана Х. и др. Регуляция фертильности у кормящих женщин IX. Эффективность контрацепции, продолжительность лактации, рост младенцев и характер кровотечений при использовании вагинальных колец с прогестероном, таблеток, содержащих только прогестин, имплантатов Norplant® и внутриматочных спиралей Copper T 380-A.
 Контрацепция. 1997;56:223–32. [PubMed: 9408703]
Контрацепция. 1997;56:223–32. [PubMed: 9408703]- 13.
Chen JH, Wu SC, Shao WQ и др. Сравнительное исследование ВМС TCu 380A и вагинального кольца, высвобождающего прогестерон, при использовании кормящими женщинами. Контрацепция. 1998; 57: 371–39. [PubMed: 9693396]
- 14.
Massai R, Miranda P, Valdés P, et al. Предрегистрационное исследование безопасности и контрацептивной эффективности вагинального кольца, высвобождающего прогестерон, у чилийских кормящих женщин. Контрацепция. 1999;60:9–14. [В паблике: 10549447]
- 15.
Рейсман Т., Гольдштейн З. История болезни: индуцированная лактация у трансгендерной женщины. Трансгендерное здоровье. 2018;3:24–6. [Бесплатная статья PMC: PMC5779241] [PubMed: 29372185]
- 16.
Вамбольдт Р., Шустер С., Сидху Б.С. Индукция лактации у трансгендерной женщины, желающей кормить грудью: клинический случай. J Clin Endocrinol Metab. 2021;106:e2047–e2052.
 [PubMed: 33513241]
[PubMed: 33513241]- 17.
Рой М., Хазра А., Меркатц Р. и др. Вагинальное кольцо с прогестероном как новый вариант контрацепции для кормящих матерей: данные многоцентрового нерандомизированного сравнительного клинического исследования в Индии. Контрацепция. 2020;102:159–67. [Бесплатная статья PMC: PMC7483628] [PubMed: 32360666]
- 18.
Croxatto HB, Díaz S. Вагинальные кольца с прогестероном для контрацепции во время грудного вскармливания. В, Руннебаум Р., Рабе Т., Кизель Л., ред. Достижения в серии гинекологических и акушерских исследований, том 2 Женская контрацепция и регулирование мужской фертильности, Нью-Джерси, Парфенон, 1987; 2:135-42.
- 19.
Сивин И., Диас С., Кроксатто Х.Б. и др. Противозачаточные средства для кормящих женщин: сравнительное исследование вагинального кольца, высвобождающего прогестерон, и медной ВМС T 380A. Контрацепция. 1997;55:225–32. [PubMed: 9179454]
- 20.
Massai R, Quinteros E, Reyes MV, et al.
 Расширенное использование вагинального кольца, высвобождающего прогестерон, у кормящих женщин: клинические испытания фазы II. Контрацепция. 2005; 72: 352–7. [PubMed: 16246661]
Расширенное использование вагинального кольца, высвобождающего прогестерон, у кормящих женщин: клинические испытания фазы II. Контрацепция. 2005; 72: 352–7. [PubMed: 16246661]- 21.
Аллен С.С., Аллен А.М., Лунос С. и др. Прогестерон и послеродовой рецидив курения: пилотное двойное слепое плацебо-контролируемое рандомизированное исследование. Никотин Тоб Res. 2016;18:2145–53. [Бесплатная статья PMC: PMC5055745] [PubMed: 27613934]
Подавление лактации — PubMed
Обзор
. 1980 декабрь; 23(4):1045-59.
doi: 10.1097/00003081-198012000-00008.
Н.К. Коченур
- PMID: 7004693
- DOI: 10.1097/00003081-198012000-00008
Обзор
Н. К. Кохенур.
Клин Обстет Гинекол.
1980 дек.
К. Кохенур.
Клин Обстет Гинекол.
1980 дек.
. 1980 декабрь; 23(4):1045-59.
doi: 10.1097/00003081-198012000-00008.
Автор
Н.К. Коченур
- PMID: 7004693
- DOI: 10.1097/00003081-198012000-00008
Абстрактный
Несмотря на недавний всплеск грудного вскармливания в промышленно развитых странах, примерно половина рожениц являются кандидатами на подавление послеродовой лактации. Механизмы, регулирующие лактацию, сложны и включают подготовку груди во время беременности, стимуляцию секреции молока в ближайшем послеродовом периоде, выброс молока из альвеолярных клеток и поддержание продукции молока в период лактации. Местное воздействие эстрогена и прогестерона на молочные железы препятствует секреции молока во время беременности. При их отмене в послеродовом периоде преобладает стимулирующее действие гормона передней доли гипофиза пролактина и инициируется и поддерживается секреция молока. Выделение молока осуществляется нейрогормональным рефлексом, приводящим к стимуляции миоэпителиальных клеток молочной железы гормоном задней доли гипофиза окситоцином. Местная стимуляция груди при сосании важна для запуска высвобождения окситоцина, а также секреции пролактина. Подавление лактации в послеродовом периоде может быть достигнуто примерно у 60—70% женщин за счет использования тесного бюстгальтера и избегания стимуляции сосков. Еще примерно 10% женщин можно помочь с помощью эстрогенов в послеродовой период. Добавление андрогена к эстрогену увеличивает эффективность подавления лактации примерно до 9%.0%. К сожалению, применение эстрогенов отдельно или в комбинации с андрогенами сопровождается восстановлением лактации у значительного числа пациенток и связано с увеличением частоты послеродовых тромбоэмболических заболеваний.
Местное воздействие эстрогена и прогестерона на молочные железы препятствует секреции молока во время беременности. При их отмене в послеродовом периоде преобладает стимулирующее действие гормона передней доли гипофиза пролактина и инициируется и поддерживается секреция молока. Выделение молока осуществляется нейрогормональным рефлексом, приводящим к стимуляции миоэпителиальных клеток молочной железы гормоном задней доли гипофиза окситоцином. Местная стимуляция груди при сосании важна для запуска высвобождения окситоцина, а также секреции пролактина. Подавление лактации в послеродовом периоде может быть достигнуто примерно у 60—70% женщин за счет использования тесного бюстгальтера и избегания стимуляции сосков. Еще примерно 10% женщин можно помочь с помощью эстрогенов в послеродовой период. Добавление андрогена к эстрогену увеличивает эффективность подавления лактации примерно до 9%.0%. К сожалению, применение эстрогенов отдельно или в комбинации с андрогенами сопровождается восстановлением лактации у значительного числа пациенток и связано с увеличением частоты послеродовых тромбоэмболических заболеваний. Было показано, что подавление лактации путем ингибирования секреции пролактина синтетическими алкалоидами спорыньи, такими как бромокриптин, является безопасным и высокоэффективным как сразу после родов, так и после установления лактации. Двухнедельный период терапии этим препаратом может быть неудовлетворительным для некоторых пациентов. Однократная инъекция тестостерона энантата и эстрадиола валерата, сделанная сразу после родов, одинаково эффективна для подавления лактации и у молодых пациенток, родивших вагинально, не связана со значительным риском.
Было показано, что подавление лактации путем ингибирования секреции пролактина синтетическими алкалоидами спорыньи, такими как бромокриптин, является безопасным и высокоэффективным как сразу после родов, так и после установления лактации. Двухнедельный период терапии этим препаратом может быть неудовлетворительным для некоторых пациентов. Однократная инъекция тестостерона энантата и эстрадиола валерата, сделанная сразу после родов, одинаково эффективна для подавления лактации и у молодых пациенток, родивших вагинально, не связана со значительным риском.
Картинка в картинке: Рассмотрены новые аспекты физиологии лактации и изучены методы, доступные в настоящее время клиницистам для ее подавления. Несмотря на недавнее увеличение грудного вскармливания в промышленно развитых странах, около 1/2 рожениц являются кандидатами на послеродовое подавление. Механизмы, регулирующие лактацию, сложны и включают подготовку груди во время беременности, стимуляцию секреции молока в ближайшем послеродовом периоде, выброс молока из альвеолярных клеток и поддержание продукции молока в период лактации. Местное воздействие эстрогенов и прогестерона на молочные железы препятствует секреции молока во время беременности. При их отмене в послеродовой период преобладает стимулирующее действие гормона передней доли гипофиза пролактина, инициируется и поддерживается секреция молока. Нейрогормональный рефлекс, приводящий к стимуляции миоэпителиальных клеток молочной железы гормоном задней доли гипофиза окситоцином, отвечает за выделение молока. Местная стимуляция груди при сосании важна для инициации высвобождения окситоцина, а также секреции пролактина. Использование тесного бюстгальтера и избегание стимуляции сосков может привести к подавлению лактации в послеродовом периоде примерно у 60-70% женщин. Еще примерно 10% можно помочь с помощью эстрогенов в послеродовой период. Добавление андрогена к эстрогену увеличивает эффективность подавления лактации примерно до 9%.0%. Использование эстрогенов отдельно или в комбинации с андрогенами сопровождается восстановлением лактации у значительного числа женщин и связано с увеличением частоты послеродовых тромбоэмболических заболеваний.
Местное воздействие эстрогенов и прогестерона на молочные железы препятствует секреции молока во время беременности. При их отмене в послеродовой период преобладает стимулирующее действие гормона передней доли гипофиза пролактина, инициируется и поддерживается секреция молока. Нейрогормональный рефлекс, приводящий к стимуляции миоэпителиальных клеток молочной железы гормоном задней доли гипофиза окситоцином, отвечает за выделение молока. Местная стимуляция груди при сосании важна для инициации высвобождения окситоцина, а также секреции пролактина. Использование тесного бюстгальтера и избегание стимуляции сосков может привести к подавлению лактации в послеродовом периоде примерно у 60-70% женщин. Еще примерно 10% можно помочь с помощью эстрогенов в послеродовой период. Добавление андрогена к эстрогену увеличивает эффективность подавления лактации примерно до 9%.0%. Использование эстрогенов отдельно или в комбинации с андрогенами сопровождается восстановлением лактации у значительного числа женщин и связано с увеличением частоты послеродовых тромбоэмболических заболеваний. Было показано, что подавление лактации путем ингибирования секреции пролактина синтетическими алкалоидами спорыньи является безопасным и высокоэффективным.
Было показано, что подавление лактации путем ингибирования секреции пролактина синтетическими алкалоидами спорыньи является безопасным и высокоэффективным.
Похожие статьи
[Гормональная регуляция лактации (авторский перевод)].
Беллманн О. Беллманн О. Клин Падиатр. 1976 г., сен; 188 (5): 385–95. Клин Падиатр. 1976 год. PMID: 184342 Обзор. Немецкий.
Препараты, влияющие на грудь и лактацию.
Дики РП, Стоун СК. Дики Р.П. и др. Клин Обстет Гинекол. 1975 г., июнь; 18 (2): 95–111. doi: 10.1097/00003081-197506000-00006. Клин Обстет Гинекол. 1975 год. PMID: 1095275 Обзор.
Влияние секреции пролактина на лактацию человека.

Тайсон Дж.Э., Ходжанди М., Хут Дж., Андреассен Б. Тайсон Дж. Э. и др. J Clin Endocrinol Metab. 1975 г., май; 40(5):764-73. doi: 10.1210/jcem-40-5-764. J Clin Endocrinol Metab. 1975 год. PMID: 805159
Избыточный вес и ожирение беременных снижают реакцию пролактина на сосание груди в первую неделю после родов.
Расмуссен К.М., Кьолхеде CL. Расмуссен К.М. и соавт. Педиатрия. 2004 г., май; 113 (5): e465-71. doi: 10.1542/peds.113.5.e465. Педиатрия. 2004. PMID: 15121990
Роль антенатального эстрогена в послеродовом лактогенезе человека: данные беременностей с дефицитом эстрогена.
Мартин Р.Х., Оки Р.Э. Мартин Р.Х. и соавт. Клин Эндокринол (Oxf). 1982 окт; 17 (4): 403-8.
 дои: 10.1111/j.1365-2265.1982.tb01606.x.
Клин Эндокринол (Oxf). 1982.
PMID: 6958397
дои: 10.1111/j.1365-2265.1982.tb01606.x.
Клин Эндокринол (Oxf). 1982.
PMID: 6958397
Посмотреть все похожие статьи
Цитируется
Нейроэндокринные эффекты лактации и взаимодействий гормон-ген-окружающая среда.
Густ К., Каччезе К., Лароса А., Нгуен Т.В. Густ К. и др. Мол Нейробиол. 2020 апрель; 57 (4): 2074-2084. doi: 10.1007/s12035-019-01855-8. Epub 2020 11 января. Мол Нейробиол. 2020. PMID: 31927723 Обзор.
Влияние детских ожогов на грудное вскармливание: клинический случай.
Arabi Z, Md Monoto EM, Bojeng A. Араби З. и др. Int Breastfeed J. 2019 18 апреля; 14:17. doi: 10.1186/s13006-019-0210-4. Электронная коллекция 2019. Международная выставка грудного вскармливания, 2019 г.
 PMID: 31019544
Бесплатная статья ЧВК.
PMID: 31019544
Бесплатная статья ЧВК.Бисфенол S изменяет лактирующую молочную железу и кормящее поведение у мышей, подвергшихся воздействию во время беременности и лактации.
LaPlante CD, Catanese MC, Bansal R, Vandenberg LN. LaPlante CD и др. Эндокринология. 2017 1 октября; 158 (10): 3448-3461. doi: 10.1210/en.2017-00437. Эндокринология. 2017. PMID: 28977596 Бесплатная статья ЧВК.
Неразгаданные тайны молочной железы человека: определение и переопределение критических вопросов с точки зрения консультанта по грудному вскармливанию.
Мараско Л.А. Мараско Л.А. J Биол. неоплазия молочной железы. 2014 дек;19(3-4): 271-88. doi: 10.1007/s10911-015-9330-7. Epub 2015 18 июня. J Биол. неоплазия молочной железы.
 2014.
PMID: 26084427
Обзор.
2014.
PMID: 26084427
Обзор.Использование животных моделей для изучения послеродовых психических расстройств.
Перани CV, Слэттери Д.А. Перани К.В. и др. Бр Дж. Фармакол. 2014 Октябрь; 171 (20): 4539-55. doi: 10.1111/bph.12640. Epub 2014 1 июля. Бр Дж. Фармакол. 2014. PMID: 24527704 Бесплатная статья ЧВК. Обзор.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
вещества
Безопасен ли Утрожестан при грудном вскармливании
Я кормящая мать и хочу знать, безопасно ли использовать Утрожестан? Безопасен ли Утрожестан для кормящей матери и ребенка? Всасывается ли Утрожестан в грудное молоко? Есть ли у Утрожестан какие-либо долгосрочные или краткосрочные побочные эффекты у младенцев? Может ли Утрожестан влиять на выработку молока или может ли Утрожестан уменьшать выработку молока у кормящих матерей?
- Оценка безопасности DrLact для Utrogestan составляет 1 из 8, что считается безопасным согласно нашим анализам.

- Оценка безопасности 1 указывает на то, что использование Утрожестана в основном безопасно для ребенка, находящегося на грудном вскармливании, в период лактации.
- Наше изучение различных научных исследований также показывает, что Утрожестан не вызывает серьезных побочных эффектов у кормящих матерей.
- Большинство научных исследований и исследовательских работ, заявляющих о безопасности использования Утрожестана при грудном вскармливании, основаны на нормальной дозировке и могут быть неверны для более высоких дозировок.
- Оценка, рассчитанная с использованием модели безопасности DrLact версии 1.2, эта оценка варьируется от 0 до 8 и измеряет общую безопасность препарата при лактации. Баллы в основном рассчитываются с использованием общедоступных тематических исследований, научных статей, других научных журналов и общедоступных данных.
Экскретируется в грудное молоко в незначительном количестве без побочных эффектов, наблюдаемых у детей, находящихся на грудном вскармливании, у матерей, получающих лечение. Уровни в плазме у этих младенцев были неопределяемыми или очень низкими. В течение первых 6 недель после родов в качестве средств контрацепции предпочтение отдается негормональным методам. При связывании с эстрогенами может подавлять лактацию. Рекомендуется использование противозачаточных препаратов, не содержащих эстрогенов, а еще лучше, если они содержат только прогестаген.
Уровни в плазме у этих младенцев были неопределяемыми или очень низкими. В течение первых 6 недель после родов в качестве средств контрацепции предпочтение отдается негормональным методам. При связывании с эстрогенами может подавлять лактацию. Рекомендуется использование противозачаточных препаратов, не содержащих эстрогенов, а еще лучше, если они содержат только прогестаген.
Высвобождение из внутриматочной спирали, высвобождающей утрожестан, доступной в США, составляет 65 мкг/день, или только 0,65% дозы, высвобождаемой из большинства спирали, о которых сообщается в литературе. Из-за низких концентраций Утрожестана в грудном молоке, даже при приеме продуктов с высокими дозами, количество, проглатываемое младенцем, невелико, и не ожидается, что оно вызовет какие-либо неблагоприятные эффекты у младенцев, находящихся на грудном вскармливании. Вагинальное кольцо Утрожестан, доступное в некоторых странах, дает более низкие уровни в материнской крови, чем у овулирующих женщин.[1] Большинство исследований показывают, что Утрожестан не влияет на выработку молока или продолжительность кормления грудью. [2][3] Никаких особых мер предосторожности не требуется. В России гель Утрожестан (Прожестогель – Besins Healthcare; недоступен в США) применялся местно в качестве однократного нанесения на грудь для лечения послеродового нагрубания молочных желез, когда более консервативные меры не помогли.[4] Последующее исследование не выявило снижения твердости груди через 20 минут после применения геля Утрожестан у матерей с нагрубанием.[5] Безопасность и эффективность этого применения недостаточно изучены, и производитель Прожестожеля рекомендует избегать его применения в период лактации.
[2][3] Никаких особых мер предосторожности не требуется. В России гель Утрожестан (Прожестогель – Besins Healthcare; недоступен в США) применялся местно в качестве однократного нанесения на грудь для лечения послеродового нагрубания молочных желез, когда более консервативные меры не помогли.[4] Последующее исследование не выявило снижения твердости груди через 20 минут после применения геля Утрожестан у матерей с нагрубанием.[5] Безопасность и эффективность этого применения недостаточно изучены, и производитель Прожестожеля рекомендует избегать его применения в период лактации.
84 женщинам было установлено 6 подкожных имплантатов, содержащих по 100 мг Утрожестана, между 30 и 35 днями после родов в качестве противозачаточного средства. По сравнению с женщинами, которые получали либо плацебо, либо внутриматочную спираль Copper T, не было различий в темпах роста их детей в течение первых 6 месяцев после родов. Сто девяносто две матери, получившие 6 подкожных имплантатов, содержащих по 100 мг Утрожестана каждый, были установлены на 60-й день после родов в качестве противозачаточного средства. Прибавку в весе у 60 детей, находившихся на исключительно грудном вскармливании в течение 6 месяцев, сравнивали с прибавкой в весе у детей, матери которых получали либо плацебо (n = 68 на 30-й день), либо медный Т (n = 64 на 30-й день и n = 49).на 60 день) внутриматочная спираль. Не было обнаружено различий в средней прибавке веса среди 3 групп младенцев в возрасте 6 месяцев.[9] Вагинальные кольца, высвобождающие Утрожестан, были установлены примерно на 60-й день после родов у 128 женщин. 2 типа колец высвобождали Утрожестан либо в дозе 7,5 мг в день, уменьшая до 4,5 мг в 90 дней, либо в дозе 15 мг в день, уменьшая до 7 мг в день в 90 дней. В течение первых 12 месяцев после родов не было обнаружено различий в прибавке веса между детьми, находившимися на исключительно грудном вскармливании от матерей, получавших кольца Утрожестан, и контрольных матерей, получавших внутриматочную спираль Copper T для контрацепции.[10] Сто двадцать кормящих женщин использовали вагинальное кольцо, которое высвобождало около 10 мг Утрожестана в день в течение 9 дней.
Прибавку в весе у 60 детей, находившихся на исключительно грудном вскармливании в течение 6 месяцев, сравнивали с прибавкой в весе у детей, матери которых получали либо плацебо (n = 68 на 30-й день), либо медный Т (n = 64 на 30-й день и n = 49).на 60 день) внутриматочная спираль. Не было обнаружено различий в средней прибавке веса среди 3 групп младенцев в возрасте 6 месяцев.[9] Вагинальные кольца, высвобождающие Утрожестан, были установлены примерно на 60-й день после родов у 128 женщин. 2 типа колец высвобождали Утрожестан либо в дозе 7,5 мг в день, уменьшая до 4,5 мг в 90 дней, либо в дозе 15 мг в день, уменьшая до 7 мг в день в 90 дней. В течение первых 12 месяцев после родов не было обнаружено различий в прибавке веса между детьми, находившимися на исключительно грудном вскармливании от матерей, получавших кольца Утрожестан, и контрольных матерей, получавших внутриматочную спираль Copper T для контрацепции.[10] Сто двадцать кормящих женщин использовали вагинальное кольцо, которое высвобождало около 10 мг Утрожестана в день в течение 9 дней. 0 дней, начиная с 5-й и 7-й недель после родов. Не было обнаружено никаких различий в росте детей, находящихся на грудном вскармливании, или в основных этапах развития по сравнению со значениями нормальной популяции.[11] Сто восемьдесят семь кормящих женщин использовали вагинальное кольцо, которое высвобождало около 10 мг Утрожестана в день, начиная примерно с 57-го дня после родов. Не было обнаружено различий в прибавке веса в течение первых 6 месяцев использования по сравнению с младенцами, матери которых получали внутриматочную спираль Copper T, пероральные контрацептивы, содержащие только прогестин, или имплантат левоноргестрела. Исследование, в котором сравнивали 100 женщин, которым вводили вагинальное кольцо, высвобождающее около 10 мг Утрожестана в день, с теми, кто получал внутриматочную спираль Copper T между 29-м днем.и 64 в послеродовом периоде не обнаружили различий в прибавке веса их детей, находящихся на грудном вскармливании, в течение первого года после родов.[13] Двести восемьдесят пять женщин, которым вводили вагинальное кольцо, выделяющее около 10 мг Утрожестана в день, сравнивали с 262 женщинами, которым вводили внутриматочную спираль Copper T, начиная с 5-й и 9-й недель после родов.
0 дней, начиная с 5-й и 7-й недель после родов. Не было обнаружено никаких различий в росте детей, находящихся на грудном вскармливании, или в основных этапах развития по сравнению со значениями нормальной популяции.[11] Сто восемьдесят семь кормящих женщин использовали вагинальное кольцо, которое высвобождало около 10 мг Утрожестана в день, начиная примерно с 57-го дня после родов. Не было обнаружено различий в прибавке веса в течение первых 6 месяцев использования по сравнению с младенцами, матери которых получали внутриматочную спираль Copper T, пероральные контрацептивы, содержащие только прогестин, или имплантат левоноргестрела. Исследование, в котором сравнивали 100 женщин, которым вводили вагинальное кольцо, высвобождающее около 10 мг Утрожестана в день, с теми, кто получал внутриматочную спираль Copper T между 29-м днем.и 64 в послеродовом периоде не обнаружили различий в прибавке веса их детей, находящихся на грудном вскармливании, в течение первого года после родов.[13] Двести восемьдесят пять женщин, которым вводили вагинальное кольцо, выделяющее около 10 мг Утрожестана в день, сравнивали с 262 женщинами, которым вводили внутриматочную спираль Copper T, начиная с 5-й и 9-й недель после родов. Никаких различий в прибавке массы тела младенцев, находящихся на грудном вскармливании, не наблюдалось между двумя группами в течение 14-месячного периода наблюдения.[14]
Никаких различий в прибавке массы тела младенцев, находящихся на грудном вскармливании, не наблюдалось между двумя группами в течение 14-месячного периода наблюдения.[14]
84 женщинам было установлено 6 подкожных имплантатов, содержащих по 100 мг Utrogestan каждый, между 30-м и 35-м днем после родов в качестве противозачаточного средства. По сравнению с женщинами, которые получали либо плацебо, либо внутриматочную спираль Copper T, не было обнаружено различий в частоте грудного вскармливания в течение первых 9 дней.месяцев после родов. Через 1 год после родов больше женщин в группе Медь-Т кормили грудью, чем в группах Утрожестана или плацебо.[8] Вагинальные кольца, высвобождающие Утрожестан, были установлены примерно на 60-й день после родов у 246 женщин. 3 типа колец высвобождали Утрожестан по 5, 10 или 15 мг в день. Женщины контрольной группы получили внутриматочную спираль Copper T. Через 6 и 12 месяцев после родов не было существенной разницы в проценте младенцев, находившихся на грудном вскармливании, между группами, получавшими Утрожестан и Медь Т [15]. Сто двадцать кормящих женщин использовали вагинальное кольцо, которое высвобождало около 10 мг Утрожестана в день, начиная с 5-7 недель после родов. Частота отлучения от груди была выше в группе с кольцом Утрожестан, чем в группах женщин, получавших импланты левоноргестрела или норэтиндрона для послеродовой контрацепции.[11] В многоцентровом исследовании 802 женщины, получавшие вагинальное кольцо, выделяющее около 10 мг Утрожестана в день, сравнивались с 734 женщинами, получавшими внутриматочную спираль Copper T, начиная с 29-го дня.до 63 лет после родов. Не было обнаружено различий в частоте грудного вскармливания между двумя группами в течение первого года после родов.[16] Двести восемьдесят пять женщин, которым вводили вагинальное кольцо, выделяющее около 10 мг Утрожестана в день, сравнивали с 262 женщинами, которым вводили внутриматочную спираль Copper T, начиная с 5-й и 9-й недель после родов. Никаких различий в показателях грудного вскармливания не наблюдалось между двумя группами в течение 14-месячного периода наблюдения.
Сто двадцать кормящих женщин использовали вагинальное кольцо, которое высвобождало около 10 мг Утрожестана в день, начиная с 5-7 недель после родов. Частота отлучения от груди была выше в группе с кольцом Утрожестан, чем в группах женщин, получавших импланты левоноргестрела или норэтиндрона для послеродовой контрацепции.[11] В многоцентровом исследовании 802 женщины, получавшие вагинальное кольцо, выделяющее около 10 мг Утрожестана в день, сравнивались с 734 женщинами, получавшими внутриматочную спираль Copper T, начиная с 29-го дня.до 63 лет после родов. Не было обнаружено различий в частоте грудного вскармливания между двумя группами в течение первого года после родов.[16] Двести восемьдесят пять женщин, которым вводили вагинальное кольцо, выделяющее около 10 мг Утрожестана в день, сравнивали с 262 женщинами, которым вводили внутриматочную спираль Copper T, начиная с 5-й и 9-й недель после родов. Никаких различий в показателях грудного вскармливания не наблюдалось между двумя группами в течение 14-месячного периода наблюдения. [14] Обсервационное исследование последовало за 192 женщины, которые использовали вагинальное кольцо, которое высвобождало 10 мг Утрожестана ежедневно, начиная с 54-го и 64-го дня после родов. Все испытуемые использовали вагинальное кольцо не менее 4 месяцев; 90% все еще использовали его через 6 месяцев, а 73% использовали его через 9 месяцев после родов. Продолжительность грудного вскармливания и рост младенцев были аналогичны контрольным группам.[17] В двойном слепом плацебо-контролируемом исследовании 46 воздерживавшихся от курения женщин рандомизированно принимали пероральный микронизированный Утрожестан в дозе 200 мг два раза в день или плацебо в течение 4 недель для оценки показателей воздержания от курения. Включение в исследование происходило только после того, как грудное вскармливание было хорошо установлено. Статистической разницы в количестве дней грудного вскармливания между группами обнаружено не было.[18]
[14] Обсервационное исследование последовало за 192 женщины, которые использовали вагинальное кольцо, которое высвобождало 10 мг Утрожестана ежедневно, начиная с 54-го и 64-го дня после родов. Все испытуемые использовали вагинальное кольцо не менее 4 месяцев; 90% все еще использовали его через 6 месяцев, а 73% использовали его через 9 месяцев после родов. Продолжительность грудного вскармливания и рост младенцев были аналогичны контрольным группам.[17] В двойном слепом плацебо-контролируемом исследовании 46 воздерживавшихся от курения женщин рандомизированно принимали пероральный микронизированный Утрожестан в дозе 200 мг два раза в день или плацебо в течение 4 недель для оценки показателей воздержания от курения. Включение в исследование происходило только после того, как грудное вскармливание было хорошо установлено. Статистической разницы в количестве дней грудного вскармливания между группами обнаружено не было.[18]
Estradiol Cypionate
Estradiol Valerate(Low Risk)
Testosterone(Low Risk)
Progesterone(Safe)
Medroxyprogesterone Acetate(Safe)
Estradiol(Low Risk)
Progesterone(Safe)
Medroxyprogesterone Acetate(
Agolutin
AI3-51682
Bio-Luton
CCRIS 533
Corlutin
Corlutina
Corluvite
Corporin
Corpus Luteum Hormone
Corpus Luteum
0005
Cyclogest
EINECS 200-350-6
Flavolutan
Fologenon
Gesterol
Gesterol 100
Gestone
Gestormone
Gestron
Glanducorpin
Gynlutin
Gynoluton
Gynolutone
Hormoflaveine
Гормолутон
ГДБ 3389
17альфа-Гидрокси-6альфа-метилпрегн-4-ен-3,20-дион
Лингусорбс
Липо-Лутин
Lucorteum
Lucorteum Sol
Luteal hormone
Luteinique
Luteocrin normale
Luteodyn
Luteogan
Luteohormone
Luteol
Luteol (VAN)
Luteopur
Luteosan
Luteostab
Luteovis
Lutex
Лутидон
Лютин
Лутоциклин
Лутоциклин
Лутоциклин М
Лутоцилин
Лютоформ
Lutogyl
Lutren
Lutromone
Membrettes
6alpha-Methylpregn-4-en-17alpha-ol-3,20-dione
Methylpregnone
Nalutron
NSC 64377
NSC-9704
Percutacrine Luteinique
Пиапонон
3,20-прегнен-4
прегнен-3,20-дион
4-прегнен-3,20-дион
прегн-4-ен-3,20-дион, 6альфа-метил-
Примолют
Прогекан
Progestasert
Progesterol
Progesterona [INN-Spanish]
17alpha-Progesterone
Progesteronum
Progesteronum [INN-Latin]
Progestone
Progestosol
Progestron
Progestronol
Projestaject
Prolets
Пролидон
Пролутон
Пролутон
Протормон
дельта(суп 4)-прегнен-3,20-дион
Сингестерон
Syngestrets
Synovex S
Syntolutan
Crinone
Crinone progesterone gel
Prochieve
Prometrium
NSC 9704
Endometrin
Progesterona
UNII-4G7DS2Q64Y
EC 200-350-6
Disclaimer : Информация, представленная в этой базе данных, не предназначена для замены профессионального суждения.


 J Matern Fetal Neonatal Med. 2016;29:3121–5. [PubMed: 26513602]
J Matern Fetal Neonatal Med. 2016;29:3121–5. [PubMed: 26513602] , Хуес Г. и др. Регуляция фертильности у кормящих женщин. VI. Контрацептивная эффективность подкожного имплантата прогестерона. Контрацепция. 1984; 30: 311–25. [PubMed: 6509984]
, Хуес Г. и др. Регуляция фертильности у кормящих женщин. VI. Контрацептивная эффективность подкожного имплантата прогестерона. Контрацепция. 1984; 30: 311–25. [PubMed: 6509984] Контрацепция. 1997;56:223–32. [PubMed: 9408703]
Контрацепция. 1997;56:223–32. [PubMed: 9408703] [PubMed: 33513241]
[PubMed: 33513241] Расширенное использование вагинального кольца, высвобождающего прогестерон, у кормящих женщин: клинические испытания фазы II. Контрацепция. 2005; 72: 352–7. [PubMed: 16246661]
Расширенное использование вагинального кольца, высвобождающего прогестерон, у кормящих женщин: клинические испытания фазы II. Контрацепция. 2005; 72: 352–7. [PubMed: 16246661]
 дои: 10.1111/j.1365-2265.1982.tb01606.x.
Клин Эндокринол (Oxf). 1982.
PMID: 6958397
дои: 10.1111/j.1365-2265.1982.tb01606.x.
Клин Эндокринол (Oxf). 1982.
PMID: 6958397 PMID: 31019544
Бесплатная статья ЧВК.
PMID: 31019544
Бесплатная статья ЧВК. 2014.
PMID: 26084427
Обзор.
2014.
PMID: 26084427
Обзор.