Сухой кашель — лечение с помощью ингаляций
Кашель относится к самым распространенным симптомам, которые встречаются у пациентов с респираторными инфекциями. Но интересная особенность заключается в том, что он может сигнализировать о самых разных заболеваниях, начиная от простуды и заканчивая серьезными патологиями внутренних органов и систем. В любом случае, сухой кашель – это явление, которое нельзя оставлять без внимания. И если причина длительного кашля не очевидна, это веский повод прийти на прием к врачу.
Еще одна деталь, о которой надо помнить при кашле – кашель – это симптом, у которого есть причина. И бороться только с кашлем, не устраняя его истинную причину, не совсем верная стратегия лечения его.
Что нужно знать о сухом кашле?
Сухой кашель – это кашель навязчивый, изнуряющий, который не приносит облегчения. Главное отличие сухого кашля от продуктивного – не только в отсутствии слизистых выделений, но и в локализации: он образуется в области гортани.
Механизм действия сухого кашля начинается с раздражения задней стенки гортани. Это может возникать под действием вирусов, воспалительных процессов, аллергических реакций или реакций на агрессивные компоненты окружающей среды (дым, едкие запахи и пр.). Реакция на раздражитель передается в мозг и возникает кашлевой рефлекс, целью которого является очищение дыхательных путей. В результате непродуктивного кашля слизистые гортани еще сильнее раздражаются, и возникает новая волна кашля, превращая эту цепочку в замкнутый круг.
В зависимости от причины различают два вида сухого кашля:
- Физиологический. Раздражение слизистых дыхательного тракта возникает под воздействием внешних факторов: аллергенов, газов, едких запахов.
 Чтобы кашель прекратился, достаточно устранить его источник во внешней среде.
Чтобы кашель прекратился, достаточно устранить его источник во внешней среде. - Паталогический. Возникает вследствие внутренних процессов в организме по борьбе с причиной, вызвавшей его: простуды, вирусов, воспалений, нарушений работы внутренних органов и систем, жизнедеятельности эндопаразитов, врожденных и приобретенных заболеваний. Патологический кашель требует точной диагностики и соответствующего лечения.
Терапия сухого кашля ингаляционно
Прежде, чем приступать к лечению сухого кашля, нужно установить точную причину проявления этого симптома. У детей непродуктивный кашель чаще всего возникает на ранних периодах простудных и вирусных заболеваний. В одних случаях он свидетельствует о воспалении гортани и сопровождается першением. В других – свидетельствует о проникновении вируса в нижние органы дыхания. Ребенку не всегда хватает сил откашливать мокроту, особенно, если она недостаточно разжижена. Лечение в этих двух случаях – принципиально разное, и неправильно подобранный препарат может только ухудшить ситуацию.
Непродуктивный кашель у взрослого человека – это реакция на раздражитель: вирусы, воспаление, аллергены, агрессивные внешние факторы, внутренние патологии. Если кашель не проходит на протяжении нескольких недель, месяцев, это может свидетельствовать о постоянном присутствии раздражителей во вдыхаемом воздухе или проявлении хронических болезней.
Ингаляции при сухом кашле считаются одним из самых эффективных и безопасных способов лечения дома. С помощью небулайзера успешно лечится кашель у детей, взрослых, а также у беременных женщин. Терапия сухого кашля с помощью ингаляционных процедур направлена на увлажнение и смягчение слизистой оболочки, снятия воспаления и отека, а также борьбу с причиной его возникновения.
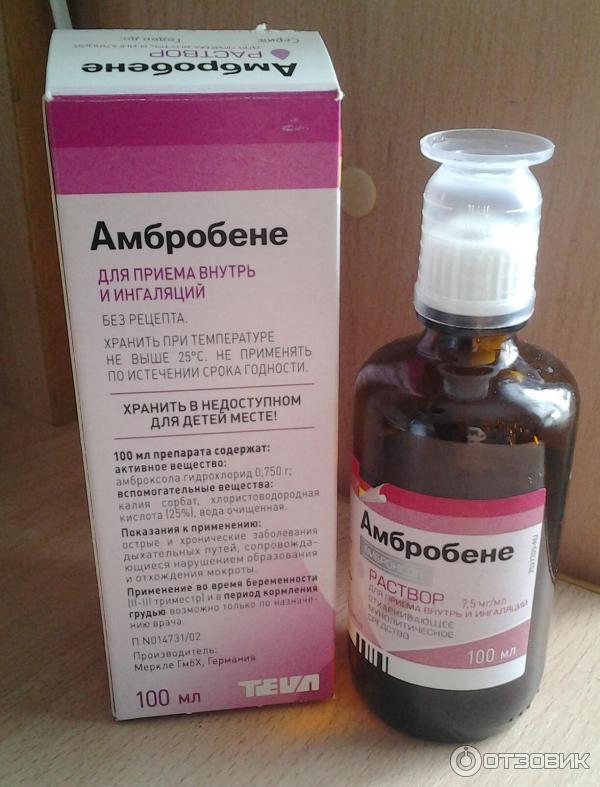
- Для кашля, вызванного аллергическим ответом организма, можно делать ингаляции с Lorde® hyal: это позволит очистить дыхательные пути от аллергенов, увлажнит и успокоит воспаленные слизистые поверхности.

- Если причиной непродуктивного кашля стал вирус, оптимальное воздействие обеспечит АКК®: интраназально его до 8 раз в день.
- Lorde® hyal также стоит порекомендовать, если кашель возник на любом из этапов ОРВИ: этот муколитик способствует разжижению мокроты и облегчает ее выведение наружу.
- Для прямого воздействия на причину кашля вирусной или бактериальной природы лучше всего подойдет Декасан®: по 2 ингаляции в день.
Чтобы ингаляции при кашле были эффективными, нужно удостовериться, что дисперсность аэрозоля, предусмотренная в вашем домашнем небулайзере, подходит для лечения нижних дыхательных органов. Так, в Ulaizer™ Home размер частиц представлен в диапазоне от 0,5 до 10 мкм, что позволяет охватить весь дыхательный тракт. Для ингаляций от кашля подойдут такие насадки, как мундштук (для взрослых) или маска (для детей).
Коделак Нео — предназначен для устранения сухого кашля у детей с 2-х месяцев
КОДЕЛАК® НЕО – мощное средство от сухого кашля у взрослых и детей противокашлевое средство центрального действия.
Преимущества препарата/молекулы
- способствует подавлению сухого кашля, избирательно воздействуя на кашлевой центр;
- способствует снижению частоты, силы и интенсивности кашлевых толчков при сухом кашле;
- оказывает противокашлевое, умеренное бронходилатирующее и противовоспалительное действие, улучшает дыхательную функцию легких;
- начинает действовать уже через 30 минут после первого приема*1,2;
- обладает длительным противокашлевым действием после разового приема:
- до 6 часов – для жидких форм3
- до 12 часов – для таблетированных форм4
- сохраняет противокашлевое действие при длительном применении5;
- обладает благоприятным профилем безопасности:
- не угнетает дыхания;
- не содержит компонентов, вызывающих привыкание;
- разрешен для приема детям с 2-х месячного возраста**;
- возможность применения у беременных со 2-го триместра***;
- возможность применения у лиц с сахарным диабетом — не содержит в качестве подсластителя сахарозы или глюкозы
Преимущества форм выпуска
- 3 формы выпуска обеспечивают возможность применения препарата у лиц разных возрастных групп:
- капли – малышам с 2-х месячного возраста;
- сироп – детям с 3-х лет и взрослым;
- таблетки – лицам старше 18 лет.

- каждая из форм выпуска обеспечивает максимальное удобство применения препарата:
- капли:
- оснащенность флакона крышкой с контролем первого вскрытия
- точность дозирования у малышей благодаря удобному флакону-капельнице
- флакон рассчитан на 440 доз-капель (1 мл = 22 капли)
- сироп:
- оснащенность каждого флакона полиэтиленовой двухкомпонентной крышкой с контролем первого вскрытия, обеспечивающей защиту от самостоятельного употребления препарата детьми;
- удобство жидкой лекарственной формы, обеспечивающей родителям комфортное использование препарата, а малышам легкость глотания;
- удобство и легкость приема – сладковатый вкус и приятный ванильный аромат существенно облегчают процесс приема препарата детьми;
- удобство и точность дозирования – упаковка препарата комплектуется удобной двухсторонней мерной ложечкой, на 2.5 и 5 мл соответственно;
- два варианта фасовки – по 100 и 200 мл во флаконе:
- 100 мл – оптимальный объем для лечения сухого кашля у ребенка 3-6 лет;
- 200 мл – рациональный объем для лечения сухого кашля у ребенка более старшего возраста (6-12 или 12-18 лет), а также у взрослых, предпочитающих жидкие лекарственные формы препаратов для лечения кашля; оптимально подойдет семьям с часто болеющим ребенком или несколькими детьми.

- таблетки:
- небольшой размер таблетки, облегчающий процесс глотания лекарственного препарата;
- таблетки, покрытые пленочной оболочкой, предупреждающей появление неприятных вкусовых ощущений в процессе приема препарата;
- таблетки с модифицированным высвобождением обеспечивает стабильное ровное поддержание концентраций действующего вещества и возможность снижения кратности приема препарата до 2 раз в сутки.
Показания к применению
- сухой кашель любого происхождения, при:
- «простудных» заболеваниях;
- гриппе;
- коклюше;
- других состояниях.
- для подавления кашля в предоперационном и послеоперационном периодах;
- при хирургических вмешательствах и бронхоскопии.
Линейка безрецептурных препаратов от кашля КОДЕЛАК® специально разработана с учетом этапности кашля при острых респираторных заболеваниях:
- в начале заболевания, на этапе сухого кашля, может применяться КОДЕЛАК® НЕО.

- в последующем, при влажном кашле, в том числе при кашле с затрудненным отхождением мокроты, можно использовать КОДЕЛАК® БРОНХО (у детей – КОДЕЛАК® БРОНХО с чабрецом).
- в период выздоровления, когда наблюдается остаточный сухой или малопродуктивный кашель, для облегчения состояния пациентов может использоваться КОДЕЛАК® НЕО.
Другие формы выпуска
Полезная информация
Ингаляция с содой от кашля: паровые и небулайзер
Ингаляция с содой — очень популярный способ, оказывающий смягчающее и противовоспалительное действие.
Суть ингаляционного метода заключается в том, что процесс терапии происходит непосредственно в дыхательных путях и не затрагивает ЖКТ, обеспечивая безопасность внутренних органов.
Лечебный эффект достигается путем преобразования бикарбоната натрия в мельчайшие частицы и их попадания сперва на слизистую дыхательной системы, а затем в кровь и лимфу.
Процедура помогает устранить симптомы заболеваний дыхательных путей.
Польза метода
Обычно ингаляцию назначают при вирусных и простудных заболеваниях, при бронхите, бронхиальной астме, тонзиллите и ларингите. Метод считается результативным при лечении туберкулеза, пневмонии, гайморита. Ингаляция оказывает антибактериальное воздействие, разжижает скопившуюся слизь, способствует увлажнению слизистой и устранению ее отечности.
Процедура, выполненная с использованием соды, имеет ряд преимуществ. Пищевую соду в качестве ингаляции разрешается применять беременным женщинам и детям до одного года (с помощью небулайзера).
Интересное видео:
Бикарбонат натрия используется для лечения разных заболеваний и имеет широкий спектр целебного действия.
- препятствует размножению болезнетворных организмов;
- обладает противовирусным и противогрибковым эффектом;
- снимает отечность органов дыхательной системы;
- разжижает мокроту и активизирует процесс ее выведения из носоглотки;
- устраняет сухость в носу;
- очищает гайморовые пазухи;
- оказывает спазмолитическое, антигистаминное и обезболивающее воздействие;
- восстанавливает мягкие ткани.

Целебные качества соды позволяют применять ее для лечения многих простудных и воспалительных болезней, которые сопровождаются сухим или влажным кашлем, насморком, болями в горле и заложенностью носа.
Противопоказания
Ингаляцию с содой нужно делать, соблюдая требования и не злоупотребляя способом. Перед проведением процедуры с содой обязательно нужно изучить противопоказания. Ингаляцию не рекомендуется делать при наличии гипертонических заболеваний, патологий сердечно-сосудистой системы, а также при:
- Повышенной температуре (выше 37 градусов). Перед ингаляцией необходимо измерить температуру. Показатель нельзя игнорировать.
- Повышенном давлении. Если АД повышено, вдыхать натрий не советуется, поскольку это может ухудшить состояние;
- Аллергической реакции на соду. Для того чтобы проверить реакцию организма на соду, нужно нанести раствор на обратную сторону локтя. Если спустя некоторое время красные пятна не появляются, можно делать ингаляцию с содой.

- Присутствии гноя или крови в мокротных массах. Содовые ингаляции в таком случае могут вызвать серьезные осложнения;
- Патологии легких. При таком диагнозе ингаляцию проводят в стационарных условиях.
Как делать при кашле в домашних условиях
Пищевая сода успешно применяется для лечения инфекционных респираторных заболеваний. При заболеваниях дыхательной системы бикарбонат натрия используется внутрь, а также для наружного применения. Вещество применяют для компрессов, полоскания горла, промывания носоглотки и ингаляции.
Использовать соду нужно правильно: это обеспечит максимальный эффект. Содовый раствор для ингаляции готовят, разводя в 1л воды 1 столовую ложку пищевой соды. Вода должна быть кипяченой и остуженной до температуры 40 градусов.
- Детям процедуру проводят со слабым раствором (1 чайная ложка на 1 л воды) более низкой температуры.
- Для лечения насморка путем ингаляции содовым раствором на 1 л воды нужно взять 5 столовых ложек соды.

- Содовые ингаляции можно делать обычным и паровым способами, а также с использованием небулайзера. Раствор соды для небулайзера правильно купить в аптеке, поскольку приготовленный в домашних условиях раствор может повредить прибор. Для ингаляции небулайзером взрослому пациенту нужно 3-4 мл содового раствора, а ребенку – 1-2 мл.
- Детям до 5 лет при кашле ингаляцию можно делать только при помощи небулайзера, паровой способ для маленьких пациентов запрещен.
- При насморке, першении и болей в горле в содовый раствор можно добавить 1-2 капли эфирного масла. Полезно использование масла чайного дерева, а также кедрового, лимонного, бергамотового, пихтового, эвкалиптового масел. Ингаляция с добавлением эфирных масел противопоказана маленьким детям.
- Содовые ингаляции с использованием небулайзера показаны при кашле, простуде, ларингите, трахеите, бронхите, пневмонии, бронхиальной астме.
- Успокаивающее воздействие имеет ингаляция с добавлением в содовый раствор морской соли.
 На 1л раствора требуется добавить 1 чайную ложку морской соли. Использовать нужно соль, не содержащую ароматических добавок.
На 1л раствора требуется добавить 1 чайную ложку морской соли. Использовать нужно соль, не содержащую ароматических добавок. - Эффективной является ингаляция с содой и чесноком. В 700мл кипятка добавляют две головки измельченного чеснока и чайную ложку пищевой соды. Раствор должен вспениться.
- Результативной при боли в горле является ингаляция с йодом и содой. Процедура способствует заживлению поврежденных тканей. Антисептическое действие такого раствора удвоенное. Противопоказан такой раствор пациентам с болезнями щитовидной железы и аллергией на йод.
- При кашле полезной является ингаляция с картофелем и содой. Нужно отваривать тщательно вымытый неочищенный картофель, слить жидкость, разминать корнеплод, добавить щепотку соды. Больному следует склониться над кастрюлей с картофелем, накрыть голову полотенцем и дышать паром 10 минут.
- Для разжижения и выведения мокроты и для уменьшения воспаления рекомендуются ингаляции с содой и ромашкой, шалфеем, эвкалиптом и другими целебными травами, содержащими эфирные масла.
 Ингаляция с содой при ларингите практически всегда проводится с добавлением масел розы, персика, эвкалипта, лимона, пихты, можжевельника, а также других целебных трав и растений. Эфирные масла добавляют в готовый содовый раствор и вдыхают лечебные пары, прикрываясь полотенцем или пледом. Данная терапия хорошо переносится больными и дает быстрый эффект. Отхождение мокроты начинается сразу после процедуры. Щелочные составы уменьшают опухлость слизистой оболочки за счет повышения осмотического давления в дыхательных органах. Процедура активизирует кашлевой рефлекс, если он подавлен.
Ингаляция с содой при ларингите практически всегда проводится с добавлением масел розы, персика, эвкалипта, лимона, пихты, можжевельника, а также других целебных трав и растений. Эфирные масла добавляют в готовый содовый раствор и вдыхают лечебные пары, прикрываясь полотенцем или пледом. Данная терапия хорошо переносится больными и дает быстрый эффект. Отхождение мокроты начинается сразу после процедуры. Щелочные составы уменьшают опухлость слизистой оболочки за счет повышения осмотического давления в дыхательных органах. Процедура активизирует кашлевой рефлекс, если он подавлен. - Если выбор дополнения для содового раствора остановлен на целебных растениях, то при приготовлении следует 1 столовую ложку сухой травы залить 200мл воды, довести состав до кипения, добавить чайную ложку соды, немного остудить, а затем провести ингаляцию.
Чтобы процедура была эффективной необходимо соблюдать несложные правила:
- процедуру разрешается делать не ранее, чем через 90 минут после приема еды;
- до начала процедуры нужно снять с шеи все аксессуары и одежду, стесняющую дыхание;
- нельзя использовать кипяток, поскольку он может вызвать ожог дыхательных путей.
 Идеальной считается вода температуры от 40 до 55 градусов для взрослых и 30 градусов для детей;
Идеальной считается вода температуры от 40 до 55 градусов для взрослых и 30 градусов для детей; - продолжительность одного сеанса составляет 8 минут для взрослых и максимум 5 минут для детей. Проводить ингаляцию разрешается до двух раза в день;
- после процедуры нужно час воздержаться от выхода на улицу, питья, еды. Желательно в это время не разговаривать;
- ингаляцию детям до года делают небулайзерами. Паровой способ для малышек такого возраста категорически запрещен.
Категорически запрещается сильно наклоняться над емкостью с раствором, поскольку такие действия могут привести к ожогам слизистой оболочки.
Ингаляция с содой при сухом кашле
Сухой кашель свидетельствует о воспалительном процессе в верхних дыхательных путях. Характерным для сухого вида кашля является отсутствие отделяемой мокроты. Симптом проявляется при бронхите и пневмонии, воспалении трахеи и гортани, а также при аллергической реакции. Сухой и мучительный, или, как его называют, лающий кашель, начинает беспокоить ночью.
Ингаляцию можно проводить в это самое время. Полезным и эффективным для такого случая является один из рецептов содового раствора с добавлением дополнительного компонента. Нужно в 1 л горячей воды растворить 1 ст. л. соду и наклониться над паром, накрываясь полотенцем.
Поток мельчащих частиц вещества в период процедуры попадает в дыхательные пути и не рассеивается в воздухе.
Интересное видео: Ингалятор махольда — лечение кашля ингаляцией с содой и перекисью
Полезны для лечения сухого кашля следующие способы:
- Сода с маслом эвкалипта. Для приготовления раствора потребуется 3 капли эфирного масла на 1 стакан воды. Эвкалиптовое масло оказывает антисептическое и противовирусное действие, оно эффективно не только при простудных заболеваниях, но и при запущенной форме гайморита.
- Сода с настоями целебных трав. Сода с ромашкой и шалфеем помогает уменьшить воспаление, ускорить и облегчить процесс отхаркивания мокроты.
 На стакан воды нужно взять 1 ч. л. соды и по одной столовой ложке листьев каждого растения.
На стакан воды нужно взять 1 ч. л. соды и по одной столовой ложке листьев каждого растения.
Для лечения сухого кашля паровые процедуры нужно проводить в течение 2-3 дней, максимум 2 раза в день.
Рецепт с содой и картошкой
Картофель нужно сварить, слить воду и посыпать содой. Затем следует приступить к вдыханию пара, закрываясь полотенцем. Продолжительность процедуры должна составлять не более 5-10 минут.
В небулайзере, пропорции
Если дома под рукой имеется специальный аппарат — небулайзер, лечить простудные заболевания становится значительно легче. Прибор очень удобный в использовании, компактный, его можно легко транспортировать.
Ингаляции с небулайзером разрешается делать беременным и кормящим женщинам, детям до года. Важным преимуществом процедуры с использованием данного аппарата является то, что им можно воспользоваться и при наличии повышенной температуры.
Для проведения ингаляции небулайзером можно использовать содовый раствор, приготовленный в домашних условиях, а также аптечный раствор под названием Сода-буфер.
Оба раствора перед применением нужно развести не водой, а физраствором, то есть 0,9% раствором соли. Домашний раствор соды готовится легко. На литр такой жидкости требуется 1 чайная ложка соды, а на пол-литра — ½ ч. л.
При использовании аптечной соды необходимо ознакомиться с инструкцией, прилагаемой к средству, и приготовить лекарство согласно указаниям.
С использованием небулайзера можно лечить бронхит, насморк и простудные заболевания дыхательных путей.
При насморке
Насморк появляется при смене погоды, при простуде и выявляется заложенностью носа. Ингаляция с содой при боли в горле и насморке проводится содовым раствором с добавлением разных компонентов. Это позволяет быстро устранить неприятные симптомы и свободно дышать.
Эффективной считается ингаляция по обычному рецепту, когда в литре кипятка просто растворяют 1 ст. л. соды. В соду можно добавить и эфирные масла, целебные травы, чеснок. Все эти вспомогательные компоненты помогут быстро вылечить насморк.
Содовые ингаляции для детей
Содовые ингаляции разрешается применять для детей после 1 года. Грудничкам ингаляции разрешается делать только с помощью небулайзера. Дозировку и продолжительность проведения процедуры предварительно нужно согласовать с педиатром.
Лечение детей путем ингаляции запрещается при наличии серьезных патологий сердечно-сосудистой системы и дыхательного аппарата, а также при индивидуальной непереносимости соды или компонентов, которые добавляются в раствор для процедуры.
Терапию с применением ингаляции для детей можно проводить по рецептам для взрослых. Если процедура выполняется паровым способом, то важно следить, чтобы температура воды не превышала 30 градусов, также советуется использовать более слабый содовый раствор.
Во время процедуры рядом с ребенком должен находиться взрослый, который будет контролировать процесс, поскольку неосторожное движение может стать причиной ожога.
Ингаляция с содой и йодом, пропорции
Ингаляция с содой и йодом помогает при простудных заболеваниях, при болях в горле, заложенности носа и воспалении бронхов, а также при вирусных заболеваниях дыхательных путей.
Ингаляция с содой при астме
Высокая эффективность ингаляций при бронхиальной астме является причиной того, что данный метод стал одним из основных для лечения астматической болезни.
Существенная польза этих процедур объясняется спецификой проникновения лекарства в организм вовремя. В терапии бронхиальной астмы применяются компрессионные или ультразвуковые небулайзеры.
Их различием является способ, которым используемый медикамент преобразуется в аэрозольное облако.
Однако лечение астмы содой не разрешается. Раствор соды сушит дыхательные пути, а также может вызвать отек бронхов. Проводить ингаляции с содой без разрешения врача запрещается. Содовый раствор не рекомендуется использовать с некоторыми моделями небулайзеров.
Еще одной причиной, по которой при астме содовые ингаляции запрещаются, является то, что кипяченая вода, попадая в бронхи, вызывает сильный отек слизистой и может спровоцировать развитие приступа.
Для лечения астмы с помощью небулайзера применяются препараты для расширения бронхов, лекарственные средства для разжижения и выведения мокроты, кромоглициевая кислота для стабилизации мембраны тучных клеток и купирования уже начинающегося приступа удушья, а также гормональные противовоспалительные препараты.
Ингаляция при насморке
Полезными и действенными способами лечения насморка являются:
- ингаляция с содой и пихтовым маслом. Сочетание этих двух компонентов позволяет устранить насморк и очистить гайморовы пазухи;
- ингаляция с содой и настойкой эвкалипта. Раствор помогает снять отечность слизистой носоглотки и активизировать выведение мокроты;
- содовый раствор в сочетании с настойкой прополиса (5г). Жидкость обладает сильным антибактериальным свойством.
Популярным и действенным способом для лечения насморка является раствор, приготовленный на основе соды и почек сосны. Целебный раствор готовят из 2 ст. л. хвои, которую заливают 1 л кипятка с добавлением 1 ст. л. соды. После ингаляции с таким раствором дыхание нормализуется, становится легким и свободным.
л. соды. После ингаляции с таким раствором дыхание нормализуется, становится легким и свободным.
Ингаляция с содой — очень результативный и доступный способ. Делать процедуру нужно строго по пропорциям, только после консультации с врачом.
Отзывы
Дорогие читатели, нам очень важно Ваше мнение — поэтому мы будем рады отзывам о результатах проведения ингаляции с содовым раствором в х, они будут полезны другим пользователям!
Тамара
У меня дети школьники, и вирусные заболевания дыхательных путей, насморки, грипп часто беспокоят их. При первых же признаках сразу делаем ингаляцию с содой. При насморке в содовый раствор добавляю чеснок в измельченном виде или ромашку с шалфеем. Ингаляция в домашних условиях помогает быстро, не требует больших затрат и безопасна для здоровья.
Ева
Часто болею ларингитом. Болезнь нелегкая, сопровождается сильными болями в горле, даже говорить порой бывает трудно. Очень помогает ингаляция с содой и с маслом эвкалипта. После такой процедуры просто нужно тепло укутать горло шарфом и не разговаривать час. Попробовала ингаляцию с содой и йодом, как-то сушит горло, мне больше с эфирными маслами подходит.
После такой процедуры просто нужно тепло укутать горло шарфом и не разговаривать час. Попробовала ингаляцию с содой и йодом, как-то сушит горло, мне больше с эфирными маслами подходит.
Интересное видео:
Как сделать содовый раствор для ингаляций небулайзером при кашле: дозировка детям и взрослым
Содовые ингаляции с использованием небулайзера снимают как сухой непродуктивный кашель, так и облегчают мокрый. Эти процедуры можно назвать универсальными в лечении всех видов кашля.
Они разжижают слизь, чем облегчают откашливание, а также увлажняют воспаленные участки носоглотки при сухом кашле. При влажных приступах ингаляции снимают отек, помогают отхождению мокроты и улучшают откашливание.
При возникновении аллергического кашля раствор уменьшит воспаление, снимет жжение, сухость, боль.
Достигается положительный эффект от содовых ингаляций только при грамотном их проведении, неправильное использование небулайзера может ухудшить состояние больного.
Показания для ингаляций небулайзером
Перед тем как сделать содовый раствор и провести процедуру ингаляции в домашних условиях взрослым или детям, следует проконсультироваться с врачом.
Содовый раствор обладает рядом целебных свойств, от которых и зависит его применение:
- Сода — это слабая щелочь, губительно действующая на кислую среду, в которой обитают патологические микроорганизмы. Процедуру можно применять при ОРВИ, гриппе, ангине, фарингите и других вирусных и бактериальных инфекциях.
- Раствор, продуцируемый небулайзером, разжижает вязкий секрет, что способствует его отхождению. При сухом кашле наступает откашливание, а при влажном процесс отделения мокроты облегчается. Манипуляция быстро и эффективно избавляет от кашля при бронхитах, бронхопневмониях и внебольничных пневмониях.
- Вещество расширяет сосуды, снимает отечность, что способствует устранению таких симптомов, как першение, боль, жжение в горле. Оно эффективно при всех видах кашля: вирусном, бактериальном, аллергическом.

Когда процедура противопоказана
Нельзя проводить ингаляции с содой при лихорадке с температурой тела более 38 градусов. Это вызовет еще большее повышение температуры. Не проводят процедуру и для беременных во время токсикоза.
- Наличие аллергии на соду также станет причиной отказа от манипуляции.
- Не пользуются раствором лица с высоким АД и пациенты, у которых есть заболевания сердца и сосудов.
- Не показаны процедуры с помощью ингалятора пациентам с локальным гнойным образованием в дыхательных путях, а также больным с онкологическими процессами при раке легких.
Как приготовить раствор
Для небулайзера покупают в аптеке специальный состав Сода- буфер. Его разводят физраствором (тоже из аптеки) согласно инструкции.
Если найти такой раствор в аптеке не удалось, то можно приготовить его самостоятельно. Для этого нужно взять 12 г (1 ч. л.) пищевой соды и развести в 1 л физраствора.
Обязательно нужно придерживаться дозировки и правильных пропорций в приготовлении раствора. Слишком маленькие дозы не помогут вылечить кашель, а чересчур большие способны вызвать опасные осложнения.
С содой для усиления действия используют специальный препарат Эвкалипт (покупают в аптеке), он изготовлен из вытяжки эвкалипта и дает эффективный результат.
Полезно проводить ингаляции с содой и йодом или медом, подсолнечным или эфирным маслом (эвкалипт, ментол, шалфея). Но проводить такие процедуры нужно над паром, не используя небулайзер. Народные методики и рецептуры к ним созданы исключительно для паровых ингаляций.
- Слишком мелкие частицы этих смесей, разбитые ингалятором, при попадании в бронхи, бронхиолы, легкие могут спровоцировать нарушение газообмена и вызвать тяжелые последствия, вплоть до летального исхода.
- Для разведения соды нельзя использовать минеральную воду — она не стерильна.
- Общие требования:
- Начинать ингаляцию следует за 1 час до еды или через 1,5 часа после нее.
- Не курить за 1,5 ч. до манипуляции.
- Приготавливая состав, следить за его температурой, она должна быть не выше +60 градусов, это позволяет получить лечебный эффект и не обжечь слизистую носоглотки.
- При лечении кашля вдыхать нужно ртом, а выдыхать носом. При насморке следует вдыхать носом и выдыхать ртом (для таких ингаляций нужна специальная маска).
- После окончания процедуры не выходить на улицу в течение 1,5-2 часов.
- После завершения манипуляции требуется покой.
Последовательность проведения процедуры
Перед началом процедуры настраивают ингалятор. Для содовых больше подходят компрессорные ингаляторы (небулайзеры), так как их устройство позволяет выбирать нужный размер производимых частиц (хотя и создает много шума). Наиболее эффективным будет вдыхание частиц следующих размеров:
- 5-10 мкм при простуде и кашле, вызванном другими патологиями верхних дыхательных путей;
- 2-5 мкм, если симптомы спровоцированы заболеваниями бронхов;
- 0,5-2 мкм, если кашель сопровождает болезни легких.
Ингаляции для детей
Содовые процедуры новорожденным до года не прописывают, для детей до 7 лет ингаляции назначает доктор, он же определяет их количество и продолжительность. Для детей более старшего возраста схема лечения следующая:
| Возраст | Количество раствора | Длительность процедуры | Количество за день |
| 3-5 лет | 1 мл | 3- 5 минут, обязательно начинают с 3-х | 2 раза |
| 5- 10 лет | 3 мл | 3-5 минут, обязательно начинают с 3-х | 2-3 раза |
| 10-15 лет | 3-5 мл | 3-5 минут, обязательно начинают с 3-х | 2-3 раза |
| 15-18 лет | 5-7 мл | 5-10 минут | 3 раза |
Во время содовой ингаляции следует закрыть глаза.
Проведение процедуры для взрослых
Все рекомендации для детей, а также общие советы обязательны для выполнения и взрослыми. Для них обычная норма лечения составляет 3-4 процедуры в день по 10-15 минут (пока не закончится лекарство). Объем препарата должен быть 5-10 мл.
По следнюю ингаляцию проводят до 19-00. Курс лечения оканчивают после наступления видимого улучшения.
При беременности делают процедуру не более 10 минут, при этом всегда начинают с 5 минут. В сутки можно проводить не более 2 ингаляций, а между ними должен быть перерыв минимум в 4 часа.
Особенности ингаляций с содой
После ингаляции ополаскивают теплой кипяченой водой резервуар для лекарства и маску или наконечник. Это позволяет удалить остатки средства и вредные микроорганизмы. Затем их просушивают.
Мыть ингалятор нужно обязательно после каждой процедуры.
При необходимости проводить ингаляции с несколькими составами перед лечением следует проконсультироваться об их последовательности с доктором.
Ингаляции небулайзером с содовым раствором – это эффективный способ борьбы со всеми видами кашля. Процедура облегчит сухой кашель, сделает мокроту менее вязкой, снимет отечность и воспаление слизистой. Но чтобы не навредить своему здоровью, важно соблюдать основные правила проведения процедуры.
Загрузка…
Ингаляции с содой в небулайзере — рецепт раствора
Главная › Здоровье
07.11.2017. Статья обновлена: 23 мая 2020.
Ингаляция спасает при кашле, насморке, астме и многих других заболеваниях. Хорошие результаты показывает применение покупных и самодельных содовых растворов в небулайзере. С помощью него мельчайшие частицы полезного вещества поступают прямо в дыхательные пути.
Depositphotos.com. belchonock.
Ингаляция — что это
Ингаляция — это физиотерапия, в ходе которой больной вдыхает пары с действующим веществом. Этот способ помогает доставить полезные элементы сразу в нужное место.
Они положительно влияют на все органы и поверхности, с которыми взаимодействуют — верхние дыхательные пути, слизистую оболочку носоглотки и легкие.
Традиционно дышать парами необходимо над посудой, в которую налит специально приготовленный горячий раствор.
Не так давно для этого изобрели ингаляторы, которые могут самостоятельно разогревать раствор до необходимой температуры.
Такой метод лечения небезопасен, так как есть риск обжечь слизистую оболочку или кожу лица. Это делает ингаляцию практически недоступной процедурой для маленьких детей.
Сегодня выпускают специальный прибор — небулайзер, который помогает безопасно лечить в домашних условиях ряд острых и хронических заболеваний.
Преимущества небулайзера
Небулайзер — это ингалятор с большими возможностями.
- Мелкие частицы лекарства, размером в 1–10 микрон, с помощью воздушной струи доставляются в бронхи, достигая альвеол. При дыхании они распределяются по всем отделам системы дыхания.
- Небулайзер легко использовать в домашних условиях, так как он имеет простую и понятную конструкцию.
- Прибор действует целенаправленно, минуя ЖКТ и систему кровообращения, что предотвращает появление побочного эффекта.
- Достаточно налить необходимую дозу лекарства, и оно будет самостоятельно подаваться в течение всей процедуры.
- Делать сильный вдох при этом не нужно, так как вещество поступает в дыхательные пути даже при обычном ритме дыхания.
Польза соды при ингаляции
Сода — это натуральный муколитик, который способен эффективно разжижать выделения.
Попадая на слизистую оболочку, вещество нейтрализует кислотную среду, чем приостанавливает рост и размножение патогенных микроорганизмов.
Благодаря этому часто используют ингаляции с содой от кашля.
Бикарбонат натрия хорошо показывает себя при лечении сухого кашля.
А при влажном он хорошо облегчает процесс выведения мокроты.
Полезное действие соды обусловлено следующими свойствами:
- устранение отеков;
- снятие воспалений;
- удаление слизистых образований из носоглотки;
- ускорение процесса заживления;
- выведение мокроты из органов дыхания.
Содовая ингаляция оказывает антисептическое и противомикробное действие. Она успокаивает и увлажняет раздраженные стенки носоглотки, поэтому хорошо помогает от насморка.
Эффект будет заметен уже после первого применения. Количество отделяемой мокроты заметно увеличится.
Показания
Ингаляции содой проводятся при наличии следующих заболеваний и симптомов:
- все виды кашля;
- хронический тонзиллит;
- ангина;
- отит;
- гайморит;
- заболевания верхних дыхательных путей;
- простуда;
- ларингит.
Процедура иногда используется для лечения начальной стадии рака легкого. При этом она назначается и полностью контролируется врачом.
Противопоказания
Запрещается делать ингаляции с содой в небулайзере при наличии следующих заболеваний:
- индивидуальная непереносимость какого-либо компонента смеси;
- предрасположенность к частым носовым кровотечениям;
- гипертония;
- сердечно-сосудистые патологии;
- гнойные заболевания системы дыхания;
- инфаркт;
- инсульт;
- аритмия;
- тахикардия;
- спонтанный пневмоторакс.
У детей до 7 лет целесообразность использования этого метода лечения определяет врач в индивидуальном порядке. Это же требование относится к кормящим и беременным женщинам.
Правила применения небулайзера
- Процедуры проводятся только после консультации врача.
- Перед сеансом нельзя принимать отхаркивающие препараты.
- Строго проверяется срок годности всех компонентов.
Ингаляция с содой при кашле в домашних условиях. Полное описание
- Ингаляции с содой – довольно старый способ борьбы с кашлем и насморком, который приобретает все большую популярность в последние годы.
- И не удивительно, ведь это дешевое средство способно быстро облегчить состояние, как при заболеваниях вирусной природы, так и бактериальной.
- Сода или бикарбонат натрия прочно обосновалась на кухне каждой хозяйки, но этот простой и дешевый продукт способен не только улучшить вкус выпечки, но и помочь человеку справиться с кашлем и насморком.
В чем польза содовых ингаляций: виды и способы терапии
Ведь при ингаляционном способе введения он обволакивает слизистые оболочки дыхательных путей тонкой пленкой, что приводит к уменьшению их раздражения и, соответственно, снижению частоты и интенсивности сухого кашля, устранению боли в горле.
А при влажном кашле или насморке он способствует разжижению и облегчению выведения мокроты и соплей.
Кроме того, бикарбонат натрия это щелочь, поэтому он повышает кислотность среды. Это создает неблагоприятные для большинства патогенных микроорганизмов условия, поэтому они прекращают размножение или даже погибают.
В том, как сделать ингаляцию с содой в домашних условиях, на помощь могут прийти современные небулайзеры, паровые ингаляторы или старая добрая кастрюля и полотенце или другое приспособление.
Поэтому различают паровые процедуры и вдыхание взвеси мелкодисперсных частичек раствора, продуцируемой небулайзером.
Ингаляции пищевой содой: показания к применению
Бикарбонат натрия обладает противовоспалительными, бактерицидными и муколитическими свойствами, поэтому его можно использовать при:
Гайморите.Это заболевание, сопровождающееся воспалением слизистых придаточных пазух носа.Хроническом тонзиллите.Это воспалительный процесс, затрагивающий глоточные и небную миндалины.Ларингите, трахеите или ларинготрахеите.Так называют воспаление слизистых гортани и трахеи соответственно, что в основном проявляется навязчивым сухим кашлем. При ларингите, как и при трахеите, часто присутствует осиплость голоса.Ангине.Это острая бактериальная инфекция, при которой образуется серовато-белый налет на глоточных миндалинах и появляется сильная боль в горле.Бронхите.Это воспаление слизистых бронхов. При бронхите наиболее выраженным признаком является сильный кашель.Рините различной этиологии.При насморке, особенно с вязкими густыми соплями, бикарбонат натрия разжижит слизь и облегчит носовое дыхание.
Поэтому не стоит сомневаться, можно ли делать ингаляции при сухом, влажном, аллергическом кашле, боли в горле и насморке любой природы.
Существует мнение, что они могут облегчить состояние даже при раке легких (при метастазах). Но в таком случае они не способны привести к выздоровлению, а лишь снизить количество и интенсивность приступов кашля.
Паровая ингаляция: описание процедуры
Манипуляция проводится с помощью парового ингалятора или емкости с горячим раствором, в качестве таковой может выступать кастрюля, чайник и т.д.
Если в первом случае все понятно, то ингаляции паром с содой над кастрюлей следует проводить, накрывшись с головой полотенцем. Но удобнее и безопаснее использовать с этой целью чайник.
В носик чайника вставляют конус или трубочку, предварительно свернутую из плотной бумаги. Его прислоняют к лицу так, чтобы были закрыты нос и рот одновременно, если наблюдаются признаки поражения и верхних, и нижних дыхательных путей.
Если же у больного присутствует только кашель или боль в горле, то конец свернутой трубки вводят в рот.
Чтобы приготовить содовый раствор для ингаляций от кашля, важно знать, сколько соды класть взрослому человеку и ребенку.
- Так, для взрослых больных на 200 мл воды ее нужно не более ½ чайной ложки или столовой ложки на литр жидкости.
- Детям же до 5-ти лет на литр воды достаточно 1 ч. л. Для лечения ринита соотношение будет другим: на литр воды берут 5 столовых ложек порошка.
- Чтобы процедура принесла только пользу, необходимо соблюдать несколько несложных правил:
- 1
- Дышать над содой можно не ранее, чем через 90 минут после последнего приема пищи.
- 2
- До начала манипуляции следует снять с шеи все аксессуары и одежду, стесняющие дыхание, например галстук, плотно прилегающее украшение и пр.
- 3
Ни в коем случае нельзя использовать кипяток, так как это может вызвать ожог слизистых оболочек дыхательных путей. Идеальная температура раствора 55 °С для взрослых и 30 °С для детей.
4
Длительность одного сеанса составляет примерно 8 минут для взрослых, и 3–5 минут для деток. Их проводят до 2-х раз в сутки.
5
После процедуры нужно как минимум час воздерживаться от выхода на улицу, питья и еды, избегать сквозняков. Также желательно в это время не разговаривать.
6
Детей до года паром не лечат, поскольку это чревато ожогами. Чтобы помочь грудничку, лучше выбирать небулайзеры.
Ингаляции с содой в небулайзере: методика
Небулайзеры – современные приборы, позволяющие равномерно орошать поверхность слизистых различных отделов дыхательных путей. Приготовление содового раствора для небулайзера состоит в том, что в 1 л физраствора нужно развести чайную ложку порошка.
Для одного сеанса взрослым берут 4 мл готового средства, сколько нужно соды детям рассчитывают, исходя из возраста ребенка. Но изменяют не пропорции приготовления средства, а используемый для манипуляции объем. Так, малышам первых лет жизни достаточно 1-го мл, старше 4 лет – 2 мл и т.д.
Тем не менее его можно заменить готовым аптечным препаратом сода-буфер. В таком случае можно быть полностью уверенным, что дозировка лекарства не превышена. Поэтому для детей лучше выбирать его. Для одной процедуры берут 1 мл медикамента и 3 мл физраствора.
- Говоря о том, как правильно делать ингаляцию содой, нужно учитывать, с какой целью они проводятся.
- Так, при лечении заболеваний носа и носоглотки следует использовать назальные насадки, а при борьбе с патологиями горла и нижних дыхательных путей выбирают мундштук.
- При лечении детей младшего возраста всегда применяют маску, закрывающую рот и нос одновременно.
Ингаляции с содой при сухом кашле
Такой кашель типичен для:
- трахеита;
- ларингита;
- бронхита;
- пневмонии;
- бронхиальной астмы и т.д.
Сода при кашле может начинать использоваться самостоятельно с первых дней течения болезни, но при условии отсутствия лихорадки. Можно ли при температуре проводить ингаляции мы поговорим ниже.
Обычно для улучшения состояния требуется 2–3 дня, если за это время положительных сдвигов нет, обязательно нужно обратиться к врачу, так как возможно развитие пневмонии. В таких случаях лечение всегда комплексное и обязательно включает антибиотики и препараты от кашля.
Дополнительные народные рецепты
Чтобы придать средству дополнительных свойств, в него добавляют новые ингредиенты. Их выбор определяется особенностями имеющегося заболевания, его течением и целью процедур.
В большинстве случаев для лечения, изначально готовят базовый раствор пищевой соды, рецепт которого приведен выше, и только потом в него вводят другие вещества.
С содой и йодом
Йод – сильный антисептик, поэтому его рекомендуется использовать при бактериальных инфекциях. Для оказания терапевтического действия в 1 л базового раствора достаточно ввести пару капель йода.
С солью и содой
От заложенности носа и для облегчения выведения вязкой мокроты можно готовить содовый раствор с солью: на стакан воды требуется ½ ч. л. натрия хлорида и бикарбоната.
Поэтому он крайне редко провоцирует появление признаков завышенного содержания соли в применяемых растворах, как то ощущение жжения, дискомфорт и т.д.
С картошкой и содой
Картофель отваривают и сливают воду. Цельные клубни или размятые в пюре посыпают 1 щепоткой соды. Больной склоняется над кастрюлей со смесью и накрывает голову полотенцем или пледом. Длительность сеанса – 5–10 минут.
С чесноком и содой
3 головки чеснока измельчают, заливают 2-мя стаканами кипятка, доводят до кипения и проваривают 5 минут. В немного остывшее средство добавляют соду в соответствующей возрасту дозе.
Обычно такую процедуру рекомендуют проводить на ночь. Она прекрасно подходит при любых простудных заболеваниях, в особенности при болезнях горла.
С Валидолом и содой
Метод достаточно спорный, хотя считается, что он помогает восстановить осипший голос. Его суть состоит в растворении 4-х таблеток Валидола в 0,5 литра горячей воды и ½ ч. л. соды.
С маслом эвкалипта
Многие эфирные масла обладают мощными антисептическими и противовирусными свойствами, одними из наиболее популярных являются масла эвкалипта, пихты и чайного дерева.
Они не только способствуют скорейшему выздоровлению при простуде, но и быстро нормализуют носовое дыхание, то есть их действие сравнимо со звездочкой.Для проведения ингаляции в начальный раствор добавляют не более 3 капель выбранного масла. Такие процедуры показаны при ОРЗ, а также хорошо помогают при гайморите.
С настоями лекарственных трав
Часто для скорейшего устранения воспаления и облегчения отхаркивания рекомендуют делать процедуры с ромашкой и шалфеем. Травы берут по 1 ст. л. и заливают стаканом кипятка. Дав средству настояться, в него добавляют соду в возрастной дозировке.
Противопоказания
Любые ингаляции противопоказаны при температуре тела выше 37,5 °С. Также не стоит их проводить при:
- повышенной чувствительности к компонентам смеси;
- присутствии гноя в мокроте;
- туберкулезе;
- повышенной ломкости сосудов, что может проявляться частыми кровотечениями из носа;
- гипертензии;
- серьезных патологиях сердечно-сосудистой системы.
Манипуляцию следует немедленно прекратить при возникновении малейших нарушений с дыханием, например, одышке.
Содовые ингаляции при беременности: можно ли делать?
Для будущих мам ингаляционная терапия, в частности, со щелочными растворами, при ОРЗ, синуситах и других воспалительных заболеваниях органов дыхания может стать настоящим спасением, поскольку большинство современных препаратов нельзя использовать женщинам в положении.
Это вещество имеет природное происхождение и не содержит никаких вредных примесей, поэтому оно не может навредить развивающемуся в материнской утробе плоду, но способно значительно облегчить состояние самой больной и ускорить наступление выздоровления. Тем не менее все же лучше проконсультироваться у врача.
Отзывы
При бронхиальной астме средство абсолютно бесполезно. Мы делали небулайзером 4 дня, но никаких видимых результатов не было. Поэтому отказались от него в пользу других лекарств.Светлана, 28 лет
У нас часто болеющий ребенок, поэтому педиатр посоветовал приобрети ингалятор. Мы выбрали устройство Омрон. Теперь часто проводим процедуры с содой через небулайзер. Помогает хорошо и ребенок потом нормально спит, его уже не мучают приступы кашля по ночам.Петр, 33 года
Мне бабушка с детства говорила, что сода при насморке это первое дело. Этим методом пользуюсь всю жизнь и двоих своих детей лечу так же. После паровых процедур сопли разжижаются и их легко высморкать, да и период болезни сокращается.Александр Николаевич, 46 лет
Видео по теме
Лающий кашель — симптомы, причины, лечение и профилактика у детей и взрослых. — Клиника «Доктор рядом»
Чаще всего симптом лающий кашель проявляется в следующих заблеваниях:
Лающий кашель – сухой приступообразный кашель, напоминающий лай собаки по звучанию и характеризующийся спастическими выдохами. Вследствие влияния болезнетворных возбудителей гортань отекает, голос становится осипшим, грубым. С физиологической точки зрения лающий кашель можно назвать бесполезным, так как он не способствует выведению мокроты, не обеспечивает защиту горла и сопровождается болевыми ощущениями. Чаще всего возникает сухой лающий кашель у ребенка детсадовского возраста, груднички страдают им довольно редко. Приступы кашля протекают для маленького организма очень тяжело и мучительно, часто сопровождаются рвотой и затрудненным дыханием. Если лающий кашель у ребенка возникает без температуры, требуется безотлагательно доставить его в больницу и показать врачу. При таком состоянии очень высок риск развития серьезного отека гортани, при котором не будет обеспечиваться проникновение воздуха через дыхательные пути, что приведет к удушью малыша. Лающий кашель у взрослого с невозможностью откашливания также требует обращения в медицинское учреждение. Он может свидетельствовать о прогрессировании вирусной инфекции в районе голосовых связок. Сильный лающий кашель у взрослых не столь мучителен, как у маленьких детей, но при этом также велик риск возникновения отека гортани и удушья.
Лающий кашель не является отдельной нозологической единицей. Это симптом, свидетельствующий о развитии различных заболевания, выявлению и лечению которых должно быть уделено самое пристальное внимание.
Причины возникновения кашля лаем у детей и взрослых
Истинный круп. Данное заболевание может быть смертельно опасным для детей первого года жизни вследствие узкого просвета дыхательного прохода носоглотки у младенцев. Характерными симптомами истинного крупа являются:
-
сухой лающий кашель;
-
возникновение одышки;
-
вялое состояние, слабость;
-
болевые ощущения в области грудины.
Истинный круп может привести к остановке дыхания, поэтому следует незамедлительно обратиться за медицинской помощью!
Ларингит – воспаление голосовых связок вследствие активности патогенных микроорганизмов. К симптомам ларингита относятся:
-
частый приступообразный лающий кашель;
-
возникновение хрипов в верхних отделах дыхательной системы;
-
высокая температура;
-
слабость, вялость;
-
потеря голоса;
-
насморк;
-
болезненные ощущения в горле при сглатывании.
Фарингит – воспалительный процесс лимфоидной ткани и слизистой гортани, вызываемый инфекцией, вирусами, бактериями, грибками. Развитие фарингита могут спровоцировать болезни носоглотки, кариес, аллергия, вдыхание слишком холодного либо горячего воздуха. К симптомам относятся:
-
сухой лающий кашель;
-
возникновение першения и сухости в горле;
-
сильные болевые ощущения в горле.
Острый стенозирующий ларинготрахеит (ОСЛТ) – в народе ложный круп. Часто его возникновение провоцирует вирусная инфекция. У взрослых встречается крайне редко. Характерными симптомами ложного крупа являются:
-
лающий кашель у ребенка;
-
охриплость голоса либо полное его пропадание;
-
повышение температуры тела.
Важно помнить: в случаях неостанавливающихся и усиливающихся приступов кашля, если лающий кашель у ребенка становится очень грубым либо происходит беззвучно, необходимо срочно вызвать врача – дорога может быть каждая минута!
Грипп, парагрипп, ОРВИ, аденовирусы, респираторно-синцитиальные инфекции. В основном их возникновение провоцируется вирусами. К симптомам относятся:
-
мучительный лающий кашель;
-
приступы удушья, возникающие поздно вечером либо ночью;
-
свист дыхания на вдохе;
-
осиплость голоса;
-
побледнение кожных покровов;
-
повышенная температура тела.
Дифтерия – острое инфекционное заболевание, вызываемое дифтерийной палочкой (палочкой Леффлера). Заражение может происходить как воздушно-капельным, так и бытовым путем. Локализация инфекции происходит в дыхательных путях, ротоглотке, на коже, глазах, ушах. Подавляющее большинство детей страдают дифтерией ротоглотки. К симптомам дифтерии относятся:
-
увеличение лимфатических узлов;
-
повышенная температура тела;
-
болезненность в горле;
-
возникновение налета в горле желтого либо серовато-белого цвета;
-
при развитии истинного крупа на фоне дифтерии – лающий кашель, дыхание со свистом.
Развитие дифтерии может привести к летальному исходу! При обнаружении ее признаков следует незамедлительно обратиться к специалисту.
Коклюш – инфекционное заболевание, затрагивающее слизистые оболочки дыхательных путей, возбудителем которого является палочка бордетелла пертуссис. Заражение может произойти воздушно-капельным путем. Характерными симптомами коклюша являются:
-
сильный, надрывный приступообразный лающий кашель, который нередко заканчивается рвотой;
-
возникновение кровоизлияний в слизистые оболочки;
-
повышение температуры тела;
-
озноб;
-
головные боли;
-
выделение слизи из носа.
Бронхиальная астма – хроническое заболевание, основной причиной развития которого считаются аллергические реакции человеческого организма. При данной болезни происходит бронхиальный спазм на фоне воспалительного процесса дыхательных путей. К симптомам астмы относятся:
-
сухой кашель лаем;
-
свист при дыхании;
-
возникновение сильных приступов удушья.
Аллергическая реакция может являться причиной появления гавкающего кашля у детей и взрослых. Для нее характерно отсутствие температуры. Обычно развитие аллергии могут спровоцировать домашние животные, различные запахи, бытовая химия, продукты, растения, цветы. К симптомам аллергии относятся:
-
появление либо усиление сухого кашля лаем вблизи источника аллергической реакции;
-
отсутствие насморка;
-
исчезновение и возобновление, а также сезонность возникновения кашля.
Попадание инородного тела в гортань. Чаще всего такая ситуация возникает в процессе игры у детей. Симптоматика зависит от размера инородного предмета:
-
если в гортани оказался мелкий предмет – сильный лающий кашель, тяжелое дыхание, возможно отделение мокроты с гноем;
-
чужеродные тела крупного размера провоцируют охриплость голоса, посинение лица – в этом случае может случиться кома, остановка дыхания и сердца. Человеку нужна немедленная помощь!
Чем лечить лающий кашель
На вопрос, чем лечить сухой лающий кашель у ребенка, лучше всего ответит врач, поэтому ни в коем случае нельзя откладывать визит к нему надолго.
В качестве средства от лающего кашля для детей доктор может назначить:
-
антибиотики. Антибиотические препараты эффективно справляются с вирусами и бактериями, обычно их назначают при повышенной температуре, если не помогают жаропонижающие. Рекомендованы следующие медикаментозные средства: аминопенициллины, тетрациклины – назначаются детям в возрасте от 8 лет, макролиды – одни из самых щадящих среди антибиотиков, имеют сильный противомикробный эффект, обычно прописываются Рокситромицин и Азитромицин, фторхинолоны – детям от 8 лет врачи-педиатры назначают Левофлоксацин или Моксифлоксацин.
-
противокашлевые средства. Хорошо помогают облегчить приступы лающего кашля, особенно в ночное время. Малышам в возрасте от 2 месяцев назначают капли Синекод, от 6 месяцев – сироп Панатус, от года – сироп Гедерин, от 3 лет – сиропы Бронхотон, Бронхоцин, Бронхолитин, Коделак Нео, Омнитус, Синекод, от 4 лет – пастилки Алекс Плюс и сироп Гликодин.
-
антигистаминные средства. Их используют, чтобы снять отечность с дыхательных путей. Обычно антигистамины прописывают при астматических болезнях, вызванных аллергическими реакциями. В аптеках Москвы представлен большой выбор подобных таблеток: Тавегил, Эдем, Диазолин, Фенистил, Супрастин, Клемастин, Лоратадин.
Во время лечения антибиотическими средствами требуется принимать пробиотики – Линекс, Лактовит, Бифидумбактерин. Они помогут минимизировать влияние лекарств на желудочно-кишечный тракт.
Решая, чем лечить лающий кашель у взрослого человека, врач в первую очередь ориентируется на причину, его вызывающую. При очень сильных, изматывающих приступах обычно выписываются препараты опиоидной группы, имеющие в своем составе декстрометорфан и кодеин. Данные таблетки успешно подавляют кашлевой рефлекс. Также применяются антибиотики. В целях избавления от лающего кашля, возникающего ночью, врач может назначить антигистаминные средства либо препараты, содержащие глауцин – сиропы Бронхитусен Врамед, Бронхолитин, Бронхолитин шалфей, Бронхосевт, Бронхотон, Бронхоцин, Глаувент либо Глауцин (драже, сироп или таблетки).
Также в качестве средства от сухого кашля лаем могут использоваться горчичники, ароматерапия, ванночки. Хороший результат дает ингаляция, которую можно делать детям и взрослым в домашних условиях. Для этого необходимо налить в емкость жидкость, содержащую лекарство, нагнуться над ней, накрыв голову тканью (полотенцем, пеленкой), и осторожно вдыхать пар. Важно, чтобы жидкость не была излишне горячей, иначе велик риск возникновения ожога дыхательных путей. У детей для проведения ингаляции обычно используют небулайзер – это безопасно и удобно. В растворах для ингаляционного лечения применяются:
-
физиологический раствор;
-
муколитики в растворе – АЦЦ инъект, Флуимуцил, Ацестин, Мукомист;
-
отвары лекарственных растений – солодки, ромашки, мать-и-мачехи, подорожника, календулы, девясила, сосны;
-
эфирные масла – эвкалиптовое, мятное, сосновое.
Важно помнить, что запрещается делать ингаляции при наличии сердечно-сосудистых болезней и высокой температуре. После завершения процедуры следует находиться дома в течение двух часов, особенно при холодной температуре воздуха на улице.
Методы народной медицины также можно использовать в борьбе с лающим кашлем детям и взрослым. К ним относится приготовление молока с медом, микстуры из яйца, отвара из лука или лимона, напитка из имбиря, чая из фиников, соков из капусты и моркови.
Когда нужно срочно вызывать скорую помощь
Ни в коем случае не пытайтесь лечить или лечиться самостоятельно и немедленно вызывайте скорую в случаях:
-
когда лающий кашель не прекращается;
-
когда наряду с кашлем появились приступы удушья;
-
возникла гипертермия;
-
дыхание стало свистящим;
-
кожные покровы побледнели.
Профилактика возникновения лающего кашля у детей и взрослых
К мерам профилактики появления лающего кашля относятся ведение здорового образа жизни, прогулки на свежем воздухе, ношение одежды по сезону, полезное и сбалансированное питание. Также очень важным способом профилактики является своевременное посещение врача при первых признаках недомогания.
опасен ли он и когда его надо лечить
На самые часто задаваемые вопросы отвечает главный внештатный детский специалист пульмонолог министерства здравоохранения Краснодарского края Виктор Брисин.
Опасен ли кашель для ребенка?
В большинстве случаев – нет. Кашель является мощным защитным механизмом и помогает очистить дыхательные пути от слизи, которая скапливается при простуде и ОРВИ, а заочно – от бактерий и вирусов, которые попадают в дыхательную систему и могут вызвать более серьезное заболевание.
Кашель полезен и тем, что является важным сигналом неблагополучия со стороны не только органов дыхания, но, возможно, и желудка, неврологии. Он может появляться не только при простуде, но и при воспалении уха, агрессивности среды, окружающей ребенка, – например, при пассивном курении или повышенной запыленности помещения.
Что вызывает кашель?
-
Микробы и вирусы – некоторые микроорганизмы вызывают заболевания дыхательных путей и даже такие тяжелые, как воспаление легких, туберкулез и другие.
-
Наиболее частая причина кашля – это острая респираторная инфекция (ОРВИ). В среднем ребенок в течение года 3–5 раз болеет острыми респираторными инфекциями, включая насморк и простуду, в основном в холодное время года. Частота заболеваний зависит от возраста ребенка, от того, посещает ли он детский сад, в каких условиях живет.
-
Дети часто кашляют при бронхиальной астме. Кашель имеет приступообразный характер и сопровождается шумным или свистящим дыханием. У детей с этим заболеванием часто отмечаются пищевая и лекарственная аллергия, аллергический насморк.
-
Табачный дым, пыль, аэрозоли химических веществ. Они обладают раздражающим действием и могут вызывать кашель. Следует помнить, что курение родителей может вызывать кашель у маленьких детей.
-
Аспирационный синдром. Некоторые маленькие дети поперхиваются во время еды, пища попадает в дыхательные пути и вызывает кашель. Если вовремя не принять меры, это может привести к хроническому заболеванию.
-
Заболевания ЛОР органов, сердечно-сосудистой системы, желудочно-кишечного тракта (гастро-эзофагальный рефлюкс).
Какой бывает кашель?
-
«Сухой кашель». Возникает обычно в первые сутки заболевания ОРВИ. Сопровождается умеренной температурой и недомоганием.
-
«Лающий кашель». Появляется при воспалении в верхних дыхательных путях, гортани или трахеи. Чаще бывает у маленьких детей и связан с ОРВИ. Может возникать внезапно, ночью или после ингаляции. Реже такой кашель может быть проявлением аллергической реакции на лекарства или ингаляцию.
-
Кашель при насморке. Характерен сильным приступообразным кашлем, который может заканчиваться рвотой. Может сопровождаться высокими нотами на вдохе и напоминать «петушиный крик».
-
Кашель при коклюше (паракоклюше). Течение коклюша может наблюдаться у детей любого возраста, наиболее тяжелые проявления отмечаются у детей первого года жизни, не привитых от коклюша. Важно следить за своевременной вакцинацией от этого заболевания.
-
Кашель и «свистящее дыхание» могут свидетельствовать о воспалении нижних дыхательных путей и о попадании в нижние дыхательные пути посторонних предметов (семечки, орешки, фрагменты игрушек и др.) Иногда такой кашель может сопровождать бронхиальную астму.
-
Ночной кашель. Как правило, бывает у детей с воспалением в верхних дыхательных путях (ринит, аденоидит, синусит) и иногда при астме.
-
Утренний кашель чаще сопровождает хронические заболевания дыхательных путей, особенно, если он сопровождается откашливанием желтой или зеленой мокроты.
-
Психогенный вариант кашля, для которого также типичен постоянный кашель. Это обычно сухой, с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность – регулярность и высокая частота (до 4–8 раз в минуту), прекращение во время еды и разговора. Психогенный кашель возникает обычно как реакция на стрессовые ситуации в семье и школе, становясь затем привычным, он часто начинается во время ОРЗ, приобретая довольно быстро описанный выше характер.
Когда следует обратиться к педиатру?
-
Если ребенку тяжело дышать и заболевание сопровождается боле частым дыханием.
-
Если у ребенка шумное или свистящее дыхание.
-
Если у ребенка при дыхании синеют губы, лицо или язык.
-
Если кашель приступообразный.
-
Если кашель сопровождается болями в грудной клетке.
-
Если кашель сопровождается рвотой.
-
Если в мокроте, которую ребенок откашливает, есть кровь.
-
Если ребенок закашливается во время приема пищи.
-
Если ребенок кашляет более двух недель.
-
Если эпизоды кашля повторяются более пяти раз в год.
Какие лекарства давать ребенку при кашле?
Главное правило – не навреди. Поэтому сначала родители должны проконсультироваться с педиатром, который установит диагноз (причину кашля) и даст рекомендации относительно лечения.
Сегодня в Детской краевой клинической больнице министерства здравоохранения Краснодарского края в пульмонологическом отделении оказывается специализированная помощь пациентам с заболеваниями органов дыхания. Только за 2018 год было пролечено 688 детей.
Врачи уверенно говорят о том, что детям с хроническими пульмонологическими заболеваниями можно помочь, остановив прогрессирование болезни на раннем этапе.
Если своевременно начать лечение уже в младшем возрасте, можно избавиться от хронических бронхитов, пневмоний, перейти от тяжелой к легкой форме бронхиальной астмы.
в каких случаях употреблять, как приготовить
Для устранения кашля наравне с медикаментами широко используются лекарственные растения. Настои от кашля, изготавливающиеся из целебных трав, называются «грудной сбор». Всего их существует четыре типа, каждый из которых различается по составляющим, показаниям и дозировке. Давайте рассмотрим, какие грудные сборы прописываются в зависимости от специфики недуга и возраста пациента.
Вариант сбора №1
Первый комплекс лечебных растений для устранения сильных приступов кашля у малышей и взрослых людей. Он состоит из трех базовых трав, которые активно используются в народной медицине:
- Мать-и-мачеха. Способствуют быстрому отхаркиванию слизи. Настои из него применяются преимущественно для устранения сухого кашля;
- Корень алтея. Он помогает освободить верхние дыхательные пути от накопившейся слизи и таким образом ускорить процесс выздоровления. Сироп алтея часто прописывается при мокром кашле для устранения мокроты;
- Душица. Эта трава обладает успокаивающим действием. Во время длительного недуга слизистые поверхности ротовой полости человека неизбежно подвергается раздражению, которое в народной медицине устраняется чаем из душицы.
Обратите внимание! Так как травы душицы, которые есть в комплексе, могут вызвать негативные реакции организма (например, чесотка, кровотечения матки, сыпь), сбор от кашля №1 запрещено употреблять беременным девушкам.
Какой номер грудного сбора употреблять при сухом кашле?
В грудном сборе №1 от сухого кашля есть мать-и-мачеха и корень алтея: в народной медицине они используются для образования и удаления мокроты.
Принимать необходимо в таких случаях:
- При кашле во время ОРВИ;
- При лечении гриппа;
- При инфекционных респираторных недугах.
Этот травяной комплекс дает хорошие результаты при параллельном употреблении других медикаментов, прописанных врачом.
Как использовать?
Для улучшения состояния здоровья больного и максимально быстрого выздоровления необходимо соблюдать дозировку препарата. Способ его приготовления следующий:
- 1 ст.л. измельченных трав положить в металлическую глубокую посудину. Смесь нужно залить 1 стаканом прохладной воды;
- Прокипятите травы на водяной бане 15-20 мин, после дайте жидкости остыть;
- Процедите получившийся настой от трав при помощи марли.
Препарат рекомендуется принимать после еды не менее двух раз в сутки, по пол стакана за один раз. Длительность терапии зависит от степени недуга. В случае с простудными заболеваниями достаточно 1 недели, при бронхите или трахеите длительность терапии может составлять до 3-х недель. Прием настоя не стоит завершать до того моменты, как приступы кашля исчезнут полностью.
Вариант сбора №2
В состав этого лекарственного препарата входят такие растения:
- Подорожник. Листья подорожника помогают нормализировать отхаркивание (что особенно важно при влажном кашле) и стабилизировать работу дыхательной системы человека;
- Корень солодки. «Убивает» болезнетворные микробы, которые приводят к респираторным воспалениям;
- Мать-и-мачеха. Растение снижает выраженность сухого кашля, образовывает мокроту и помогает ее отхаркиванию в дальнейшем.
Обратите внимание! Грудной сбор №2 при беременности употреблять не стоит: содержащаяся в нем солодка может причинить вред плоду.
Кроме того, препарат нельзя употреблять людям с аллергией на травы, из которых он изготавливается. В таких случаях стоит рассмотреть применение других грудных сборов.
В каких случаях принимать
Находящиеся в составе лечебного комплекса корень солодки и подорожник помогают устранить воспалительные процессы во время простудных заболеваний (например, острая респираторная вирусная инфекция, грипп). Его рекомендуют использовать при трахеите и других респираторных недугов для увеличения мокроты.
Как использовать
Сбор трав от кашля №2 эффективен при правильном приготовлении перед употреблением. Придерживайтесь такого алгоритма:
- 1 ст.л. травяной смеси положить в металлическую посудину, залить одной чашкой кипятка и накрыть крышкой;
- Прокипятите жидкость на медленном огне на протяжении 15-ти мин.;
- Снимите посудину с огня и дайте настою из грудного сбора настояться в течение часа. После этого процедите его через марлю, чтобы отделить траву от жидкости.
Настой следует оставлять в холодильнике или в любом другом прохладном месте. Срок хранения – не более 2-х дней: по истечении этого времени полезные свойства начинают трав начинают теряться.
Принимать следует после каждого приема пищи, желательно не менее 4-х раз в день. Перед тем, как выпить, настой нужно прогреть.
Вариант сбора №3
Грудной сбор №3 изготавливается из целебных растений, которые используются в сфере нетрадиционной терапии. Компоненты данного грудного сбора:
- Анис. Растение, которое применяется не только в качестве пряности: его настой способствует отхаркиванию мокроты и препятствует развитию болезнетворных бактерий;
- Почки сосны. Выступают в качестве дезинфектора, убивая болезнетворные микробы, и тем самым предотвращая воспалительные процессы;
- Шалфей. Трава устраняет оттек горла, который одинаково часто встречается при влажном и сухом кашле, оказывает седативное влияние на пораженные участки дыхательных путей;
- Корень алтея. Способствует увеличению мокроты и ускоряет отхаркивающий процесс.
Противопоказания к употреблению грудного сбора №3: аллергия на травы, входящие в его состав. Также его нельзя пить беременным, так как женщинам в положении запрещено принимать лекарства и препараты, содержащие анис.
В каких случаях применять
Травяной сбор №3 от кашля врач-терапевт может прописать при острой респираторной вирусной инфекции, гриппе, болезнях легких (например, воспаление легких) и других респираторных недугах.
Применение этого лекарственного и растительного препарата одинаково эффективно при мокром и сухом кашле.
Как использовать
Чтобы избавиться от недуга как можно быстрее, четко придерживайтесь инструкции приготовления препарата перед его применением:
- 2 ст.л. смеси измельченных трав положите в металлическую миску и залейте 1 ст. горячей жидкости;
- Прокипятите жидкость на слабом огне на протяжении 15–ти минут, после дайте остыть;
- Отделите траву от настоя при помощи марлевого бинта.
Настой необходимо хранить в прохладном месте (можно в холодильнике), перед употреблением прогревать. Рекомендуется употреблять не менее 3–х раз в день порциями по пол стакана. Стандартный курс терапии – 3 недели.
Вариант сбора №4
Грудной сбор №4 предназначается от кашля разнообразных форм: мокрого и сухого. Он изготавливается из растений, которые являются натуральными противовоспалительными и отхаркивающими средствами. Ниже представлен состав данного грудного сбора:
- Ромашка. Ее засушенные листки снимают раздражение и оказывают успокаивающий эффект на раздраженную ротовую полость;
- Болотный багульник. Препятствует распространению болезнетворных бактерий в горле и ротовой полости;
- Лепестки фиалки. Помогает устранить часто повторяющие приступы кашля, обладает седативным эффектом;
- Мята перечная. Стабилизирует работу дыхательной системы больного;
- Календула. Способствует образованию мокроты и улучшает отхаркивание при влажном кашле.
Главное отличие этого препарата – расширенный состав: для его изготовления используется максимальное количество растений, которые помогают вылечиться максимально быстро. Противопоказания к грудному сбору №4 – аллергия на травы, которые там содержатся. Употребление грудного сбора №4 при беременности разрешается под наблюдением врача.
Когда применять
Грудные сборы №4 назначаются для лечения бронхита, ларингита, сильных приступов кашля и при заболеваниях бронхов (например, бронхит). Нередко грудной сбор номер 4 назначают для улучшения состояния здоровья больного при гриппе и простуде. Кроме того, его прописывают для устранения насморка и кашля при беременности.
Как использовать
Алгоритм приготовления этого растительного препарата практически не отличается:
- 2 ст.л. травяной смеси нужно залить 1 ст. кипятка и накрыть сверху крышкой;
- Жидкость нужно кипятить на медленном огне на протяжении 15–ти минут, после этого снять с огня;
- Отвар следует настоять один час, по окончании процедить через марлевый бинт.
Настойку принимают до полного избавления от недуга дважды в день после приема еды, порциями по пол стакана. Перед употреблением лучше подогреть.
Можно ли грудной сбор давать малышам
Грудные сборы от сильного кашля детям разрешается использовать, однако существуют ограничения по возрасту по каждому травяному составу:
- Сборы от сильного кашля №2 и 4 для детей от 3 лет часто выписывается специалистами для избавления от сильных приступов кашля и простудных симптомах;
- Грудные сборы №1 и 3 разрешены детям с 12–ти лет и старше. Выписываются для устранения ОРВИ, лечения респираторных воспалений, астмы.
Врачи не советуют давать грудные сборы для детей до 3–лет и грудничков, так как отсутствует информация об успешной терапии недугов дыхательных путей подобными отварами.
Начинать лечение стоит лишь после консультации с терапевтом: этот совет особенно актуален для беременных женщин. Прием настойки следует сочетать с дыхательной гимнастикой и приемом подходящих медикаментов с отхаркивающим эффектом, прописанных врачом.
Можно ли пить грудной сбор во время беременности
Грудные сборы принимать можно при вынашивании плода, но лишь под строгим наблюдением врача. Не все травы, из которых изготавливаются эти травяные комплексы, благотворно влияют на здоровье матери и малыша:
- Грудной сбор №1 при беременности (3 триместр) не рекомендуется употреблять, так как содержащаяся в нем душица иногда вызывает маточные кровотечения;
- В травяном комплексе №2 содержится экстракт корня солодки, который понижает уровень женских гормонов будущей роженицы и при постоянном употреблении может даже привести к выкидышу;
- Грудной сбор №3 от приступов кашля содержит анис – пряность, прием которой не разрешен будущим мамам.
Вылечить сильный кашель у беременной можно травяным комплексом №4, который хоть и содержит небольшой процент корня солодки, но не настолько опасен для организма будущей матери и плода, как предыдущие комбинации трав. В любом случае, начинать терапию следует лишь после предварительной консультации с лечащим врачом.
Травы для проведения ингаляций
Для лечения детей многие родители предпочитают обращаться за помощью к народной медицине. Лекарственные травы издревле служили в качестве лечения многочисленных заболеваний. Их используют в качестве отвара, настоя, мази, ингаляций и т.д.
Ингаляции с лекарственными травами прекрасно справляются с лечением кашля. Тем не менее, перед использованием лекарственного сырья необходимо проконсультироваться со специалистом. Узнаем, какие из трав следует применять для ингаляций.
Какой эффект стоит ожидать от ингаляций
На каждой слизистой оболочке тела присутствует местный иммунитет, который позволяет организму поддерживать здоровье. Но, при недостаточной влажности оболочек работа местного иммунитета снижается, что приводит к размножение бактерий. Правильное применение ингаляций бережно орошает слизистые оболочки, обогащая лекарственными веществами.
Ингаляции бывают двух видов:
- искусственные – при помощи специального прибора небулайзера;
- естественные.
Естественная ингаляция представляет собой процедуру вдыхания испарений над чашей с лекарственным отваром. Для лучшего эффекта следует сверху укрыться полотенцем. В чашу с кипятком добавляют отвар трав либо лекарственного сырья. Дышать разрешено не более 5-ти минут. После проведения процедуры больному нужно лечь в кровать.
Правила проведения ингаляций
Рассмотрим важные моменты, которые следует учесть при выполнении данной процедуры:
- выполнять процедуру необходимо по истечение 1,5 часа после приема пищи;
- при лечении ринита испарения вдыхаются через нос;
- при лечении бронхиальных заболеваний испарения вдыхаются через рот;
- после ингалирования больному нельзя разговаривать полчаса.
Ингаляции проводят только при нормальной температуре тела. Результат будет мягкий, но весьма ощутимый. Сбор лекарственных трав осуществляется только в период активного цветения. Готовую лекарственную смесь хранят не более года.
Чтобы приготовить лекарственный сбор компоненты смешивают между собой в необходимой дозировке. После этого берут 1 ст. ложки смеси, заливают стаканом кипятка и настаивают 15 минут. Затем хорошенько процеживают, немного остужают и проводят процедуру.
Важно: горячий настой опасен тем, что может вызвать ожог слизистых оболочек верхних дыхательных путей. Особенно следите за температурой при лечении детей. Температура воды для взрослых – 50-40 градусов, для детей – 30 градусов.
Ингаляции при простуде
Практически каждый случай простудного заболевания сопровождается кашлем. С помощью кашля организм очищается от скопившейся слизи. Процедура ингалирования помогает детскому организму освободиться от мокроты. При сухом кашле ингаляции эффективно увлажняют слизистые оболочки, что способствует скорому избавлению от бактерий.
Самые распространенные и эффективные смеси лекарственных трав, которые используются для приготовления растворов:
- цветки ромашки аптечной, душица обыкновенная, мята перечная;
- дуб, береза, эвкалипт;
- иголки пихты, можжевельника, сосны.
Представленные травы можно использовать по отдельности. Обладают бактерицидным и ранозаживляющим действием. Эффективно помогают в лечение сухого и влажного кашля.
А сейчас рассмотрим травы, которое применяются при насморке:
- зверобой;
- ель;
- лиственница;
- кедр;
- сосна;
- можжевельник.
Правила проведения ингаляции для детей
Особых отличий проведения детской ингаляции от взрослой нет. Однако, существуют определенные правила, которые необходимо принять к сведению:
- рекомендуемый возраст – с 2-х лет;
- ингалирование проводится под присмотром взрослых;
- процедура не должна проводиться более 5-ти минут;
- перед использованием той или иной лекарственной смеси, нужно убедиться, что у ребенка нет аллергии на компоненты.
Дети, особенно в младшем возрасте, болеют очень часто. Долг родителей заключается в том, чтобы своевременно оказать всю необходимую помощь. Ингалирование является быстрым и эффективным методом для лечения простудных заболеваний. Все действия должны быть согласованы с педиатром.
Рекомендации по оценке и лечению кашля у детей
ВВЕДЕНИЕ
Все дети страдают от насморка, и многие обращаются к врачу из-за сопутствующего кашля. доказательства, свидетельствующие о неэффективности лекарств для лечения кашля как симптома. Этиология кашля у детей охватывает широкий спектр респираторных заболеваний, поэтому важно найти и лечить первопричину.
Опросы на уровне сообществ показывают, что кашель, о котором сообщают родители, как отдельный симптом, имеет высокую распространенность.2 3 Сообщенный кашель без простуды имеет распространенность 28% у мальчиков и 30% у девочек.4
Признанный недостаточный диагноз астмы привел к к важности кашля как симптома стресса. Однако появляется все больше свидетельств того, что детей лечат от астмы ненадлежащим образом из-за кашля в качестве единственного симптома5 6
Кашель у детей может причинять страдания и серьезно влиять на сон ребенка, успеваемость в школе и способность играть.Это может также нарушить сон других членов семьи и нарушить работу школьных учителей. Значительное беспокойство родителей возникает в семьях, где есть ребенок с проблемным кашлем.7 8
Сообщаемая тяжесть кашля у ребенка может быть связана с тем, как он влияет на родителей и учителей. Недавние данные показали, что отчеты родителей о частоте и тяжести кашля у ребенка ненадежны по сравнению с объективными показателями, и это особенно верно в отношении ночного кашля. Действительно, было высказано предположение, что кашель, о котором сообщалось в опросах и как результат клинического исследования, не следует использовать или интерпретировать с осторожностью.9 — 12 Это ограничивает уверенность в большей части опубликованной литературы, в которой не использовались объективные измерения кашля.
Необходимость и цель рекомендаций BTS по лечению кашля
Эти рекомендации необходимы, потому что детский кашель является распространенной проблемой, которая вызывает сильное беспокойство, имеет множество различных причин, часто неправильно диагностируется и лечится ненадлежащим образом. Различия между кашлем у детей и взрослых указывают на необходимость отдельных рекомендаций.«Большая тройка» причин хронического кашля у взрослых (кашлевой вариант астмы, постназальный синдром и гастроэзофагеальный рефлюкс) не обязательно актуальны для детей.13
Цель состоит в том, чтобы разработать руководящие принципы, относящиеся к клиническому лечению кашля у детей до 12 лет без известных заболеваний легких в системе первичной и вторичной медико-санитарной помощи. При работе с подростками необходимо учитывать как взрослые, так и детские условия и методы лечения. Не было предпринято никаких попыток составить исчерпывающий список всех причин кашля.
Настоящее руководство распространяется на острый, хронический и периодический кашель. Мы использовали подход, согласно которому следует попытаться поставить конкретный диагноз причины кашля (конкретного кашля). Мы рассмотрели часто встречающуюся ситуацию, когда ребенок, кажется, не имеет конкретного указателя на причину или у которого имеется серьезное основное серьезное заболевание, но у которого есть проблемный кашель (неспецифический изолированный кашель).
Методология разработки руководящих принципов
В настоящее время отсутствуют доказательства, на основании которых можно было бы делать основанные на доказательствах утверждения для диагностики, исследования и лечения, включенных в это руководство.Большинство признаков кашля и обследований официально не оценивались на предмет их прогностической ценности при диагностике конкретного состояния. В базе данных Кокрановской библиотеки три недавних систематических обзора лечения длительного неспецифического кашля у детей (ингаляционные антихолинергические препараты, теофиллины и кромоны) не выявили подходящих рандомизированных контролируемых испытаний (РКИ), а в дополнительном обзоре (лечение гастроэзофагеального рефлюкса) ), было найдено три педиатрических исследования, но ни одно из них не могло быть включено в метаанализ.14 — 17
Для того, чтобы составить мнение и заявления на основе консенсуса, основанные на известной литературе, которая была бы полезной, была использована следующая методология.
Шаг 1
MDS выполнил поиск литературы в базе данных (Medline, Embase, Cochrane Library и Google Scholar), первоначально используя термины «кашель» И «ребенок». Исключение составляли статьи на языках, отличных от английского, и статьи о разработке вакцины против коклюша. Также были исключены статьи о конкретных заболеваниях, включая астму, муковисцидоз и пневмонию, для которых уже были опубликованы руководящие принципы лечения.Затем были проанализированы аннотации статей и получены соответствующие статьи. Соответствующие исследования населения Великобритании в основном проводились в Европе, Северной Америке, Австралии, Новой Зеландии и Южной Африке.
Впоследствии был проведен специальный поиск в базах данных, добавив термины «гастроэзофагеальный рефлюкс», «кашлевой вариант астмы», «изолированный» ИЛИ «неспецифический кашель» И «рандомизированное контролируемое исследование» ИЛИ «плацебо».
Шаг 2
Компания MDS создала рамочный документ.
Шаг 3
Рамочный документ был отправлен другим членам команды (AB, SMcK, ME, RP), которые изменили документ и добавили свои мнения до достижения консенсуса.
Step 4
Врачи общей практики (VMcG, TC и NW [стажер общей практики]) и педиатры (NK, DO’D [стажер] и JH [стажер]) предоставили дополнительные комментарии по повышению полезности рекомендаций.
Термины, используемые в данном руководстве
Кашель
В данном документе используется следующее определение: « Кашель — это принудительный изгоняющий маневр, обычно направленный против закрытой голосовой щели и связанный с характерным звуком ».
Острый кашель
Недавний приступ кашля продолжительностью <3 недель.
Хронический кашель
Кашель продолжительностью более 8 недель.
Основная причина для классификации кашля на основе этого времени заключается в том, что 3-4 недели позволяют разрешить большинство простых инфекционных причин кашля и выявляют детей с хроническим кашлем, которые могут потребовать дальнейших исследований.
Продолжительный острый кашель
Очевидно, что существует «серая» зона между острым и хроническим кашлем, иногда называемая «подострым кашлем» 18. Примером такой ситуации может быть ребенок с коклюшем или поствирусным кашлем, кашель которого может проходить медленно. в течение 3–8 недель.Если кашель проходит, может потребоваться дополнительный период времени, прежде чем проводить дальнейшие исследования. В большинстве случаев острый кашель, связанный с инфекциями верхних дыхательных путей, должен проходить на второй и третьей неделе. Однако, если кашель не ослабевает к третьей неделе и становится все более сильным по частоте и интенсивности («неумолимо прогрессирующий»), может потребоваться более раннее обследование (см. Таблицу 2).
Таблица 2 Рекомендуемые показания для выполнения рентгенографии грудной клетки у ребенка с острым кашлемРецидивирующий кашель
Периодический кашель без простуды рассматривается как повторяющиеся (≥2 / год) приступы кашля, за исключением тех, которые связаны с простудой головы, каждый из которых длиться более 7–14 дней.19 20 Если периоды разрешения короткие, часто повторяющийся кашель будет трудно отличить от постоянного хронического кашля.
Поствирусный кашель
Поствирусный кашель — это кашель, первоначально начинающийся с инфекции верхних дыхательных путей, но продолжающийся> 3 недель.
Специфический кашель
Специфический кашель — это кашель, причина которого четко определена.
Неспецифический изолированный кашель
Термин «неспецифический изолированный кашель» использовался для описания детей, которые обычно имеют постоянный сухой кашель, без других респираторных симптомов (изолированный кашель), в остальном здоровы без признаков хронической легочной болезни. болезнь и нормальная рентгенограмма грудной клетки.
Рисунок 1 иллюстрирует типы интенсивности кашля с течением времени.21
Рисунок 1 Иллюстрация того, как характеристики интенсивности кашля меняются с течением времени. Воспроизведено с разрешения издателей из Marais et al. 21.РЕЗЮМЕ РЕКОМЕНДАЦИЙ ПРИ КАШЛЕ У ДЕТЕЙ
Острый кашель (рис. 2)
Рис. 2 Упрощенный обзор оценки и лечения распространенных причин острого кашля <3 недель.Диагноз
Большинство детей с острым кашлем имеют вирусную инфекцию дыхательных путей.
Следует попытаться поставить конкретный клинический диагноз (см. Таблицу 1).
Отсутствие лихорадки, тахипноэ и симптомов грудной клетки, по-видимому, наиболее полезно для исключения будущих осложнений у детей с кашлем в первичной медико-санитарной помощи.
Обследования
Большинству детей с кашлем из-за простой инфекции верхних дыхательных путей не требуется никаких обследований.
Детям, у которых вдыхание инородного тела является вероятной причиной кашля, следует срочно пройти бронхоскопию.
Рентгенограмма грудной клетки должна рассматриваться при наличии признаков нижних дыхательных путей, неуклонно прогрессирующего кашля, кровохарканья или признаков недиагностированного хронического респираторного заболевания (см. Таблицу 2).
Лечение
Лекарства, отпускаемые без рецепта, так же эффективны, как и плацебо, при остром кашле с насморком у детей.
Бронходилататоры не эффективны при остром кашле у неастматических детей.
Антибиотики обычно неэффективны или не рекомендуются для лечения острого кашля, вызванного простой «простудой».
Макролидные антибиотики следует назначать рано (первые 1-2 недели) детям с коклюшем.
Антигистаминные препараты и интраназальные стероиды полезны для детей с аллергическим кашлем в сезон пыльцы.
Образование
Просвещение общественности и медиков о естественном течении кашля с насморком может принести пользу.У большинства детей кашель проходит к 14 дням; однако у значительного меньшинства кашель проходит через 3-4 недели. Предоставление этой информации родителям может снизить потребность в последующих консультациях с врачом, при условии, что кашель утихнет, и при условии, что будут даны предупреждения о том, когда следует проводить повторное обследование (например, продолжающаяся лихорадка, тахипноэ).
Продолжительный острый кашель (рис. 3)
Рис. 3 Упрощенный обзор оценки и лечения длительного острого кашля (3–8 недель).Нормальная рентгенограмма грудной клетки не исключает вдыхания инородного тела. FB — инородное тело; Туберкулез, туберкулез.Между острым и хроническим кашлем (кашель продолжительностью> 8 недель) существует «серая» зона, иногда называемая «подострым кашлем». Сильный кашель у детей продолжительностью> 3 недель связан с преходящими вирусными или коклюшноподобными инфекциями. Следовательно, может потребоваться период наблюдения (3–8 недель), чтобы определить, потребуются ли дальнейшие исследования. Если кашель утихает и в остальном ребенок здоров, дальнейшие анализы могут не потребоваться; однако важно будет наблюдать за ребенком через 6–8 недель, чтобы убедиться, что кашель прошел.Если кашель прогрессирует или вероятна задержка вдыхаемого инородного тела, требуется более раннее обследование. В большинстве случаев острый кашель, связанный с инфекциями верхних дыхательных путей, должен уменьшаться на второй неделе, тогда как неуклонно прогрессирующий кашель становится все более тяжелым (частота и тяжесть) после 2–3 недель. В этой ситуации следует учитывать такие диагнозы, как коклюш, задержка вдыхаемого инородного тела, расширяющееся новообразование средостения, дольчатый коллапс, вторичный по отношению к слизистой пробке и туберкулез (часто с сопутствующей потерей веса).Обычно требуется рентгенограмма грудной клетки.
Рецидивирующий кашель
Рецидивирующий кашель без простуды рассматривается как повторяющиеся (≥2 / год) эпизоды кашля — кроме тех, которые связаны с простудой, — каждый из которых длится более 7–14 дней. Если периоды разрешения короткие, часто повторяющийся кашель будет трудно отличить от постоянного хронического кашля.
Хронический кашель (рис. 4)
Рис. 4 Упрощенный обзор оценки и лечения распространенных причин хронического кашля (> 8 недель).В прямоугольниках справа указаны диагнозы, которые вероятно или, по крайней мере, должны быть исключены. МВ — муковисцидоз; PCD, первичная цилиарная дискинезия; ПБД, затяжной бактериальный бронхит; ID, иммунодефицит; Туберкулез, туберкулез; BDR, реакция на бронходилататоры; PEFR, максимальная скорость выдоха.Лечение хронического кашля заключается в том, чтобы сначала поставить точный основной диагноз, а затем применить конкретное лечение этого состояния (см. Таблицы 4 и 5).
Большинство хронических кашлей в детстве возникают не из-за тех же заболеваний, что и у взрослых.Алгоритмы от кашля для взрослых не подходят для применения у детей.
Первоначальная оценка должна использоваться для выявления указателей, указывающих на конкретные расстройства (см. Таблицы 3–5).
Необходимо собрать подробный анамнез и пройти полное клиническое обследование всех детей с кашлем.
Рентгенограмма грудной клетки показана большинству детей.
Спирометрия с тестами на бронходилататорную реакцию (BDR) или гиперреактивность бронхов (BHR) или без них должна проводиться у детей, достаточно взрослых, чтобы выполнять маневры.
Следует попытаться понаблюдать за кашлем и получить образец мокроты.
«Влажный» влажный продуктивный кашель — это предупреждение о хроническом перепроизводстве слизи, и следует проявлять большую осторожность, прежде чем такие дети будут признаны «астматиками». Следует учитывать длительный бактериальный бронхит или более серьезное заболевание, такое как муковисцидоз.
Тестирование на аллергию (кожный укол или специфическое тестирование RAST) может быть полезным для определения наличия у ребенка атопии и, при правильном фоне, может сделать проблему кашля более вероятной из-за астмы.
У здоровых детей с неспецифическим изолированным сухим кашлем без конкретных признаков заболевания, эмпирические исследования противоастмы, антиаллергического ринита или антигастроэзофагеального рефлюкса вряд ли принесут пользу и обычно приносят пользу. не рекомендуется.
Однако, поскольку бывает трудно исключить астму как причину кашля у маленьких детей, можно использовать пробную противоастматическую терапию (обычно ингаляционные кортикостероиды).В таком испытании лечение должно быть эффективно проведено в адекватных дозах с четко определенными результатами.
Следует установить определенный период времени (например, 8–12 недель), по истечении которого испытание противоастматических препаратов следует прекратить. Если ребенок отреагировал на противоастматическую терапию и лечение впоследствии было прекращено, кашлевой вариант астмы предполагает ранний рецидив, который снова поддается лечению. Если ответа нет, лечение следует прекратить, так как астма маловероятна и кашель не реагирует на лекарства от астмы.Это важно для того, чтобы дети с простым рецидивирующим вирусным бронхитом или поствирусным кашлем не получали длительно высокие дозы ингаляционных кортикостероидов.
Режимы психотерапии могут быть полезны при лечении психогенного кашля.
Следует предпринять попытку избавить детей с хроническим кашлем от воздействия аэро раздражителей, таких как табачный дым из окружающей среды.
Неспецифический изолированный сухой кашель у здорового ребенка следует дифференцировать от детей с более серьезными заболеваниями.Предупреждающие симптомы / признаки включают:
неонатальное начало
кашель при кормлении
внезапный кашель
хронический влажный кашель с выделением мокроты
связанный ночной пот потеря веса
непрерывный непрекращающийся или усиливающийся кашель
признаки хронического заболевания легких.
ОСТРЫЙ КАШЕЛЬ У ДЕТЕЙ
1.Введение
Рекомендация 1.1
Острый кашель обычно вызывается вирусной инфекцией верхних дыхательных путей, вероятно, с ассоциированным бронхитом у детей, но может возникать в результате инфекций нижних дыхательных путей, сенной лихорадки, вдыхаемого инородного тела или быть первым проявлением хронического заболевания. . Симптоматическая инфекция верхних дыхательных путей с кашлем у школьников обычно возникает 7–10 раз в год23 24
Проспективные исследования острого кашля у маленьких детей в общей практике показали, что около 50% выздоравливают к 10 дням и 90% к 25 дням. , поэтому у 10% все еще есть проблемы на третьей-четвертой неделе.Это было подтверждено недавним систематическим обзором естественного течения острого кашля, в котором было подсчитано, что около четверти все еще будет недомогать с кашлем через 2 недели.25 26
2. Исследования
Рекомендация 2.1
Отсутствие лихорадки, тахипноэ и симптомов грудной клетки, по-видимому, наиболее полезны для исключения будущих осложнений у детей с кашлем в первичной медико-санитарной помощи.
В проспективном когортном исследовании 222 детей в возрасте 0–4 лет с острым кашлем, находящихся в первичной медико-санитарной помощи, наличие лихорадки, тахипноэ и симптомов со стороны грудной клетки было связано с повышенным риском последующего развития осложнения (любого нового симптома или признака, указывающего на ухудшение).Рекультации произошли в 10% случаев, в основном из-за сохраняющихся симптомов; сообщения о серьезных осложнениях были редкими при двух госпитализациях по поводу бронхиолита и одной по поводу пневмонии27. 28
Рекомендация 2.2.
. Рекомендация 2.3. неуклонно прогрессирующее течение более 2–3 недель, кровоизлияние или признаки недиагностированного хронического респираторного расстройства (
таблица 2 ).В то время как кашель, связанный с острой простудой, может полностью исчезнуть через 2–4 недели, тяжесть и частота кашля обычно уменьшаются после второй недели. Иногда у ребенка наблюдается острый приступ кашля, который неуклонно прогрессирует по частоте и тяжести после 2–3 недель. В этой ситуации следует учитывать такие диагнозы, как задержка вдыхаемого инородного тела, расширяющееся новообразование средостения, дольчатый коллапс, вторичный по отношению к слизистой пробке и туберкулез (часто с сопутствующей потерей веса).В таблице 2 приведены некоторые показания к рентгенографии грудной клетки у ребенка с острым кашлем.
3. Лечение: кашель при простой насморке
Хотя родители сообщают о пользе различных безрецептурных препаратов для лечения детского кашля, данных о специфическом фармакологическом эффекте мало.
Рекомендация 3.1.
Систематический обзор шести РКИ и еще одно недавнее РКИ показали, что отпускаемые без рецепта противокашлевые средства, антигистаминные препараты и комбинации антигистаминно-противоотечных средств были так же эффективны, как и плацебо, с потенциалом вызывать побочные эффекты.29 30
Рекомендация 3.2
РКИ сальбутамола по сравнению с плацебо не показали положительного эффекта при остром кашле у неастматических детей.31 32
Рекомендация 3.3
Хотя есть доказательства того, что раннее назначение антибиотиков детям с кашлем с «головной болью» простуды »повышает удовлетворенность родителей, систематический обзор доказательств показывает, что антибиотики бесполезны и могут быть связаны с побочными эффектами. Это включало детей с острым бронхитом и мокротой зеленого цвета при отсутствии признаков возможной пневмонии.33 — 35
Рекомендация 3.4
У большинства детей кашель проходит через 14 дней, но у значительного меньшинства кашель проходит через 3-4 недели. Предоставление этой информации родителям может снизить потребность в последующих консультациях с врачом при условии, что кашель утихнет27, 28, 36, и при условии, что будут даны предупреждения о том, когда следует проводить повторное обследование (например, продолжающаяся лихорадка, тахипноэ).
Рекомендация 3.5
Согласно одному исследованию 19 страниц веб-сайта, выявленных в 2000 году, 10 содержали больше неправильной, чем правильной информации, и только 1 оказалась в основном правильной.37
4. Лечение: кашель с конкретным диагнозом
Рекомендация 4.1
Существуют научно обоснованные руководящие принципы для лечения следующих распространенных специфических причин острого кашля, на которые следует обращаться: внебольничная пневмония, 38 — 40 круп, 41 бронхиолит, 42 — 44 астма.45
Рекомендация 4.2
Если был диагностирован коклюш, назначайте макролидные антибиотики на очень ранней стадии (в первые 1-2 недели) в течение заболевание — могут немного изменить клиническое течение, но их основная роль заключается в сокращении периода инфекционности.46 Однако ранние стадии коклюша бывает трудно отличить от простой насморка, что затрудняет выполнение этой рекомендации на практике, за исключением ситуации, когда кашель начинается после известного воздействия. Азитромицин и кларитромицин одинаково эффективны, но имеют меньше побочных эффектов, чем эритромицин.47 — 49
Отдельные данные свидетельствуют о том, что использование сальбутамола или стероидов может уменьшить тяжесть спазма кашля при коклюше, но это не было подтверждено в РКИ.50 51 В недавнем Кокрановском обзоре сделан вывод о недостаточности доказательств (низкое качество исследования), чтобы сделать выводы об эффективности стероидов, сальбутамола или антигистаминных препаратов в облегчении симптомов кашля при коклюше. Статистически значимых различий в количестве кашля за 24 часа или продолжительности госпитализации между этими вмешательствами и плацебо не было.52
Рекомендация 4.3
РКИ показало, что антигистаминные препараты полезны для уменьшения частоты и интенсивности кашля в сезон пыльцы.53 Интраназальные стероиды могут иметь преимущество по эффективности перед антигистаминными препаратами. 54
ХРОНИЧЕСКИЙ КАШЕЛЬ У ДЕТЕЙ
1. Введение
Большинство случаев кашля у детей связано с преходящими инфекциями. Следовательно, может потребоваться период наблюдения (3–8 недель), чтобы определить, потребуются ли дальнейшие исследования. Действительно, в одном исследовании около 50% детей с очевидным постоянным ночным кашлем улучшились в течение 2 недель после обращения, независимо от того, как долго кашель продолжался до момента оценки.55 Если кашель утихает, дальнейшие анализы могут не потребоваться, а если кашель прогрессирует или вероятно задержка вдыхаемого инородного тела, требуется более раннее обследование.
Периодический кашель без простуды рассматривается как повторяющиеся (≥2 / год) эпизоды кашля, за исключением тех, которые связаны с простудой, каждый из которых длится более 7–14 дней. Если периоды разрешения короткие, рецидивирующий кашель будет трудно отличить от постоянного хронического кашля. Кроме того, у многих детей с синдромами астмы или более серьезными заболеваниями, такими как муковисцидоз, наблюдается периодический кашель с обострениями во время обострений заболевания.Поэтому в этих рекомендациях дети с длительным острым кашлем, хроническим кашлем и повторяющимся кашлем отдельно не разделяются. Клинический опыт показывает, что большинство детей с хроническим кашлем имеют рецидивирующий вирусный бронхит (повторяющийся кашель) или поствирусные синдромы (подострый кашель) и в остальном здоровы. В двухлетнем проспективном когортном исследовании риновирус (32%), коклюш (17%) и респираторно-синцитиальный вирус (11%) были наиболее частыми респираторными патогенами, обнаруженными у детей с длительными эпизодами кашля, но другие инфекции были связаны с длительными эпизодами кашля. кашель, включая Mycoplasma , Chlamydia и аденовирус.56 57
Классификации
Как правило, кашель у детей можно отнести к одной из трех перекрывающихся категорий58 на основе хорошего анамнеза и тщательного медицинского осмотра.
Эти три категории:
1. Нормальный ребенок
Недавние объективные исследования аудиозаписи показывают, что нормальные дети (в настоящее время не страдающие инфекциями верхних дыхательных путей) в среднем кашляют 11 раз в день, а у некоторых случается более 30 эпизодов в день. 59 60 Частота и тяжесть кашля увеличиваются при инфекциях верхних дыхательных путей, и у некоторых детей возникают рецидивы инфекций верхних дыхательных путей (например, 8–10 эпизодов, преимущественно зимой), при этом каждая новая инфекция связана с кашлем, который может длиться более 7 дней. дней (например, рецидивирующий вирусный бронхит).Поэтому это сложно и требует опыта, чтобы быть уверенным в том, что ребенок здоров.61 62
2. Специфический кашель
После детальной клинической оценки указатели часто указывают на конкретный диагноз и требования дополнительных исследований (таблицы 3 и 4).
3. Неспецифический изолированный кашель
Клинический опыт и эпидемиологические исследования показывают, что значительное число детей в остальном здоровы, не имеют никаких серьезных заболеваний и имеют «неспецифический изолированный постоянный кашель».Этот термин использовался, когда изолированный сухой кашель не проходит без каких-либо других признаков или симптомов со стороны грудной клетки у полностью здорового ребенка, у которого соответствующее обследование не выявило никаких отклонений.58 63 «Неспецифический изолированный постоянный кашель» не следует рассматривать как заболевание. сам по себе диагноз, а скорее как ярлык. Поскольку у этих детей действительно увеличилась частота и тяжесть кашля, 64, вероятно, существует конкретная, но пока неустановленная причина. Хотя точный диагноз недоступен, возможно, что у них есть легкие формы конкретных диагнозов, перечисленных в таблице 3, или, в очень редких случаях, более серьезное основное заболевание (таблица 4).
Последние данные свидетельствуют о том, что только небольшая часть детей с неспецифическим изолированным постоянным кашлем страдает астмой. У них есть факторы риска, отличные от классической астмы, и лишь у небольшого числа впоследствии астма с хрипом развивается. Бронхиальная гиперреактивность (BHR) связана с симптомом хрипов, но не с изолированным сухим или ночным кашлем, и не является предиктором ответа на лечение астмы или последующего развития астмы.65 — 68 Кроме того, исследования воспаления дыхательных путей, Включая индуцированную мокроту и жидкость бронхоальвеолярного лаважа, можно предположить, что только у небольшого числа детей с необъяснимым изолированным кашлем есть признаки эозинофильного воспаления дыхательных путей.69 — 71 У некоторых из этих детей повышенная чувствительность кашлевых рецепторов.72 Роль гастроэзофагеального рефлюкса как причины изолированного кашля у здоровых детей неясна. Гастроэзофагеальный рефлюкс — частая находка в младенчестве со рвотой или без нее, и лишь иногда он связан с симптомами кашля.
2. Обследование
При обследовании ребенка с хроническим кашлем ключевыми задачами являются решение:
легко поставить диагноз клинически или необходимо провести дальнейшие исследования для постановки диагноза или определения правила. из некоторых более серьезных состояний;
доступны любые эффективные методы лечения или все, что нужно, — это уверенность и поддержка.
Указатели в истории
Имеется ограниченное количество опубликованных свидетельств, но большой опыт, позволяющий сделать выводы о том, как характеристики кашля связаны с первопричиной (таблица 5).
Традиционно кашель характеризуется временем начала (неонатальный, младенческий и детский), характером (сухой или продуктивный), его качеством (медный, крупозный, гудящий, пароксизмальный или стаккато), временем (постоянным, прерывистым, ночным и отрывистым). при пробуждении), триггерные факторы (холодный воздух, упражнения, кормление, сезонное, начинается с насморка), смягчающие факторы (бронходилататоры, антибиотики) и наличие сопутствующих симптомов (например, хрипы, одышка).
Рекомендация 2.1
Рекомендация 2.2
Хронический кашель, начинающийся в неонатальном периоде, обычно указывает на серьезное заболевание, особенно если он начинается в первые несколько дней или недель жизни. Возможные диагнозы:
Аспирация: трахео-пищеводный свищ или расщелина гортани. Влажный кашель после кормления, раздражительность и выпуклость после кормления или удушья требуют дальнейших исследований.
Врожденный порок развития: сдавление дыхательных путей или трахеобронхомаляция.
Муковисцидоз.
Первичная дискинезия ресничек, особенно при хроническом персистирующем рините с рождения.
Инфекция легких в утробе матери или в перинатальном периоде (например, цитомегаловирус, респираторно-синцитиальный вирус, Chlamydia ).
Рекомендация 2.3
Стоит определить, является ли кашель продуктивным (влажный / влажный с выделением мокроты или сухой). Сообщение об этой функции хорошо сравнивается с количеством мокроты, обнаруженной при бронхоскопии.73 Кашель, который кажется влажным или продуктивным, подразумевает либо усиление секреции дыхательных путей, либо нарушение механизмов его очищения. Может быть трудно быть уверенным в том, что у маленького ребенка продуктивный кашель, поскольку большинство маленьких детей — особенно детей младше 5 лет — не отхаркивают мокроту, а склонны ее проглатывать. У них часто рвота, и цвет мокроты можно увидеть в рвотных массах.
Сухой непродуктивный кашель может указывать на наличие аллергенов у ребенка с аллергией, вирусных инфекций, туберкулеза или вдыхаемых раздражителей.
Дети с изолированным сухим кашлем, которые в остальном выглядят здоровыми и имеют нормальную рентгенограмму грудной клетки, могут иметь одно из состояний, перечисленных в таблице 3. Дети со стабильной астмой кашляют чаще, чем в контрольной группе, и учащение кашля предвещает начало обострения у детей с астмой, родители которых сообщают, что кашель является важной особенностью их обострений.74 Многие из состояний, перечисленных в таблице 4, трудно отличить от астмы.
Детей со стойким продуктивным (влажным или влажным) кашлем, который может или не может быть связан с плохим здоровьем, рецидивирующей пневмонией или легочными инфильтратами на рентгенограмме грудной клетки, следует обследовать, чтобы определить, есть ли у них бронхоэктазы или какой-либо из конкретных гнойных легких. состояния, которые в конечном итоге приводят к бронхоэктазу (таблица 4).
Кашель, вызываемый цилиндрами, необычен и свидетельствует о редком пластическом бронхите.75
Рекомендация 2.4
Пароксизмальный спазматический кашель с инспираторным «криком» или без него является основным признаком коклюшных синдромов с Bordetella pertussis , являющимся основным признаком коклюшных синдромов. наиболее вероятный организм. 56 57 76 — 78 Часто возникает посткашлевая рвота.
Коклюш может быть недооценен у детей и подростков. В ходе опроса на уровне общины родители сообщили, что кашель длился более 2 недель за последние 12 месяцев у 22% детей в возрасте 5–14 лет, 18% из которых соответствовали определению случая коклюша.77 Во втором исследовании 37% детей школьного возраста с кашлем продолжительностью более 2 недель имели серологические доказательства недавней инфекции B pertussis . Коклюш следует рассматривать у любого ребенка, кашляющего более 2 недель (особенно если он связан с коклюшем или рвотой), даже если ребенок ранее был вакцинирован.78
Стаккатоподобный кашель в младенчестве был описан в Chlamydia инфекциях. 79
Рекомендация 2.5
Медный, лающий или крупозный кашель свидетельствует о раздражении трахеи или голосовой щели, и дети казались обеспокоенными этим кашлем.80 — 86 У детей с компрессионным поражением трахеи или у детей с трахеомаляцией, включая так называемый «TOF-кашель», возникает так называемый «TOF-кашель» после лечения сопутствующей вирусной инфекции верхних дыхательных путей. трахео-пищеводный свищ.
Беспокоящий странный сигнальный кашель у ребенка, который проявляет «прекрасное безразличие», предполагает психогенный кашель.87 — 92 Хотя в литературе обычно смешивается причудливый сигнальный кашель с привычным кашлем, клинический опыт позволяет предположить, что возникает привычный кашель. как сухой нераздражающий повторяющийся кашель, часто продолжающийся долгое время после того, как насморк уже прошел.Психогенный и привычный кашель обычно усиливается в присутствии родителей или учителей. Традиционно этот кашель описывается как отсутствие ночного кашля. Однако недавний отчет о клиническом случае с использованием монитора кашля предполагает, что у некоторых действительно наблюдается усиление кашля по ночам90.
Состояние «психогенного кашля» четко не определено, но диагноз подразумевает отсутствие основной органической причины кашля. Основная причина может быть связана с вторичным эффектом от кашля (например, пропуском занятий в школе).Существует мало информации о том, насколько точны клинические характеристики (таблица 5) для выявления детей с неорганической причиной кашля.
Признаки неорганического кашля включают:
странный гудок, разрушительный кашель;
кашель, который, очевидно, усиливается при повышении внимания и уменьшается при вовлечении и концентрации в какой-либо деятельности или во сне;
Ребенок демонстрирует «прекрасное безразличие» к беспокоящему кашлю.
Рекомендация 2.6
Важно убедиться, что у ребенка действительно наблюдается кровохарканье. Очевидное кровохарканье может быть связано с кровотечением из носа, прикусыванием щеки, кровохарканьем или искусственным заболеванием.
Причины кровохарканья включают:
пневмония / абсцесс легкого
хроническое заболевание легких с бронхоэктазами (например, кистозный фиброз)
задержанное вдыхание инородное тело
туберкулез легких
2 туберкулез
опухоль
легочная артериовенозная мальформация
легочная гипертензия
Рекомендация 2.7
Дети с кашлем, связанным с хрипом или одышкой, должны иметь следующие условия:
астма
задержанное вдыхаемое инородное тело
рецидивирующая легочная аспирация
- acia
неонатальное хроническое заболевание легких
сердечное заболевание с застойной сердечной недостаточностью или большими шунтами слева направо.
компрессия дыхательных путей или трахеобронхома облитерирующий бронхиолит или интерстициальное заболевание легких
Другие атопические расстройства, такие как экзема или аллергический ринит, повышают вероятность диагноза астмы.
Важно помнить, что родители могут сообщать об одышке, связанной с приступом кашля, и что это отличается от истинной одышки, когда ребенок на самом деле не кашляет.
Рекомендация 2.8
Дети, страдающие астмой, могут кашлять при физических нагрузках (особенно на холодном воздухе), возбуждении и ночью. Дети с психогенным кашлем обычно усиливают кашель, когда им уделяют внимание другие, и кашель исчезает, когда ребенок спит.Глотательный или постпрандиальный кашель предполагает возможность повторной легочной аспирации.
Рекомендация 2.9
Сильный семейный анамнез астмы и других атопических расстройств отодвигает ребенка на второй план, что делает диагноз астмы более вероятным.
Туберкулез в анамнезе или кашель у пожилого родственника важны для диагностики туберкулеза.
Рекомендация 2.10
У детей, получающих ингибиторы ангиотензинпревращающего фермента, может развиться постоянный кашель.93 94 Важно записать, какие методы лечения кашля использовались и какой эффект они имели.
3. Указатели при клиническом осмотре
Рекомендация 3.1
Всем детям с кашлем следует пройти полное клиническое систематическое обследование, включая оценку общего состояния здоровья ребенка, центиля роста и веса, состояния питания и ЛОР-обследование.
Цифровые клубы будут пропущены, если не будут специально предприняты попытки, а асимметричные аускультативные признаки также указывают на необходимость дальнейшего исследования.
Нормальное клиническое обследование не исключает значительной патологии. В рамках обследования стоит попросить ребенка кашлять или «фыркнуть», так как это может помочь определить детей с влажным влажным кашлем.
ЛОР-осмотр должен включать наружный слуховой проход, поиск воска или инородного тела, которое может вызвать хронический кашель, возможно, из-за стимуляции ушной ветви блуждающего нерва.95
Редко, манеры, связанные с необычным стереотипным кашлем, могут указывать на синдром Туретта .96 Однако диагноз синдрома Туретта нельзя поставить на основании одного тика, включая изолированный кашель.
Кашель может быть проявлением застойной сердечной недостаточности с отеком легких, который чаще всего возникает в младенчестве.
4. Исследования
Рекомендация 4.1
Рентгенограмма грудной клетки даст хорошее представление о состоянии легких и может дать указания для дальнейших исследований. Рентгенограмма грудной клетки может не быть показана, если окончательно диагностировано легкое специфическое заболевание (астма / аллергический ринит или если коклюшноподобное заболевание явно проходит).Однако нормальная рентгенограмма грудной клетки не всегда исключает значительную патологию, такую как бронхоэктазы, и может потребоваться дальнейшая визуализация.
Рекомендация 4.2
Спирометрия также дает хороший обзор состояния объемов легких и калибра дыхательных путей. К сожалению, наличие BHR у детей с изолированным кашлем не является предиктором ответа на лечение астмы или последующего развития астмы.68 97 98
Рекомендация 4.3
Это будет сложно у маленьких детей и может потребоваться помощь опытного физиотерапевта. .Образец можно отправить на микробиологическую оценку (посев и чувствительность, вирусология, в том числе с использованием ПЦР) и на дифференциальную цитологию.
Рекомендация 4.4
Наличие или отсутствие указателей, указывающих на конкретное и серьезное заболевание легких, будет определять требования для более подробных исследований (таблицы 3–5).
У здорового ребенка с хроническим сухим или повторяющимся кашлем исследования могут быть первоначально ограничены исследованиями для состояний, указанных в таблице 3, но требуется тщательное наблюдение, чтобы гарантировать отсутствие признаков более серьезного заболевания.Ребенку с хроническим продуктивным кашлем и признаками хронического респираторного заболевания потребуется обследование на предмет состояний, перечисленных в таблице 4.
5. Лечение хронического кашля
Рекомендация 5.1
Марчант и др. 99 обнаружили, что астма, гастро- пищеводный рефлюкс или заболевания верхних дыхательных путей были причиной кашля менее чем у 10% пациентов в специализированном отделении. «Большая тройка» причин хронического кашля у взрослых (кашлевой вариант астмы, постназальный синдром и гастроэзофагеальный рефлюкс) не обязательно применимы для детей.13
Рекомендация 5.2
Дети кашляют чаще, если они пассивно курят, и это обычно вторично по отношению к курению родителей. Имеются убедительные доказательства того, что воздействие раздражителей окружающей среды, таких как сигаретный дым и домашние загрязнители (такие как диоксид азота и частицы PM 10 ), связано с усилением кашля.
Несмотря на то, что существует мало информации, показывающей, что удаление этих аэрозольных раздражителей полезно, кажется разумным попытаться избавить ребенка от таких воздействий.100 — 103 Подростка, у которого возникает периодический или постоянный кашель, следует подозревать в курении сигарет.
6. Лечение: кашель с определенным диагнозом
Рекомендация 6.1
Существуют научно обоснованные руководящие принципы и обзорные статьи для лечения следующих конкретных расстройств, связанных с кашлем, и к ним следует обращаться: астма; муковисцидоз; иммунодефицитные состояния; первичная цилиарная дискинезия; туберкулез.
Рекомендация 6.2
Детям с затяжным бактериальным бронхитом необходимо сначала исключить другие сопутствующие заболевания и провести посев мокроты до постановки диагноза.Можно попробовать пробное лечение физиотерапией и длительный курс (например, 4–6 недель) соответствующими антибиотиками.
Существуют серьезные опасения по поводу использования термина «хронический бронхит» у детей, которые опасаются, что астма и более серьезные сопутствующие заболевания могут быть пропущены. Ювенильный хронический бронхит с персистирующей эндобронхиальной инфекцией (недавно обозначенный как персистирующий бактериальный бронхит) описан в течение многих десятилетий.104 — 112 У детей хронический или рецидивирующий кашель с выделением мокроты.Этот термин следует использовать только после исключения основных причин (таблица 4). Несмотря на эти опасения, по-видимому, есть группа детей с постоянным продуктивным кашлем, у которых были исключены другие основные диагнозы и для которых противоастматическая терапия не принесла результатов. Таким детям может быть полезно пройти интенсивную физиотерапию и длительный курс соответствующего антибиотика. В недавнем Кокрановском обзоре антибиотиков при длительном влажном кашле у детей было обнаружено два подходящих, но не высокого качества исследования, которые предполагают положительный эффект от использования антибиотиков в этой ситуации, но предупредили, что антибиотики также имеют свои собственные побочные эффекты.113 — 115 В недавнем исследовании, в котором использовался подход на основе алгоритма взрослых к ребенку с хроническим кашлем (чаще всего с влажным кашлем), наиболее частым окончательным диагнозом был «затяжной бактериальный бронхит», и поэтому это состояние может встречаться чаще, чем раньше. мысль.99 Необходимы дальнейшие исследования, чтобы определить, насколько часто встречается это состояние и является ли оно предшественником бронхоэктазов или хронической обструктивной болезни легких во взрослом возрасте.
7. Лечение: неспецифический изолированный кашель у здорового ребенка
Доказательная база для лечения детей с неспецифическим постоянным изолированным кашлем (который включает поствирусный кашель и рецидивирующий вирусный бронхит) немногочисленна, и никакие методы лечения не кажутся особенно эффективными.Требуется заверение родителей, и обычно кашель со временем утихает. Если воздействие кашля слабое и нет диагностических указателей у здорового ребенка, следует рассмотреть период наблюдения без диагностических тестов или лечения.
Рекомендация 7.1
Всякий раз, когда конкретное обследование не проводится в рамках плана ведения, оно должно быть ограничено по времени (например, 6-8 недель) и проводится всесторонний анализ, чтобы убедиться, что кашель исчез и никаких конкретных указателей не разработано.
Рекомендация 7.2
У здоровых детей с неспецифическим изолированным кашлем без конкретных указателей заболевания эмпирические испытания противоастмы, антиаллергического ринита или антигастроэзофагеальной рефлюксной терапии маловероятны. быть полезными и, как правило, не рекомендуются.
Терапия астмы
Доказано, что противоастматическая терапия неэффективна для детей с неспецифическим постоянным изолированным кашлем (либо неэффективна, либо недостаточно доказательств).
В двух РКИ сравнивали ингаляционные кортикостероиды (беклометазон, флутиказон) с плацебо для лечения детей с изолированным неспецифическим кашлем. Небольшой положительный эффект наблюдался только в исследовании с очень высокими дозами флутиказона, но автор советует проявлять осторожность в отношении потенциальных побочных эффектов.55 98
В настоящее время недостаточно доказательств (нет РКИ) в поддержку использования ингаляционных антихолинергических средств14. лечение стойкого неспецифического кашля у детей.
В настоящее время нет достаточных доказательств (нет РКИ) в поддержку использования теофиллинов для лечения стойкого неспецифического кашля у детей.15
В настоящее время недостаточно доказательств (нет РКИ) в поддержку использования теофиллинов. ингаляционные кромоны16 при лечении стойкого неспецифического кашля у детей.
В одном рандомизированном контролируемом исследовании не удалось продемонстрировать терапевтическое преимущество кетотифена по сравнению с плацебо при лечении младенцев и детей младше 3 лет с хроническим кашлем (или хрипом).116
В настоящее время недостаточно доказательств (нет РКИ) в поддержку использования антагонистов лейкотриеновых рецепторов для лечения стойкого неспецифического кашля у детей. 117
Может быть трудно определить, есть ли у ребенка -специфический изолированный кашель связан с преобладанием кашля при астме и, следовательно, может хорошо поддаваться лечению противоастматическими средствами. Поэтому многие врачи в настоящее время рекомендуют «пробу противоастматической терапии» для маленьких детей с изолированным кашлем (состояния, перечисленные в таблице 1) в качестве теста на астму.Эта практика далеко не идеальна, но является результатом неточного определения астмы и отсутствия подходящих доступных тестов для подтверждения диагноза астмы у маленьких детей.
Рекомендация 7.3
Следует установить определенный период времени (например, 8–12 недель), по истечении которого испытания противоастматических препаратов следует прекратить.
Перед тем, как приступить к «терапевтическому испытанию» лекарств от астмы, стоит сначала попытаться задокументировать гиперреактивность бронхов (например, вариабельность пикового потока во время домашнего мониторинга, объем форсированного выдоха за 1 секунду в ответ на острое введение бронходилататора или острый бронхоспазм до простого теста с физической нагрузкой).
При использовании «пробного лекарства» для диагностики кашлевой астмы важно, чтобы лечение проводилось эффективно в адекватных дозах и чтобы родители регистрировали четкие результаты. Следует регистрировать реакцию на бронходилататоры короткого действия, чтобы определить, обеспечивают ли они кратковременное облегчение кашля. Для точного подтверждения или исключения диагноза астмы, вероятно, потребуются ингаляционные кортикостероиды (например, беклометазона дипропионат или будесонид 400 мкг в день в течение определенного периода 8–12 недель).В качестве альтернативы, для людей с хроническим кашлем (регулярным ежедневным или ночным) терапевтическое испытание пероральных стероидов (например, преднизолона 1-2 мг / кг в течение 3-5 дней) является эффективным инструментом для быстрого устранения симптомов и установления диагноза астма.118
Если у ребенка частый рецидивирующий кашель продолжительностью более 2 недель с «насморком», но полное выздоровление между ними может быть связано с астмой, потребуется более длительный период лечения (например, 8–12 недель). чтобы определить, уменьшилась ли частота кашля и тяжесть приступов.
Если ребенок отреагировал на противоастматическую терапию и лечение впоследствии было прекращено, кашлевой вариант астмы предполагает ранний рецидив, который снова поддается лечению. Если нет ответа, лечение следует прекратить, так как астма маловероятна и кашель не реагирует на лекарства от астмы. Это важно для того, чтобы дети с простым рецидивирующим вирусным бронхитом или поствирусным кашлем не получали длительно высокие дозы ингаляционных кортикостероидов.
Постназальная капля и терапия риносинусита
Было высказано предположение, что аллергический ринит и синусит связаны с кашлем, который возникает в результате постназального капания и раздражения гортани, хотя доказательства этого отсутствуют.119 120 Типичные взрослые симптомы, связанные с ощущением выделений, стекающих по задней поверхности глотки с задней части носа, и частым кашлем типа «прочищение горла», может быть трудно объяснить ребенку. У детей с хроническим аллергическим ринитом может появиться поперечная складка носа из-за «аллергического приветствия» от частого трения носа. Когда присутствует настоящий резкий самораспространяющийся кашель, маловероятно, что лечение выделений из носа будет полезным, поскольку вполне вероятно, что один и тот же патологический процесс происходит как в носу, так и в ларинготрахеобронхиальном дереве.У взрослых основным диагностическим критерием является реакция на лечение. Синусит был описан в связи с аллергическим ринитом и астмой у детей.121 — 123
Рекомендация 7.4
Избегание аллергенов, пероральные антигистаминные препараты и интраназальные кортикостероиды являются краеугольными камнями лечения.124
Рекомендация 7.5
Хотя не Контролируемые исследования показали улучшение кашля при лечении гастроэзофагеального рефлюкса, недавний Кокрановский обзор показал отсутствие данных, на которых можно было бы основывать рекомендации по эмпирическому лечению гастроэзофагеального рефлюкса у детей с кашлем.125 — 127
Рекомендация 7.6
Признаки неорганического кашля включают:
странный гудок, вызывающий кашель;
кашель, который, очевидно, усиливается при повышении внимания и уменьшается при вовлечении и концентрации в какой-либо деятельности или во сне;
Ребенок демонстрирует «прекрасное безразличие» к беспокоящему кашлю.
Привычный или тиковый кашель, как правило, менее беспокоит.
Рекомендация 7,7
Лечение астмы у детей до 5 лет
Лечение астмы у детей до 5 лет
Астма у детей до 5 лет: знакомство с симптомами, лекарствами и планами лечения.
Персонал клиники МэйоАстма — продолжающееся (хроническое) воспаление дыхательных путей в легких. Это воспаление делает дыхательные пути уязвимыми для эпизодов затрудненного дыхания (приступов астмы). Общие триггеры включают аллергию, простуду и физические упражнения.Астма лечится путем контроля воспаления с помощью лекарств, избегания триггеров, когда это возможно, и использования лекарств для лечения приступов астмы.
Диагностика и лечение астмы у детей в возрасте до 5 лет могут быть трудными. У младенцев и маленьких детей основные симптомы астмы — хрипы и кашель — могут быть вызваны другими заболеваниями. Кроме того, стандартные диагностические тесты, используемые для измерения того, насколько хорошо кто-то дышит, не могут быть легко или точно использованы с детьми в возрасте до 5 лет. Некоторые методы лечения астмы, доступные для детей старшего возраста, не рекомендуются для младенцев и детей дошкольного возраста.
По этим причинам лечение астмы у детей до 5 лет требует тщательного и относительно частого наблюдения. Вы можете помочь свести к минимуму симптомы астмы, следуя письменному плану действий при астме, который вы разрабатываете вместе с врачом вашего ребенка, чтобы контролировать симптомы и при необходимости корректировать лечение.
Симптомы астмы у детей до 5 лет
Общие признаки и симптомы астмы у детей до 5 лет включают:
- Кашель
- Свистящее дыхание, высокий свистящий звук при выдохе
- Проблемы с дыханием или одышка
- Ощущение стеснения и дискомфорта в груди
Степень тяжести и характер симптомов могут различаться:
- Обострение ночью
- Короткие периоды кашля и хрипы между периодами без симптомов
- Частые или хронические симптомы с эпизодами усиления хрипов и кашля
- Сезонные изменения в зависимости от распространенных инфекций или триггеров аллергии
Симптомы астмы могут быть вызваны или усилены определенными событиями:
- Простуда или другие респираторные инфекции
- Агенты, вызывающие аллергию (аллергены), такие как пыль, перхоть домашних животных или пыльца
- Мероприятие или упражнение
- У грудных детей, кормление
- Воздействие сигаретного дыма или других раздражающих веществ в воздухе
- Сильные эмоциональные реакции, такие как плач или смех
- Желудочно-кишечный рефлюкс
- Изменения или экстремальные погодные условия
Неотложная помощь при астме
Тяжелые приступы астмы могут быть опасными для жизни и потребовать оказания неотложной помощи.Признаки и симптомы неотложной астмы у детей в возрасте до 5 лет включают:
- Задыхаясь от воздуха
- Дышать так тяжело, что живот засасывается под ребра
- Проблемы с речью из-за затрудненного дыхания
Тесты для диагностики и мониторинга астмы у детей раннего возраста
Диагностика астмы у детей до 5 лет может быть сложной задачей. Первичные симптомы могут указывать на другие состояния. Для детей старшего возраста врач может использовать дыхательный тест, который измеряет, насколько хорошо работают легкие, но эти тесты бесполезны для детей младшего возраста, у которых могут быть проблемы с соблюдением инструкций и дыханием в точности так, как указано.
Если у вашего ребенка младше 5 лет есть симптомы, которые могут указывать на астму, ваш врач или специалист по астме, скорее всего, воспользуется некоторыми сведениями для постановки диагноза.
История болезни
Ваш врач, скорее всего, задаст ряд вопросов, например:
- Есть ли в семейном анамнезе астма?
- Как часто возникают симптомы?
- Кашель будит ребенка по ночам?
- Сопровождают ли симптомы простуду или они не связаны с простудой?
- Как часто возникают приступы затрудненного дыхания?
- Как долго они длятся?
- Требовалась ли вашему ребенку неотложная помощь при затрудненном дыхании?
- Есть ли у вашего ребенка аллергия на пыльцу, пыль, домашних животных или пищевая аллергия?
- Подвержен ли ваш ребенок сигаретному дыму или другим раздражающим веществам, переносимым по воздуху?
Лабораторные испытания
Другие тесты могут включать следующее:
- Анализ крови. Ваш врач может измерить уровни определенных лейкоцитов, которые могут повышаться в ответ на инфекции.
- Рентген грудной клетки. Рентген грудной клетки может выявить изменения в легких при астме средней и тяжелой степени. Его также можно использовать для исключения других условий.
- Тест на аллергию. Кожный анализ или анализ крови могут указать, есть ли у вашего ребенка аллергия на предполагаемый или вероятный аллерген.
Пробное лечение
Если ваш врач подозревает, что у вашего ребенка астма, он, вероятно, назначит пробное лечение.Если у вашего ребенка относительно легкие и нечастые симптомы, он может принимать препарат короткого действия. Если дыхание улучшится в течение времени и в той манере, которая ожидается для этого лечения, улучшенное дыхание подтвердит диагноз астмы.
Если симптомы более регулярны или серьезны, ваш врач, скорее всего, назначит лекарство для длительного лечения. Улучшение в течение следующих четырех-шести недель подтвердит диагноз и заложит основу для постоянного плана лечения.
Для вас важно отслеживать симптомы вашего ребенка во время пробного лечения и тщательно следовать инструкциям.Если вы следовали инструкциям и в течение испытательного периода улучшения не произошло, ваш врач, скорее всего, рассмотрит другой диагноз.
Лечение астмы у детей младше 5 лет
Цели лечения маленьких детей, страдающих астмой:
- Лечить воспаление дыхательных путей, обычно с помощью ежедневных лекарств, для предотвращения приступов астмы
- Используйте препараты короткого действия для лечения приступов астмы
- Избегайте или минимизируйте эффект триггеров астмы
- Поддерживать нормальный уровень активности
Ваш врач будет применять поэтапный подход к лечению астмы у вашего ребенка.Целью является полное ведение пациента с минимальным количеством приступов астмы, требующих краткосрочного лечения.
Это означает, что первоначально тип или дозировка лечения могут быть увеличены до тех пор, пока астма не стабилизируется. Когда он стабилизируется в течение определенного периода времени, ваш врач может прекратить лечение, чтобы ваш ребенок принимал минимальное лекарственное лечение, необходимое для поддержания стабильности. Если ваш врач в какой-то момент определит, что ваш ребенок слишком часто принимает лекарство короткого действия, то при долгосрочном лечении будет переходить к более высокой дозе или дополнительному лечению.
Этот поэтапный подход может привести к изменениям вверх или вниз с течением времени, в зависимости от реакции каждого ребенка на лечение и общего роста и развития, а также от сезонных изменений или изменений уровня активности.
Лекарства длительного контроля
Долгосрочные контролирующие или поддерживающие лекарства обычно принимают ежедневно. Типы препаратов длительного контроля включают следующее:
- Ингаляционные кортикостероиды являются наиболее часто используемыми лекарствами для длительного контроля астмы для детей в возрасте до 5 лет, а также предпочтительным лечением в соответствии с Национальными руководящими принципами по обучению и профилактике астмы.Легко вводимые ингаляционные кортикостероиды, доступные младенцам и детям дошкольного возраста, включают будесонид (Pulmicort Flexhaler, Pulmicort Respules), флутиказон (Flovent HFA) и беклометазон (Qvar Redihaler).
- Модификаторы лейкотриенов могут быть добавлены к плану лечения, когда лечение ингаляционными кортикостероидами само по себе не приводит к стабильному лечению астмы. Препарат монтелукаст (Singulair) одобрен в виде жевательных таблеток для детей в возрасте от 2 до 6 лет и в виде гранул, которые можно добавлять в пюре для детей в возрасте от 1 года.
- Бета-агонист длительного действия — это ингаляционный препарат, который можно добавить в схему лечения кортикостероидами. Препарат салметерол представляет собой бета-агонист длительного действия в сочетании с ингаляционными кортикостероидами в качестве одноразового ингаляционного лекарства (Advair HFA).
- Кромолин — это ингаляционный препарат, который блокирует воспалительные явления и может использоваться в качестве дополнительного лечения с помощью ингаляционных кортикостероидов. Доказательств эффективности этого лечения меньше, чем у других препаратов длительного контроля, подходящих для маленьких детей.
- Устные кортикостероиды используются только тогда, когда лечение астмы невозможно контролировать с помощью других методов лечения.
Лекарства короткого действия
Эти препараты, называемые бронходилататорами короткого действия, обеспечивают немедленное облегчение симптомов астмы, а их действие продолжается от четырех до шести часов. Бронходилататоры короткого действия при астме включают альбутерол (ProAir HFA, Ventolin HFA и др.) И левальбутерол (Xopenex HFA).
Для детей с легкими перемежающимися симптомами астмы лекарство короткого действия может быть единственным необходимым лечением.
Для маленьких детей, страдающих стойкой астмой и принимающих препараты длительного действия, препарат короткого действия используется в качестве быстродействующего или спасающего лекарства для лечения приступов астмы. Его также можно использовать для предотвращения симптомов астмы, вызванных физическими упражнениями.
Чрезмерное употребление лекарств короткого действия обычно указывает на необходимость пересмотра плана долгосрочного контрольного лечения.
Устройства для доставки лекарств
Большинство лекарств от астмы вводятся с помощью устройства, называемого дозирующим ингалятором, которое требует правильно рассчитанного глубокого вдоха для доставки лекарств в легкие.Насадки для дозирующих ингаляторов и других устройств могут облегчить получение детьми в возрасте до 5 лет соответствующей дозы. Эти устройства включают:
- Клапанная удерживающая камера с маской. К дозирующему ингалятору может быть присоединена камера хранения с клапаном и лицевой маской. Камера позволяет ребенку вдыхать лекарство и не допускает выдоха в аппарат. Маска позволяет вашему ребенку сделать шесть обычных вдохов, чтобы получить ту же дозу, что и при одной большой затяжке лекарства.
- Небулайзер. Небулайзер превращает лекарства в тонкий туман, который ребенок вдыхает через маску для лица. Маленьким детям часто требуется небулайзер, потому что им сложно или невозможно использовать другие ингаляторы.
Меры по сдерживанию астмы у детей раннего возраста
Следуя этим советам, вы можете лучше всего управлять астмой вашего ребенка.
Создать план действий
Ваш врач может помочь вам составить письменный план действий, который вы можете использовать дома и поделиться с другими членами семьи, друзьями, дошкольными учителями и сиделками.Тщательный план включает в себя такие вещи, как:
- Имя и возраст вашего ребенка
- Контактная информация врача и службы экстренной помощи
- Тип, доза и время приема долгосрочных лекарств
- Тип и доза спасательного лекарства
- Список распространенных триггеров астмы у вашего ребенка и советы по их предотвращению
- Система оценки нормального дыхания, умеренных и тяжелых симптомов
- Инструкции о том, что делать при появлении симптомов и когда использовать спасательные препараты
Мониторинг и запись
Запишите симптомы и график лечения вашего ребенка, чтобы поделиться им с врачом.Эти записи могут помочь вашему врачу определить, эффективен ли долгосрочный план контрольного лечения, и внести в него коррективы. Записывайтесь на прием в соответствии с рекомендациями врача, чтобы просматривать записи и при необходимости корректировать свой план действий. Информация, которую вы записываете, должна включать:
- Время, продолжительность и обстоятельства приступа астмы
- Лечение приступов астмы
- Побочные эффекты лекарств
- Изменения симптомов у вашего ребенка
- Изменения уровня активности или режима сна
Контроль триггеров астмы
В зависимости от триггеров астмы вашего ребенка внесите изменения дома, в детских учреждениях и в других местах, чтобы свести к минимуму воздействие триггеров на вашего ребенка.Сюда могут входить:
- Тщательная очистка от пыли и перхоти домашних животных
- Проверка отчетов о количестве пыльцы
- Удаление чистящих средств или других предметов домашнего обихода, которые могут вызывать раздражение
- Прием лекарства от аллергии по указанию врача
- Приучите ребенка к мытью рук и другим привычкам, чтобы предотвратить простуду
- Как научить ребенка понимать триггеры и избегать их
- Sawicki G, et al.Астма у детей младше 12 лет: первоначальная оценка и диагноз. https://www.uptodate.com/contents/search. По состоянию на 4 сентября 2019 г.
- Sawicki G, et al. Астма у детей младше 12 лет: начало терапии и мониторинг. https://www.uptodate.com/contents/search. По состоянию на 4 сентября 2019 г.
- Hay WW, et al., Eds. Аллергические расстройства. В: Современная диагностика и лечение: педиатрия. 24-е изд. McGraw-Hill Education; 2018. https: // accessmedicine.mhmedical.com. По состоянию на 4 сентября 2019 г.
- Usatine R, et al. Астма. В: Атлас цветов и синопсис семейной медицины Фитцпатрика. 3-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. По состоянию на 4 сентября 2019 г.
- Kellerman RD, et al. Астма у детей. В: Текущая терапия Конна 2019. Elsevier; 2019. https://www.clinicalkey.com. По состоянию на 4 сентября 2019 г.
Продукты и услуги
- Книга: Руководство Mayo Clinic по воспитанию здорового ребенка
.
Кашель и хрипы у детей
Что делать, если ваш ребенок много кашляет или хрипит, как определить, что это астма и что еще вызывает кашель и хрипы у детей.
Кашель или хрипы у вашего ребенка из-за астмы?
Кашель и хрипы довольно часто встречаются у младенцев и маленьких детей. Обычно они возникают из-за вируса, например, простуды.
Но как узнать, у них астма, или они кашляют и хрипят из-за простуды или зараженного вирусом?
Кашель или хрипы с большей вероятностью могут быть астмой вашего ребенка, если:
- кашляют или хрипят ночью или рано утром
- их кашель или хрип не проходят или продолжают возвращаться
- хрипят без других симптомов простуды
- у них сухой кашель
- Они кашляют или хрипят после беготни, смеха или холода
- У них есть и другие симптомы, такие как одышка, стеснение в груди или боль в животе
- Они кашляют или хрипят сильнее при контакте с триггерами, такими как пыльца, пылевые клещи, домашние животные или загрязнения.
Если ваш ребенок использует ингалятор для снятия облегчения (обычно синий) три или более раз в неделю, обратитесь к своему терапевту или медсестре по лечению астмы. Это признак того, что их астма ухудшается.
Еще не поставлен диагноз? Кашель и хрипы — типичные симптомы астмы, и часто родители замечают их первыми. Узнайте больше о том, как диагностируется астма.
Другие причины кашля и хрипов у детей
Простуда и вирусы
Дети могут простудиться до восьми раз в год.Их иммунная система все еще развивается, и простуда часто сопровождается кашлем. Это связано с тем, что, когда ваш ребенок простужен, слизь может стечь в его горло, и кашель — способ очистить его.
Большинство случаев кашля, вызванного простудой и вирусами, не являются серьезными и проходят в течение примерно трех недель. Но обратитесь к терапевту вашего ребенка, если кашель продолжается дольше, у вашего ребенка бывают продолжительные приступы кашля несколько раз в день или его рвет, когда он кашляет.
«Вирусный хрип»
Самая частая причина, по которой дети хрипят, — это простуды и вирусы.Врачи называют это «вирусным хрипом».
Если ваш ребенок не расстроен и не испытывает затруднений с дыханием, беспокоиться об этом, как правило, не о чем. Это должно прекратиться через два-три дня, как только ваш ребенок победит вирус.
Но если ваш ребенок плохо спит, отказывается от еды и питья или выглядит раздражительным, позвоните своему терапевту и попросите о приеме в тот же день.
Круп
Круп — это вирусная инфекция гортани (голосового аппарата), которая вызывает характерный лающий кашель и резкий скрипучий звук при вдохе (известный как стридор).Ваш ребенок также может хрипеть.
Младенцы и дети ясельного возраста (до трех лет) чаще, чем дети старшего возраста, заболевают респираторными инфекциями, такими как круп.
Бронхиолит
Бронхиолит вызывается вирусом, из-за которого дыхательные пути в легких набухают и сужаются, поэтому ваш ребенок будет кашлять и хрипеть. Им также потребуется больше усилий, чтобы дышать.
Бронхиолит чаще встречается у младенцев и детей младшего возраста. Это очень заразно, и ваш ребенок может кашлять или хрипеть в течение нескольких недель после заражения.
Сенная лихорадка
При сенной лихорадке слизь может капать из задней части носа ребенка в горло, что может вызвать кашель. Это аллергическая реакция на пыльцу, поэтому вы можете заметить, что ваш ребенок сильнее кашляет ранней весной и летом, когда количество пыльцы выше.
Сигаретный дым
Не курите и не позволяйте другим курить рядом с вашим ребенком. Пассивное курение увеличивает риск продолжения кашля и хрипов у вашего ребенка и заражения такими инфекциями, как обычный кашель и простуда, бронхиолит и круп.
Сигаретный дым также повышает риск развития астмы и приступа астмы.
Узнайте больше о поддержке, которая поможет вам бросить курить.
Каков риск заболеть астмой у кашляющих и хрипящих детей?
Младенцы и дети, часто страдающие вирусным хрипом, сенной лихорадкой, крупом или бронхиолитом, могут с большей вероятностью заболеть астмой в будущем. Не всегда ясно, почему это так, и необходимы дополнительные исследования, чтобы объяснить ссылку, но считается, что:
- Иммунная система некоторых детей чувствительна к пыльце и другим аллергиям, и в результате у них развивается астма
- вирусных инфекций, таких как бронхиолит, могут иметь общие факторы, повышающие вероятность бронхиолита и астмы, например семейный анамнез или условия жизни.
Если ваш врач действительно считает, что у вашего ребенка астма, вы можете быть уверены, что лечение астмы может реально изменить симптомы вашего ребенка.
Как только ваш ребенок привыкнет к использованию ингалятора для профилактики астмы и будет следовать плану действий при астме, вы должны заметить, что он больше не кашляет и не хрипит.
Как справиться с кашлем и хрипом у ребенка
«Постарайтесь узнать о типичных симптомах астмы вашего ребенка и о том, когда они появляются, например, ночью или если он бегал на улице на морозе.Тогда вы сможете лучше распознать случаи, когда у них астма или нет «, — говорит специалист по дыхательной медсестре Дебби Уодделл.
Управляйте кашлем и хрипом вашего ребенка:- следить за тем, чтобы они принимали лекарства от астмы каждый день в соответствии с предписаниями, и наблюдая за тем, как ваш ребенок пользуется их ингаляторами, чтобы вы могли быть уверены, что он получает необходимое ему лекарство
- попросить терапевта вашего ребенка или медсестру по лечению астмы показать вам, как лучше всего использовать их ингаляторы или посмотреть наши видеоролики о технике работы с ингаляторами
- отслеживает кашель и хрипы вашего ребенка, а также любые другие симптомы в календаре симптомов, чтобы вы могли видеть, когда он кашляет, как часто и что еще происходило в это время
- , используя план действий при астме, чтобы вы знали, что делать, если симптомы астмы ухудшаются.
Как терапевт или медсестра может помочь вашему ребенку
Лечащий врач вашего ребенка или медсестра по астме сможет сказать вам, вызван ли кашель вашего ребенка обострением астмы или чем-то еще.
- Они смогут обнаружить свистящее дыхание — как свистящий звук в груди вашего ребенка — с помощью стетоскопа, поскольку его может быть плохо слышно.
- Они могут просмотреть лекарства и триггеры вашего ребенка, если они думают, что кашель или хрипы у вашего ребенка вызваны астмой, и найдут способы контролировать свои симптомы.
- Если ваш терапевт считает, что у вашего ребенка может быть астма, он может предложить пробное лечение лекарственными средствами для профилактики астмы или ингалятором, чтобы узнать, помогает ли это, и дальнейшие тесты, чтобы помочь диагностировать астму или выяснить другие причины.
- Если кашель вызван чем-то другим, они могут порекомендовать безрецептурные лекарства, такие как антигистаминные препараты, капли для носа, парацетамол или смеси от кашля (не для детей младше 6 лет).
- В некоторых случаях они могут обратиться к специалисту, если сочтут, что у вашего ребенка есть другая причина кашля или хрипов.
- Они могут указать вам или кому-либо в семье, чтобы они бросили курить, если сигаретный дым дома усугубляет симптомы вашего ребенка.
Если у вашего ребенка тяжелая форма астмы, вам может потребоваться дополнительная помощь и поддержка.
Вы можете поговорить с одним из наших специалистов по дыхательной медсестре о симптомах вашего ребенка, позвонив на горячую линию Asthma UK по телефону 0300 222 5800 (с понедельника по пятницу с 9 до 17 часов) или отправив ему сообщение через WhatsApp по телефону 07378 606 728
Узнайте, как другие родители справляются с симптомами астмы.
Узнайте больше о симптомах астмы у вашего ребенка.
Последнее обновление октябрь 2020 г.
Следующая проверка — октябрь 2023 г.
На что обращать внимание при кашле ваших детей
Кашель — симптом некоторых из наиболее распространенных детских болезней. В большинстве случаев кашель вашего ребенка звучит намного хуже, чем есть на самом деле.Кашель — это здоровый рефлекс, который помогает выводить жидкость из горла и груди и защищает дыхательные пути. Кашель возникает при раздражении нервных окончаний дыхательных путей. Это признак того, что организм выполняет свою работу.
Самыми распространенными заболеваниями, связанными с кашлем, являются простуда, грипп и астма. Хотя в большинстве случаев кашель не тяжелый, в некоторых случаях кашель является симптомом более серьезного заболевания, такого как коклюш или пневмония. Родителям бывает сложно определить причину кашля у ребенка и время обращения к врачу.Давайте подробнее рассмотрим различные типы кашля у младенцев, малышей и детей, а также признаки, указывающие на то, что пора обратиться к врачу.
8 наиболее распространенных типов кашля у детейПонимание различных типов кашля, наиболее часто встречающихся у детей, поможет вам эффективно заботиться о своем ребенке. Это также поможет вам определить, когда вам следует обратиться к врачу, чтобы избежать серьезных осложнений. Вот восемь наиболее распространенных типов кашля у детей, болезни, с которыми они связаны, а также когда и если вам нужно отвести ребенка к врачу.
Лающий кашельЕсли кашель вашего ребенка похож на лай тюленя, скорее всего, это вызвано отеком верхних дыхательных путей. Наиболее частой причиной лающего, хрипящего или конского кашля является состояние, называемое крупом. Круп — это вирусная инфекция, вызывающая отек голосового аппарата и трахеи. Воспаление голосовых связок приводит к лающему звуку при кашле ребенка. Круп чаще всего встречается у детей в возрасте от 3 месяцев до 6 лет, но он также может возникать у детей старшего возраста.Состояние чаще всего ассоциируется с осенними и зимними месяцами.
Лающий кашель часто улучшается днем и усиливается ночью. Если круп вызывает лающий кашель, у вашего ребенка, скорее всего, появятся симптомы простуды, за которыми последует внезапное начало этого кашля. Дети также могут слышать высокие свистящие звуки при вдохе.
В большинстве случаев круп протекает в легкой форме и поддается лечению в домашних условиях. Воздействие холодного воздуха на ребенка может помочь расслабить дыхательные пути, но обязательно свяжите их, чтобы предотвратить дополнительные заболевания.Вы также можете посидеть с ними в ванной с закрытой дверью в течение 15-20 минут, приняв горячий душ, чтобы пар открывал их дыхательные пути. В некоторых случаях необходимо дальнейшее лечение у лечащего врача. Вашему педиатру может потребоваться прописать вашему ребенку пероральные стероиды. Если вы заметили учащенное дыхание, признаки респираторного дистресса, обильное слюнотечение или состояние не улучшается, немедленно обратитесь к врачу.
Сухой кашельСухой кашель — это непрекращающийся кашель без выделения слизи или жидкости.Обычная простуда или грипп чаще всего вызывают сухой кашель. Поэтому сухой кашель может сопровождаться такими симптомами, как:
- Боль в горле
- Головная боль
- Насморк
- Легкая лихорадка
Если у вашего ребенка сухой кашель, который длится несколько недель, вам следует позвонить его врачу. Поскольку астма, аллергия или хронические инфекции носовых пазух также вызывают сухой кашель, вашему ребенку может потребоваться лечение, чтобы облегчить его симптомы.
Флегмия от кашляКашель с мокротой кажется слизистым или влажным.Может сопровождаться:
- Насморк
- Боль в горле
- Слезотечение
- Снижение аппетита
- Производство белой, желтой или зеленой мокроты
Простуда чаще всего вызывает мокрый кашель. По данным Национального института аллергии и инфекционных заболеваний, в среднем ребенок простужается от 6 до 10 раз в год. Вот почему мокрый кашель — обычное явление у детей. Они очень заразны в первые несколько дней и могут длиться несколько недель.
Во многих случаях вирусы вызывают мокрый кашель. Поэтому антибиотики не всегда помогают. Спреи для носа и шприцы с грушами могут помочь очистить слизь у маленьких детей, которые не могут высморкаться самостоятельно. Также могут быть полезны увлажнители с прохладным туманом и теплые ванны.
Поговорите со своим педиатром об использовании паров или лекарств, отпускаемых без рецепта, поскольку они могут принести больше вреда, чем пользы. Если флегматический кашель у вашего ребенка постоянный, сопровождается зеленой слизью или лихорадкой, немедленно обратитесь к врачу.Эти симптомы могут быть признаками бактериальной инфекции носовых пазух, которая при отсутствии лечения может привести к тяжелым инфекциям грудной клетки.
Свистящий кашельСвистящий кашель имеет хриплый или свистящий звук, который сопровождается свистящим звуком, когда ваш ребенок выдыхает. Свистящее дыхание возникает из-за опухания нижних дыхательных путей в легких. Свистящий кашель часто наблюдается при астме или бронхиолите. Бронхиолит — это инфекция мельчайших дыхательных путей легких.Инфекция вызывает набухание бронхиол и их наполнение слизью. Более тяжелые состояния также вызывают хриплый кашель, например респираторно-синцитиальный вирус или RSV. Это состояние может быть опасным для жизни младенцев и маленьких детей.
В некоторых случаях хрипящий кашель возникает, когда посторонний предмет блокирует нижние дыхательные пути в легких. Если ваш ребенок недавно вдохнул пищу или небольшой предмет и у него возник хриплый кашель, немедленно обратитесь за медицинской помощью. Каждый раз, когда ребенок испытывает хриплый кашель, необходимо обратиться к врачу.Это потому, что в большинстве случаев вашему ребенку трудно дышать. Стероиды, дыхательные процедуры или даже госпитализация могут потребоваться, чтобы облегчить симптомы и помочь вашему ребенку выздороветь.
Ночной кашельКажется, ваш ребенок целый день не кашляет, а потом снова начинает спать ночью? Вы не поверите, но это обычное явление при детском кашле. Когда дети простужаются, слизь из носа и носовых пазух может стекать в горло и вызывать кашель во время сна.Астма также может быть частой причиной ночного кашля, потому что дыхательные пути вашего ребенка ночью более чувствительны.
Астма — хроническое заболевание, при котором дыхательные пути в легких раздражаются и сужаются. Иногда избыток слизи может быть единственным признаком астмы, но часто хронический ночной кашель может быть связан с этим заболеванием. Избыток слизи, вызванный астмой, вызывает першение в горле, которое может вызвать постоянный кашель. Другие признаки астмы включают кашель с:
- Упражнение
- Аллергия
- Воздействие холодного воздуха
- Простуда или другая болезнь
Если вы подозреваете, что у вашего ребенка астма, он должен обратиться к врачу.Врач вашего ребенка проведет тест на функцию легких, чтобы поставить диагноз вашему ребенку. В некоторых случаях лекарства могут потребоваться по мере необходимости, но многим пациентам с астмой необходимы ежедневные профилактические препараты, чтобы предотвратить заболевание. Если у вашего ребенка ночной кашель, который сопровождается затрудненным дыханием или речью, немедленно позвоните в службу 9-1-1.
КоклюшТакже известный как коклюш, коклюш — это инфекция дыхательных путей, вызываемая бактериями Bordetella pertussis.Наиболее частым симптомом является непрерывный кашель, за которым следует кричащий звук, когда ваш ребенок наконец переводит дыхание. Состояние часто начинается с простуды и приводит к более сильному кашлю, поэтому у вашего ребенка также могут быть насморк, чихание и субфебрильная температура. В некоторых случаях ваш ребенок может кашлять более двадцати раз за один вдох.
Коклюш — один из самых тяжелых видов кашля, потому что он вызывается острым воспалением слизистой оболочки дыхательных путей.В некоторых случаях опухоль может полностью перекрыть дыхательные пути. Коклюш является тяжелым заболеванием у младенцев в возрасте до 1 года, особенно у тех, кто не получил вакцину DTaP. Из-за тяжести коклюша дети получают вакцины от дифтерии, столбняка и бесклеточного коклюша и бустерные вакцины в два, четыре, шесть, 15 месяцев и в возрасте от 4 до 6 лет.
Коклюш очень заразен. Младенцы могут перестать дышать, а детей младше шести месяцев необходимо госпитализировать и лечить антибиотиками.В большинстве случаев дети испытывают кашель, который может длиться месяцами, за которым следуют частые респираторные инфекции. Если ваш ребенок испытывает симптомы коклюша, немедленно покажите его педиатру или другому медицинскому работнику, чтобы начать лечение.
Кашель с лихорадкойНекоторые симптомы кашля могут сопровождаться легким жаром. Небольшая температура часто является признаком простуды. Когда ваш ребенок кашляет при температуре 102 ° F или выше, у него может быть пневмония.Пневмония — это вирусная или бактериальная инфекция, которая поражает легкие, заставляя их наполняться жидкостью. По мере того, как организм пытается избавиться от этой жидкости, ваш ребенок может выделять много слизи с мокрым кашлем. Другие признаки пневмонии, на которые следует обратить внимание, включают:
- Слабость или вялость
- Затрудненное дыхание
- Учащенное дыхание
- Постоянный, усиливающийся кашель
- Влажный мокрый кашель с выделением слизи
В большинстве случаев для диагностики состояния необходим рентгеновский снимок.Когда пневмония вирусная, инфекция должна пройти. Но в случае бактериальной пневмонии для лечения болезни требуются рецептурные антибиотики. Поскольку в некоторых случаях пневмония может стать серьезной, даже если требуется пребывание в больнице, важно обратиться за медицинской помощью, если у вашего ребенка кашель, сопровождающийся лихорадкой 102 ° F или выше.
Кашель с рвотойНекоторые дети так сильно кашляют, что вызывают рвотный рефлекс и рвоту.От простуды до обострения астмы рвота может возникнуть при любом типе кашля. Когда в организме ребенка накапливается избыток слизи, также может возникнуть рвота. Это связано с тем, что слизь может стекать в желудок и вызывать тошноту, также известную как постназальное выделение.
Рвота с кашлем обычно не является поводом для беспокойства, если только рвота не прекращается или ее не сопровождает высокая температура. Родители и опекуны должны следить за признаками обезвоживания у ребенка, которого рвет от кашля.Признаки обезвоживания включают:
- Снижение диуреза
- Сухость во рту
- Классная кожа
- Раздражительность
- Активный ребенок, который внезапно становится вялым
- Запавшие глаза
- Плачу почти без слез
Немедленно обратитесь к врачу, если вы подозреваете, что у вашего ребенка обезвоживание, если у него постоянная рвота при кашле или если он внезапно начинает откашливаться с кровью.
Как помочь своему ребенку дома, когда он кашляетНезависимо от причины кашля у вашего ребенка есть несколько вещей, которые вы можете сделать дома, чтобы он чувствовал себя комфортно и вылечился.
- Увеличение жидкости. Очень важно, чтобы ваш ребенок обезвоживался, когда он заболеет. Когда болезнь сопровождается симптомами кашля, обильное питье также может помочь успокоить горло. В частности, холодные напитки могут помочь облегчить раздражение. Повышенная гидратация также помогает облегчить откашливание слизи в легких.
- Помогите им отдохнуть. Когда кашель возникает ночью, вашему ребенку может быть трудно получить отдых, необходимый для восстановления сил. Если вашему ребенку сложно заснуть из-за кашля, приподнимите его голову, чтобы он мог отдохнуть в вертикальном положении.Если помочь ребенку комфортно отдохнуть в вертикальном положении, это поможет предотвратить постоянный кашель в ночное время.
- Добавьте влажность. Теплая ванна или душ могут помочь с дыханием. Позвольте вашему ребенку сидеть в душной в течение 15-20 минут за раз. Вы также можете использовать увлажнитель с прохладным туманом, чтобы сделать комнату более комфортной на ночь.
- Устраняет раздражители. Если ваш ребенок кашляет, раздражители в воздухе могут усугубить его симптомы. По мере возможности держите их дыхательное пространство свободным от химических паров, сигаретного дыма и пыли.
- Будьте осторожны с лекарствами, отпускаемыми без рецепта. Будьте осторожны, давая ребенку безрецептурные лекарства от кашля, если только ваш врач вам не посоветовал. Средства от кашля вредны для маленьких детей. Лечение их ацетаминофеном или ибупрофеном, отпускаемым без рецепта, может быть приемлемым, чтобы облегчить их дискомфорт, но сначала поговорите со своим врачом.
Хотя может быть непросто определить, оправдывает ли кашель вашего ребенка посещение врача, всегда лучше перестраховаться.В большинстве случаев есть контрольные признаки, указывающие на то, что пора позвонить или сходить к врачу.
При появлении следующих симптомов позвоните педиатру вашего ребенка:
- Постоянный ежедневный кашель продолжительностью более трех недель
- Кашель, сопровождающийся учащенным дыханием
- Высокая температура, обычно выше 102 ° F
- Любая лихорадка у детей до трех месяцев
- Неспособность говорить из-за кашля
- Кашель, продолжающийся более нескольких часов у младенцев трех месяцев и младше
- Признаки обезвоживания, такие как:
- Головокружение
- Чрезмерная сонливость
- Запавшие глаза
- Сухость во рту
- Плачу почти без слез
- Снижение диуреза
- Признаки того, что ваш ребенок усердно пытается дышать
- Коклюш, хрип или лай при кашле
- Слабость или крайняя раздражительность
В некоторых случаях может потребоваться посетить ближайший центр неотложной помощи, чтобы проверить симптомы у вашего ребенка.Признаки того, что вам необходимо немедленно посетить ближайшую скорую помощь или позвонить по номеру 9-1-1, включают:
- Голубой или мутный цвет губ, лица или языка
- Кашляет кровью
- Нерегулярное дыхание у новорожденных
- Ваш ребенок перестает дышать
Если вашему ребенку необходимо осмотреть по поводу более серьезных симптомов кашля, вам помогут iCare ER & Urgent Care. Благодаря удобному расположению в Форт-Уэрте, Аргайл и Фриско, мы всегда готовы помочь вам, когда вам срочно понадобится медицинская помощь.Наше отделение неотложной помощи принимает пациентов с 7:00 до 20:00 ежедневно, а наш центр неотложной помощи открыт 24 часа в сутки, 7 дней в неделю. Наш дружелюбный и профессиональный персонал врачей будет слушать кашель вашего ребенка, наблюдать за его дыханием и слушать его грудь и легкие. Если необходимы рентгеновские лучи, их можно сделать прямо в нашем учреждении.
Наша команда готова предоставить качественное и надежное медицинское обслуживание, быстрое и тщательное. Для всех медицинских нужд вашей семьи позвоните нам по телефону (214) 407-8668 или запишитесь на прием и узнайте время ожидания с помощью нашей удобной онлайн-системы.
Бронхиолит-RSV
Это симптом вашего ребенка?
- У вашего ребенка диагностирован бронхиолит
- Это инфекция самых мелких дыхательных путей в легких
- Вызывается вирусом RSV (респираторно-синцитиальный вирус)
- Свистящее дыхание в течение первых 2 лет жизни часто вызывается бронхиолитом
- Вы задаетесь вопросом, нужно ли вашему ребенку снова осматривать
Симптомы бронхиолита
- Свистящее дыхание — это главный симптом, который помогает при постановке диагноза.Свистящее дыхание — это пронзительный мурлыкающий или свистящий звук.
- Лучше всего это слышно, когда ребенок дышит.
- Учащенное дыхание с частотой более 40 вдохов в минуту.
- Плотное дыхание (приходится тяжело работать, чтобы вытолкнуть воздух).
- Кашель (может откашливать очень липкую слизь).
- Лихорадка и насморк часто начинаются раньше, чем проблемы с дыханием.
- Средний возраст заболеть бронхиолитом составляет 6 месяцев (от рождения до 2 лет).
- Симптомы похожи на астму.
- Около 30% детей с бронхиолитом в дальнейшем действительно заболевают астмой. Это более вероятно, если у них есть близкие родственники, страдающие астмой. Также вероятно, если у них бронхиолит более 2 раз.
Причина бронхиолита
- Сужение мельчайших дыхательных путей в легких (бронхиол) вызывает хрипы. Это сужение является результатом отека, вызванного вирусом.
- Респираторно-синцитиальный вирус (RSV) вызывает большинство бронхиолитов. Эпидемии RSV случаются почти каждую зиму.
- У людей не развивается пожизненный иммунитет к вирусу RSV. Это означает, что они могут заразиться много раз.
Проблемы с дыханием: как определить
Проблемы с дыханием — это повод немедленно обратиться к врачу. Дыхательная недостаточность — это медицинское название затрудненного дыхания. Вот симптомы, о которых следует беспокоиться:
- Схватка при каждом вдохе или одышка.
- Плотное дыхание, чтобы ребенок едва мог говорить или плакать.
- Ребра втягиваются при каждом вдохе (это называется втягиванием).
- Дыхание стало шумным (например, хрипы).
- Дыхание намного быстрее обычного.
- Губы или лицо становятся синими.
Диагностика бронхиолита
- Врач может диагностировать бронхиолит, выслушивая грудную клетку с помощью стетоскопа.
Предотвращение передачи другим людям
- Прикрывайте нос и рот салфеткой при кашле или чихании.
- Часто мойте руки. Важно время после кашля или чихания.
Когда звонить по поводу бронхиолита-RSV
Позвоните по номеру 911 сейчас
- Серьезные проблемы с дыханием (с трудом дышит, едва может говорить или плакать)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Вы думаете, что у вашего ребенка опасная для жизни неотложная помощь
Позвоните врачу или обратитесь за медицинской помощью
- Проблемы с дыханием, но не тяжелые
- Губы или лицо стали синюшными, но только во время кашля
- Новый резкий звук при вдохе (называемый стридором)
- Свистящее дыхание (мурлыканье или свистящий звук) хуже, чем при осмотре
- Дыхание намного быстрее, чем при осмотре
- Подозрение на обезвоживание.Отсутствие мочи более 8 часов, моча темного цвета, очень сухость во рту, слезы нет.
- Ребенок из группы высокого риска (например, хроническое заболевание легких) и ухудшение состояния
- Лихорадка у ребенка в возрасте до 12 недель. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Возраст менее 6 месяцев и хуже в любом случае
- Температура выше 104 ° F (40 ° C)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Непрерывный кашель
- Проблемы с кормлением хуже, чем при осмотре
- Боль в ушах или дренаж ушей
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как вы отсутствовали более 24 часов
- Вы думаю, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратиться к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Слабые свистящие звуки продолжаются более 7 дней
- Кашель продолжается более 3 недель
- У вас есть другие вопросы или проблемы
Самостоятельная помощь на дому
- Бронхиолит такой же или лучший, чем при последнем посещении
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при бронхиолите
- Что следует знать о бронхиолите:
- Бронхиолит часто встречается в течение первых 2 лет жизни.
- У большинства детей просто кашель и учащенное дыхание.
- У некоторых появляется свистящее дыхание. Это означает, что нижние дыхательные пути становятся плотными.
- Если вам назначили повторный прием, обязательно сохраните его.
- Вот несколько советов по уходу, которые могут помочь.
- Лекарства от астмы:
- Некоторым детям с бронхиолитом помогают лекарства от астмы. Большинству детей эти лекарства не помогают.
- Если вашему ребенку прописали один препарат, дайте его в соответствии с инструкциями.
- Продолжайте давать лекарство, пока хрипы у вашего ребенка не исчезнут в течение 24 часов.
- Приступы или заклинания при кашле:
- Дышите теплым туманом (например, принимая душ в закрытой ванной комнате).
- Дать выпить теплой прозрачной жидкости. Примеры — яблочный сок и лимонад.
- Сумма. В возрасте от 3 до 12 месяцев давайте каждый раз по 30 мл. Ограничьте до 4 раз в день. Если старше 1 года, давайте столько, сколько необходимо.
- Причина: оба расслабляют дыхательные пути и разжижают мокроту.
- Домашнее лекарство от кашля:
- Не давайте детям с хрипом какие-либо лекарства от кашля, отпускаемые без рецепта. Вместо этого лечите кашель, используя следующие советы:
- Возраст от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля.Примеры — яблочный сок и лимонад. Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле. Внимание: не используйте мед до 1 года.
- Возраст от 1 года: при необходимости используйте мед от ½ до 1 чайной ложки (2–5 мл). Он работает как домашнее лекарство от кашля. Он может разжижать слизь и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп.
- Назальный физиологический раствор для открытия заложенного носа:
- Ваш ребенок не может кормить грудью или пить из бутылочки, если нос заблокирован.Одно лишь отсасывание не может удалить сухую или липкую слизь.
- Используйте солевые (соленую воду) капли для носа или спрей, чтобы разжижить засохшую слизь. Если у вас нет физиологического раствора, вы можете использовать несколько капель бутилированной воды или чистой водопроводной воды. Если младше 1 года, используйте воду в бутылках или кипяченую воду из-под крана.
- Шаг 1: Капните по 3 капли в каждую ноздрю. (Если возраст до 1 года, используйте 1 каплю).
- Шаг 2: Вытяните каждую ноздрю, закрывая при этом другую ноздрю. Затем сделайте другую сторону.
- Шаг 3: Повторяйте введение капель в нос и отсасывания, пока выделения не исчезнут.
- Как часто: принимайте физиологический раствор, когда ваш ребенок не может дышать через нос. Лимит: не более 4 раз в сутки.
- Солевые капли для носа или спрей можно купить в любой аптеке. Рецепт не требуется.
- Другой вариант: примите теплый душ, чтобы удалить слизь. Вдохните влажный воздух, затем сделайте вдох.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель. Причина: сухой воздух усиливает кашель.
- Меньшие порции кормления:
- Используйте небольшие частые кормления, когда у вашего ребенка есть энергия, чтобы пить.
- Причина: Детям с хрипом не хватает энергии для длительного кормления.
- Предложите достаточно жидкости, чтобы предотвратить обезвоживание.
- Избегайте табачного дыма:
- Табачный дым усиливает кашель и хрипы.
- Не позволяйте никому курить рядом с вашим ребенком.
- Чего ожидать:
- Свистящее дыхание и учащенное дыхание чаще всего проходят через 2 или 3 дня.
- Слабые хрипы могут длиться до 1 недели.
- Кашель может длиться 3 недели.
- Некоторым детям (2%) с бронхиолитом требуется госпитализация. Этим детям нужен кислород или жидкость, вводимая через вену.
- Возврат в детский сад:
- Ваш ребенок может вернуться в детский сад после того, как хрипы и лихорадка исчезнут.
- Позвоните своему врачу, если:
- Возникает затрудненное дыхание
- Свистящее дыхание усиливается (становится затрудненным)
- Возникают проблемы с кормлением
- Лихорадка длится более 3 дней
- Вы думаете, что вашего ребенка нужно осматривать
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 20.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Лечение и время обращения к врачу
Сухой кашель у ребенка может быть вызван множеством заболеваний. Простуда и кашель обычно не являются поводом для беспокойства у лица, осуществляющего уход, но ему следует обратиться за помощью, если кашель становится хроническим.
Продолжайте читать, чтобы получить дополнительную информацию о том, что может вызвать сухой кашель у детей, как его лечить и когда обратиться к врачу.
Поделиться на PinterestПростуда, коклюш и астма могут вызывать сухой кашель у детей.Важно, чтобы родители или опекун обращали внимание на другие симптомы, сопровождающие кашель. Если ребенок когда-либо звучит так, как будто ему трудно дышать, опекун должен немедленно обратиться в службу экстренной помощи.
Кашель — симптом основного заболевания.Лечение кашля зависит от причины.
В некоторых случаях лицо, осуществляющее уход, может помочь предотвратить сухой кашель, приняв профилактические меры. Это может включать в себя вакцинацию ребенка или предотвращение его контакта с аллергенами или раздражителями.
Если лицо, ухаживающее за ребенком, не знает, что вызывает кашель, ему следует как можно скорее поговорить с врачом ребенка, чтобы установить диагноз.
Простуда
По данным Американской академии аллергии, астмы и иммунологии, у детей дошкольного возраста, посещающих детские сады, за год может развиться примерно восемь вирусных респираторных инфекций.Обычно каждая инфекция длится 10 дней.
Если кашель у ребенка возникает ближе к концу инфекции верхних дыхательных путей, например, простуды, и проходит в течение 1-2 недель, родителю или опекуну обычно не нужно предпринимать никаких специальных действий для лечения кашля.
По данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), кашель во время простуды может помочь организму очистить дыхательные пути от слизи. Он также может защитить легкие.
Однако, если кашель сухой или непродуктивный, опекун должен следить за тем, чтобы ребенок пил много жидкости и теплых напитков, чтобы успокоить горло.
Другие методы, которые может попробовать опекун, включают:
- использование увлажнителя в детской комнате
- включение горячего душа при закрытых дверях и окнах или вентиляционных отверстиях и усадить ребенка в комнате
- открыть окно или морозильную камеру обеспечить ребенку холодный воздух, чтобы он мог дышать, если круп вызывает кашель.
Воспитатель также может попробовать дать ребенку мед, но только если ребенку 12 месяцев и старше.
Согласно статье 2018 года, исследователи обнаружили, что мед может уменьшить симптомы кашля больше, чем отсутствие лечения.Однако исследование не нашло доказательств ни за, ни против использования меда для лечения кашля.
Важно отметить, что лица, осуществляющие уход, не должны давать мед младенцам младше 12 месяцев, поскольку у младенцев в этом возрасте нет иммунитета к бактериям, которые могут присутствовать в меде.
Коклюш
Коклюш или коклюш — это бактериальная инфекция, которая может быть смертельной для невакцинированных или не полностью вакцинированных детей в возрасте до 12 месяцев.
По данным Центров по контролю и профилактике заболеваний (CDC), у младенцев старше 12 месяцев врач может лечить коклюш с помощью антибиотиков и поддерживающей терапии.
Астма может быть опасной для жизни. Родителю или опекуну следует немедленно обратиться за медицинской помощью, если симптомы у ребенка ухудшаются.
Им также следует обратиться за неотложной медицинской помощью в следующих случаях:
- втягивания или учащенное дыхание с втягиванием кожи вокруг грудной пластины или костей ребер, когда ребенок вдыхает 90 102
- синяя окраска лица, ногтей и губ
- расширение, когда ноздри быстро двигаются
- расширенная грудная клетка, которая не сдувается при выдохе
- младенец не узнает или не реагирует на человека, осуществляющего уход
- ребра или живот быстро движутся внутрь и наружу
Дети с астмой должен делать ежегодную прививку от гриппа осенью.
Для лечения астмы у детей врач или аллерголог может назначить лекарства для быстрого облегчения симптомов и долгосрочного облегчения.
Лекарство обычно выпускается в форме ингалятора. Человек также может использовать небулайзер. Медицинский работник может научить опекуна и ребенка пользоваться этим устройством.
Аллергия
Аллергия может вызвать сухой кашель у детей. Воспитатель может помочь ребенку использовать:
- безрецептурных антигистаминных препаратов
- назальных спреев
- противоотечных средств
Если аллергия тяжелая, ребенку могут потребоваться уколы от аллергии.
Опекун должен обратиться за неотложной медицинской помощью, если у ребенка возникли:
- крапивница
- тошнота
- рвота
- боль в животе
- диарея
- затрудненное дыхание
- стеснение в горле
- обморок
- высокая температура или любая лихорадка у младенца
- учащенное дыхание
- затрудненное дыхание или задержка дыхания
- кашель с кровью
- признаки обезвоживания
- коклюш звук при кашле ребенка
- свистящий звук при дыхании ребенка
- Ajay S. Kasi, MD *
- Rory J. Kamerman-Kretzmer, MD †
- * Отделение детской пульмонологии, Отделение педиатрии, Университет Эмори, Атланта, Джорджия
- † Отделение детской пульмонологии и медицины сна, Детская больница Лос-Анджелес, Лос-Анджелес, Калифорния
- Сокращения:
- BAL:
- бронхоальвеолярный лаваж
- CT: компьютерная томография
- Гастроэзофагеальная рефлюксная болезнь
- ICS:
- ингаляционный кортикостероид
- ОТК:
- без рецепта
- PBB:
- длительный бактериальный бронхит
- PCD
- инфекция тракта
Различать острый и хронический кашель у детей.
Определите характеристики кашля и конкретные «указатели» кашля, требующие дальнейшей оценки.
Эффективное начало лечения неспецифического кашля и подозрения на затяжной бактериальный бронхит.
Выявление кашляющих детей, нуждающихся в осмотре специалиста.
992 учащенное сердцебиение
992 учащенное сердцебиение
Врач осмотрит ребенка и задаст вопросы о других симптомах и о том, как долго у него был кашель. Во время обследования врач или другой медицинский работник оценит дыхание ребенка, жизненно важные функции, легкие и другие части тела.
Часто звука кашля ребенка, физического осмотра и дополнительных симптомов бывает достаточно, чтобы определить причину кашля.
В некоторых случаях, например, при аллергических реакциях, для определения причины могут потребоваться тесты на аллергию. В некоторых случаях ребенку может потребоваться обратиться к аллергологу для лечения.
Опекун должен провести с ребенком медицинское обследование, если у него кашель, который длится более 2–3 недель. Другие причины для обращения за медицинской помощью включают следующие признаки и симптомы:
Опекун также должен обратиться за неотложной помощью для ребенка, если у него появляются признаки тяжелого приступа астмы или тяжелой аллергической реакции.
Если лицо, осуществляющее уход, не знает, что вызывает кашель или что его беспокоит, ему следует отвести ребенка к врачу или другому медицинскому работнику, например, фельдшеру (PA) или практикующей медсестре (NP).
Существует несколько потенциальных причин сухого кашля, включая инфекции, аллергены, загрязнители и астму.
Если у ребенка сухой кашель, лицо, ухаживающее за ним, может контролировать и лечить кашель в домашних условиях.
Если у ребенка есть известное основное заболевание, лечение этого состояния должно помочь избавиться от кашля.Однако, если опекун не знает, что вызывает кашель, у ребенка высокая температура или другие симптомы, ему следует отвести ребенка к врачу.
Кашель | Американская академия педиатрии
Пробелы в практике
Кашель у детей — это коммюнике по основной жалобе.Важно применять систематический подход к оценке и лечению хронического кашля и избегать симптоматического лечения. Использование педиатрических алгоритмов борьбы с кашлем улучшает клинические исходы.
Цели
После прочтения этой статьи читатели должны уметь:
Введение
Кашель — частая причина амбулаторных посещений педиатра. Кашель как проявление респираторного заболевания может варьироваться от незначительных инфекций верхних дыхательных путей до серьезных заболеваний, таких как бронхоэктазы. Острый кашель у детей чаще всего вызывается инфекциями верхних дыхательных путей (ИВДП).

 Чтобы кашель прекратился, достаточно устранить его источник во внешней среде.
Чтобы кашель прекратился, достаточно устранить его источник во внешней среде.





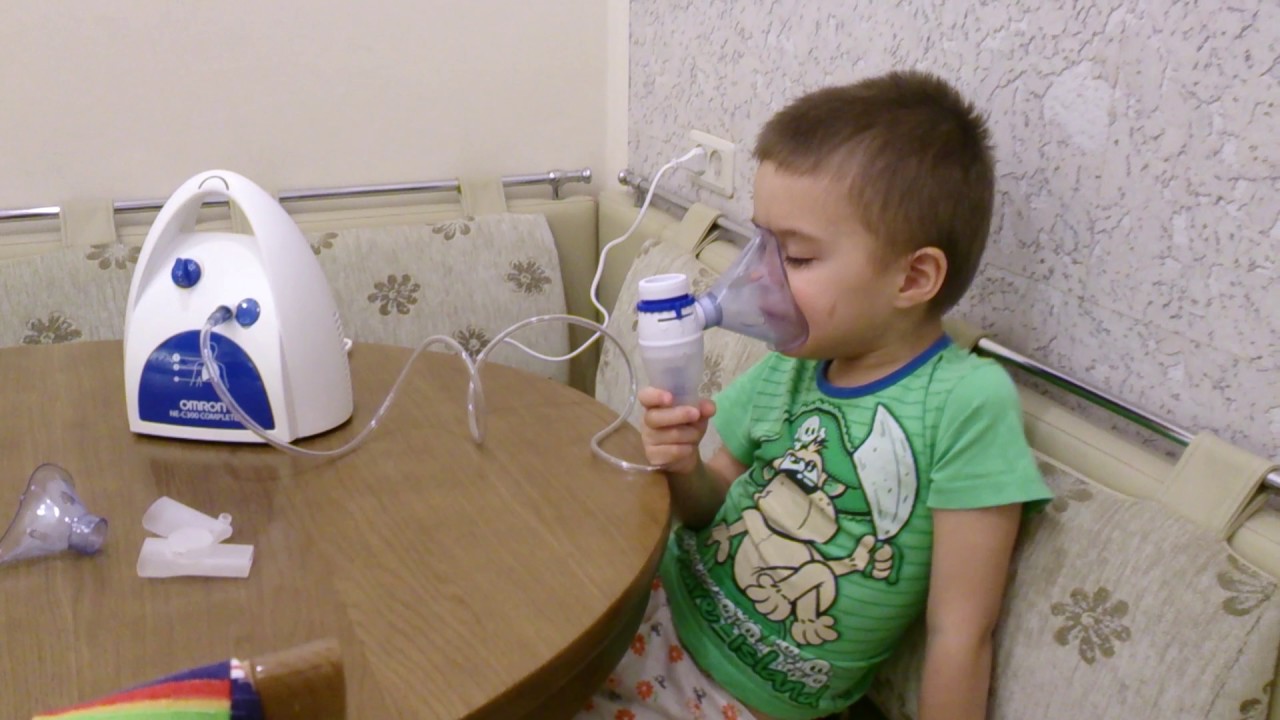 На 1л раствора требуется добавить 1 чайную ложку морской соли. Использовать нужно соль, не содержащую ароматических добавок.
На 1л раствора требуется добавить 1 чайную ложку морской соли. Использовать нужно соль, не содержащую ароматических добавок.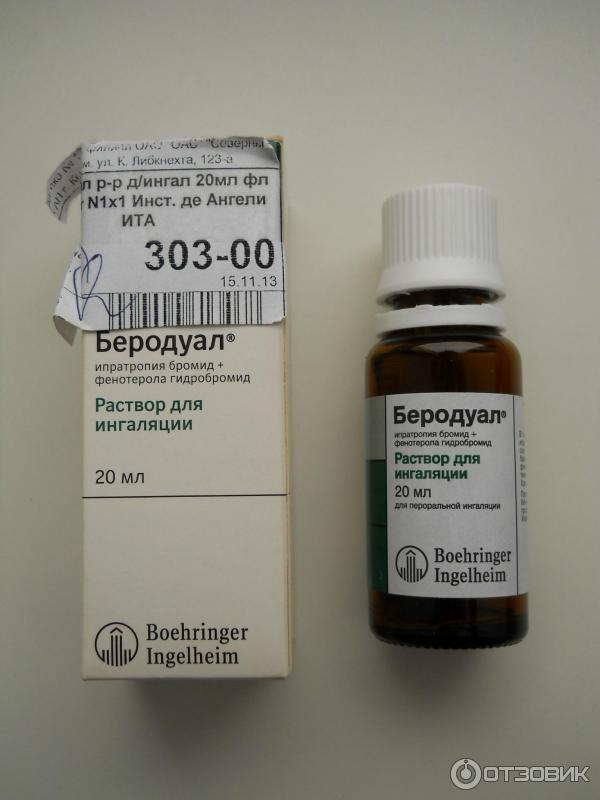 Ингаляция с содой при ларингите практически всегда проводится с добавлением масел розы, персика, эвкалипта, лимона, пихты, можжевельника, а также других целебных трав и растений. Эфирные масла добавляют в готовый содовый раствор и вдыхают лечебные пары, прикрываясь полотенцем или пледом. Данная терапия хорошо переносится больными и дает быстрый эффект. Отхождение мокроты начинается сразу после процедуры. Щелочные составы уменьшают опухлость слизистой оболочки за счет повышения осмотического давления в дыхательных органах. Процедура активизирует кашлевой рефлекс, если он подавлен.
Ингаляция с содой при ларингите практически всегда проводится с добавлением масел розы, персика, эвкалипта, лимона, пихты, можжевельника, а также других целебных трав и растений. Эфирные масла добавляют в готовый содовый раствор и вдыхают лечебные пары, прикрываясь полотенцем или пледом. Данная терапия хорошо переносится больными и дает быстрый эффект. Отхождение мокроты начинается сразу после процедуры. Щелочные составы уменьшают опухлость слизистой оболочки за счет повышения осмотического давления в дыхательных органах. Процедура активизирует кашлевой рефлекс, если он подавлен. Идеальной считается вода температуры от 40 до 55 градусов для взрослых и 30 градусов для детей;
Идеальной считается вода температуры от 40 до 55 градусов для взрослых и 30 градусов для детей; На стакан воды нужно взять 1 ч. л. соды и по одной столовой ложке листьев каждого растения.
На стакан воды нужно взять 1 ч. л. соды и по одной столовой ложке листьев каждого растения.