Причины цианоза кожных покровов и слизистых оболочек, методы лечения — клиника «Добробут»
Главная
Медицинская библиотека Добробут
Дата публикации: 2020-08-03
Причины цианоза кожных покровов и слизистых оболочек, методы лечения
Цианоз – это появление синюшного оттенка кожных покровов и слизистых оболочек . Подобное состояние всегда связано с развитием какой-либо патологии, которая требует оказания медицинской помощи. В некоторых случаях синюшность губ или всего лица, а также других частей тела свидетельствует о прогрессировании удушья – если больному не будет оказана экстренная квалифицированная помощь, то может наступить летальный исход.
Синюшность новорожденного и другие типы цианоза
Причиной цианоза кожных покровов и слизистых оболочек выступает их недостаточное снабжение кислородом. А это, в свою очередь, означает, что имеются проблемы с составом крови и/или работой сердечно-сосудистой системы.
Вот что может означать синюшность кожи и слизистых оболочек:
- Цианоз носогубного треугольника у грудного ребенка – признак проблем с сердцем. Это могут быть врожденные пороки, препятствующие нормальному движению крови по сосудам.
- Синюшность под глазами объясняется просто: человек устал и нуждается в отдыхе и нормальном питании. Нередко этот признак отмечается у людей с физическим или эмоциональным истощением, а такие состояния относятся к патологическим.
- Цианоз кожи лица всегда выступает признаком нехватки кислорода в тканях либо нарушения кровообращения головного мозга. Такое состояние возникает внезапно, при этом может развиться удушье, которое приводит к смерти больного. Также это может быть признаком инсульта или инфаркта миокарда.
- Синюшность половых губ встречается достаточно редко. Чаще всего это признак атрофических изменений наружных половых органов, которые связаны со старением организма. А вот синюшность шейки матки, которая определяется при осмотре женщины на гинекологическом кресле, – это признак беременности.

Каждый отдельный случай цианоза кожных покровов или слизистых оболочек должен рассматриваться врачом в индивидуальном порядке. В большинстве случаев это явление означает критическое состояние, требующее оказания квалифицированной медицинской помощи. Но, например, синюшность кожи ног может указывать на поражение вен нижних конечностей.
Существует и физиологический цианоз. Например, цианоз слизистых у детей может возникнуть сразу после рождения. Такое явление связывают с несовершенной работой дыхательной системы, когда в легкие не поступает нужное количество воздуха. Синюшность новорожденного усиливается при плаче, прикладывании к груди, но она не расценивается как патологическое состояние и через некоторое время исчезает.
Преходящий цианоз
Некоторые люди отмечают, что время от времени у них появляется цианоз кончиков пальцев верхних и/или нижних конечностей. Причем, никаких других признаков ухудшения здоровья не отмечается. Игнорировать такое состояние нельзя, так как оно в любом случае указывает на проблемы в работе сердца или сосудов.
Синюшность кожных покровов, возникающая на фоне физических нагрузок, может свидетельствовать о развитии заболеваний сердца воспалительного характера. Как правило, она сопровождается одышкой, быстрой утомляемостью, тремором верхних конечностей.
При появлении даже кратковременного цианоза нужно обратиться за помощью в медицинское учреждение – это поможет избежать самых тяжелых последствий.
Тактика действий при цианозе
Цианоз часто свидетельствует о наличии состояний, требующих неотложной медицинской помощи: сердечной недостаточности, удушья или терминального состояния. Но если причинами цианоза есть, например, варикозное расширение вен или нейроциркуляторная дистония, то больному будет назначено терапевтическое лечение.
Только специалист может определить точную причину появления цианоза кожи лица и других частей тела, поэтому такой признак должен стать поводом для посещения терапевта, который проведет нужные обследования и направит на консультацию к другим специалистам. В лечении заболеваний, при которых возникает цианоз, могут применяться такие лекарственные препараты, как:
- бронходилататоры;
- аналептики, воздействующие на мозговые центры, которые контролируют работу дыхательной системы;
- сердечные гликозиды;
- антигипоксанты.
Более подробно о цианозе кожных покровов и слизистых можно узнать на страницах нашего сайта Добробут.ком. Также есть возможность записаться на прием к опытным врачам, консультация которых поможет определить причины возникновения такого явления и провести грамотное, эффективное лечение.
Связанные услуги:
Вызов скорой помощи 5288
Хотите получить онлайн разъяснение от врача МС “Добробут”?
Скачивайте наше приложение Google Play и App Store
Наши врачи
Смотреть всех врачей 634
Наши сертификаты
Сертифікат № QIZ 804 468 C1
Сертифікат № QIZ 804 469 C1
Сертифікат № QIZ 804 470 C1
Сертифікат № QIZ 804 471 C1
Смотреть все сертификаты
Заказать обратный звонок
Введите Ваш телефонДругие статьи
Красная волчанка – виды, симптомы, лечение
Что такое красная волчанка, причины ее развития. Виды заболевания, особенности диагностики. Как лечат красную волчанку. Профилактика патологии.
Виды заболевания, особенности диагностики. Как лечат красную волчанку. Профилактика патологии.
Ротавирусный гастроэнтерит у взрослых – причины, клинические проявления, лечение
Чем лечить детский гастроэнтерит – советы педиатра. Сколько длится период карантина по гастроэнтериту в детском саду. Профилактические мероприятия, прогноз заболевания
Причины тремора рук и других частей тела. Признаки, тактика лечения
Причины и симптомы тремора у грудничков и взрослых. Разновидности тремора, патологии, при которых он часто возникает. Тактика действий. Как лечить эссенциальный тремор у ребенка.
Что такое частичная вторичная адентия, ее лечение
Имплантация зубов при адентии верхней челюсти – важная информация для пациентов. Причины первичной адентии. Диагностические мероприятия, лечение, осложнения и прогноз.
Причины первичной адентии. Диагностические мероприятия, лечение, осложнения и прогноз.
Смотреть все статьи
Заказать обратный звонок
Введите Ваш телефон
Цианоз у детей
И вот именно эти глубокие сдвиги вместе с внешними изменениями размеров и веса всего тела, с ростом отдельных его частей и с изменением их взаимных пропорций определяют вековые особенности детей разных веков и предопределяют склонность их к определенным патологическим формам, к разной реакции организма на внешнюю окружение и его вредные влияния.
Организм взрослого человека являет собой что-то законченное, а организм детей находится в стане беспрерывного динамического напряжения: дитя растет, делается большим в длину, набирает вес, растет, развиваются разными темпами ее внутренние органы, со временем совершенствуется их функция. Растущий организм находится в состоянии непрерывного движения, непрерывных мало ощутимых, а порою и резких сдвигов.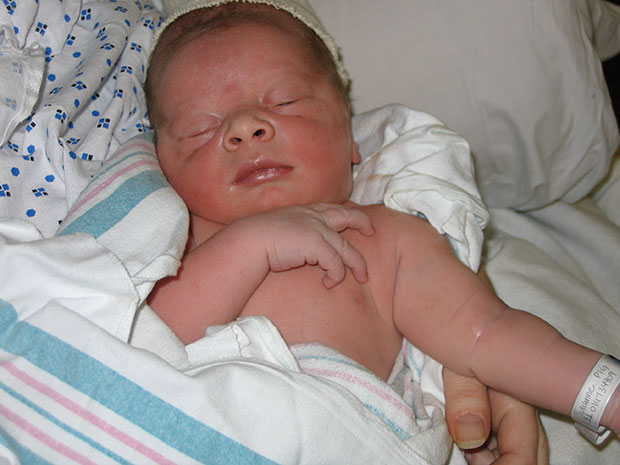 Полная корреляция деятельности разных органов у ребенка наступает лишь постепенно; гармония в сотрудничестве и в антагонизме желез внутренней секреции, полное сочетание, точность в работе обоих отделов вегетативной нервной системы — развиваются также лишь постепенно и достигают наивысшего совершенства только по завершению периода полового дозревания.
Полная корреляция деятельности разных органов у ребенка наступает лишь постепенно; гармония в сотрудничестве и в антагонизме желез внутренней секреции, полное сочетание, точность в работе обоих отделов вегетативной нервной системы — развиваются также лишь постепенно и достигают наивысшего совершенства только по завершению периода полового дозревания.
Большое значение имеет цианоз (синюха как симптом, который иногда имеет возможность поставить диагноз с помощью самого лишь внешнего обзора больного). Цианоз — очень важное средство для оценки состояния больного и для прогноза действий которые необходимо сделать чтобы вылечить больного.
Резко выражен постоянный цианоз чрезвычайно характерный для стеноза легочной артерии — одного из прирожденных пороков сердца. При этом ценозе кроме цианоза очень показательным есть утолщение конечностей фаланг рук и ног в виде барабанных палочек. Это утолщение в сочетании с цианозом позволяет распознавать стеноз легочной артерии на расстоянии.
Такой цианоз дает возможность работникам медицины ставить диагноз этой формы прирожденного порока сердца даже тогда, когда исследование не обнаруживает никаких других изменений: слишком уже характерное сообщение резкого цианоза с отсутствием явлений нарушения компенсации, при ненарушенной сердечной деятельности.
Цианоз различают или постоянный, или он усиливается во время кашля, крика или при мышечном напряжении; в состоянии спокойствия он почти исчезает и остается только небольшая синюшность кончика носа, губ и конечностей фаланг пальцев. При легких формах стеноза цианоз появляется не сразу после рождения, а позже, когда увеличивается активность ребенка, и, кроме того, становится заметным лишь во время крика или кашля.
Деть с прирожденным стенозом легочной артерии физически плохо развиваются и дают картину инфантилизма. Цианоз является одним из первых признаков декомпенсации при пороках сердца, к которой вскоре присоединяются застойные явления, в первую очередь увеличена застойная печенка, иногда легкая истеричность, позже одышка, отеки на ногах, животе и тому подобное. Размеры сердечной тупости быстро увеличивается, иногда появляется кровохарканье.
Не резко выраженный цианоз наблюдаем при пульмональной или локализованной форме пневмонии, но резче становится он при сердечно-сосудистой (кардиоваскулярной) форме. Особенное значение для отличая этой формы пневмонии имеет не только выраженность цианоза, но и раннее его появление: уже с самого начала заболевания появляются признаки ослабленной деятельности сердца и сосудов; вместе с цианозом сильная одышка доходит до того, что отношение между дыханием и пульсом как 1 : 2 и даже как 1 : 1,5 не является редкостью (вместо нормального 1 : 4 — 1 : 4,5).
Особенное значение для отличая этой формы пневмонии имеет не только выраженность цианоза, но и раннее его появление: уже с самого начала заболевания появляются признаки ослабленной деятельности сердца и сосудов; вместе с цианозом сильная одышка доходит до того, что отношение между дыханием и пульсом как 1 : 2 и даже как 1 : 1,5 не является редкостью (вместо нормального 1 : 4 — 1 : 4,5).
Рано наступает и быстро увеличивается печенка, достигая в некоторых случаях уровня пупка. Пульс резко ускорен, мягок, аритмичен. Размеры сердечной тупости увеличиваются, сердечные тона становятся глуховатые. Если кроме сердечной слабости есть еще и расписание вазомоторной функции, то бледность кожи вместе с цианозом образует особенный колорит: цвет кожи набирает характерного серо-голубого, стального оттенка.
Каждое затруднение дыхания сопровождается цианозом, например, при крупе, при больших заглоткових нарывах, при попадании постороннего тела в дыхательные пути. Большой припадок коклюша также сопровождается цианозом. Цианоз наступает во время приступа бронхиальной астмы вместе с самой тяжелой одышкой, затрудненным и продленным выдохом и с острой эмфиземою легкие.
Цианоз наступает во время приступа бронхиальной астмы вместе с самой тяжелой одышкой, затрудненным и продленным выдохом и с острой эмфиземою легкие.
При асфиксии новорожденных синюшная расцветка кожи указывает на степень и форму асфикции: цианоз является признаком более легкой, так называемой синей формы в отличие от тяжелой, белой формы.
Резко выраженный цианоз конечностей наблюдаем при своеобразном заболевании — вегетативном неврозе или акродинии. Заболевание это встречается, главным образом, в возрасте от 1.5 до 4 лет и дает достаточно пеструю, разнообразную клиническую картину, в которую входят расписания со стороны нервной системы, явления со стороны кожи, симптомы из органов пищеварения и т. д.
Плохое общее настроение ребенка, уменьшенный аппетит и беспокойный сон сообщаются с постоянной большой потливостью, которая вызывает потливость и интенсивное лущение кожи, с цианозом холодных, потных кистей, стоп и носа. Появляются разные парестезии, зуд, изжога в коже, резкая гипотония мускулатуры. Ребенок худеет, подвижность ее резко снижена, движения замедленные, наблюдается тремор. Пульс ускоряется до 150 мм и выше. Встречаются кожные сыпи, полиморфные, похожие на крапивницу, на корь, краснуху и скарлатину.
Ребенок худеет, подвижность ее резко снижена, движения замедленные, наблюдается тремор. Пульс ускоряется до 150 мм и выше. Встречаются кожные сыпи, полиморфные, похожие на крапивницу, на корь, краснуху и скарлатину.
Иногда наблюдаются трофические расписания с выпадением зубов, язвы на языке и на слизистой оболочке щек, генгренозные язвы на пальцах и тому подобное. Болезнь длится к полгода и в большинстве случаев заканчивается выздоравливанием.
Чрезвычайно большой вес имеет цианоз для диагноза милиарного туберкулеза в легочной его форме. Сообщение выраженного цианоза с большой одышкой без любых значительных объективных изменений со стороны органов дыхания и кровообращения почти обеспечивает правильный диагноз милиарного туберкулеза, который уже не трудно подтвердить рентгенограммой, которая показывает нам типичную картину мелко-пятнистых легочных полей.
Надо еще вспомнить, что в школьном возрасте у детей, преимущественно у девочек, наблюдаются иногда на сквозняке нескольких лет холодные потные цианостичные кисти и стопы. Это так званная акроасфиксия или акрацианоз. В этих случаях, очевидно, имеет место расстройство вегетативной нервной системы, связанное с перестройкой эндокринного аппарата в препубертатному и пубертатном периодах. Деть при этом часто жалуются на сердцебиение, одышку, головные боли, на неприятные ощущения в груди, иногда на боли в области сердца. Они легко устают, раздраженные. Резко выражена большая потливость. Часто можно выслушать круг верхушки сердца легкий непостоянный систолический шум, иногда границы сердечной тупости немного увеличены.
Это так званная акроасфиксия или акрацианоз. В этих случаях, очевидно, имеет место расстройство вегетативной нервной системы, связанное с перестройкой эндокринного аппарата в препубертатному и пубертатном периодах. Деть при этом часто жалуются на сердцебиение, одышку, головные боли, на неприятные ощущения в груди, иногда на боли в области сердца. Они легко устают, раздраженные. Резко выражена большая потливость. Часто можно выслушать круг верхушки сердца легкий непостоянный систолический шум, иногда границы сердечной тупости немного увеличены.
50 оттенков синего: почему у новорожденного кожа нездорового оттенка
ГрудничокРоды
- Фото
- Getty Images
Во время беременности всем будущим мамам и папам крайне интересно знать, как же будет выглядеть их наследник. Но никто из родителей не догадывается, насколько далеки окажутся первые впечатления от ожиданий.
Многие из них, увидев впервые свое долгожданное чадо, не могут удержаться от удивления: «А почему наш ребенок такой синий (или красный)? Все ли с ним в порядке?»
Почему ребенок в первые минуты жизни имеет такой неестественный цвет кожи, о чем может говорить синюшный оттенок и стоит ли родителям опасаться за здоровье малыша? Разбираемся в вопросе вместе со специалистом.
врач-педиатр Европейского Медицинского Центра (ЕМС)
Реакция на стресс
Только что родившийся младенец чаще имеет ярко-красный цвет кожи, реже синеватый оттенок или даже откровенно синий. Это объясняется тем, что ребенок долгое время находился в «стесненных» условиях, а во время прохождения по родовым путям испытывал кислородное голодание.
В течение первых минут реакция на стресс проходит, и кожа малыша становится более светлой. Происходят эти изменения за счет быстрой адаптации организма: младенец делает свой первый вдох, происходит запуск малого круга кровообращения, он начинает дышать самостоятельно, кровь насыщается кислородом, сосуды после сужения резко расширяются, закрываются фетальные коммуникации, которые обеспечивали жизнь малыша во время внутриутробного развития.
Временные изменения кожи происходят у всех новорожденных — простая эритема (краснота кожи) усиливается на 2-е сутки и исчезает к концу 1-й недели.
У детей, которые испытывали внутриутробную гипоксию (недостаток кислорода), наблюдается синюшность. Она может пройти самостоятельно в течение первых суток, а может и не пройти — тогда потребуется медицинская помощь. Это зависит от состояния здоровья малыша, наличия патологии, степени гипоксии.
- Фото
- Getty Images
Когда цианоз — нормальное явление
Если во время плача младенца кожа вокруг рта приобрела синеватый или фиолетовый оттенок, симптом называется «периоральный цианоз» или «цианоз носогубного треугольника». Это состояние у большинства грудных детей является нормой и проходит после того, как они успокаиваются. Синюшность проявляется из-за тонкой кожи младенца в момент усиления кровенаполнения капилляров — у него еще недостаточно подкожно-жировой клетчатки в этой области.

У новорожденных еще не налажена работа теплорегуляции, поэтому они быстро замерзают, и кожа реагирует на холод синим оттенком или эффектом «мраморности». Это можно наблюдать, когда во время переодевания грудничка у него появляется синеватый оттенок на кистях рук и стопах. Но стоит ему начать двигать ручками и ножками, как буквально в течение нескольких минут все проходит.
Когда цианоз — опасный симптом
Однако нездоровый цвет кожи может быть признаком и серьезных нарушений в организме и требовать немедленной помощи. Например, если ребенок посинел:
и цвет не меняется в течение нескольких минут;
во время абсолютного покоя — во время отдыха/сна;
ему тяжело дышать, он резко перестал дышать
— это могут быть признаки резко проявившейся врожденной патологии, или острого нарушения в дыхательной или сердечно-сосудистой системах.
Это очень серьезные состояния, поэтому родителям нужно знать принципы оказания первой доврачебной помощи, в некоторых случаях от их действий зависит жизнь ребенка.
- Фото
- Getty Images
Какие еще бывают виды цианоза
Синюшный оттенок кожи и видимых слизистых оболочек обусловлен высоким содержанием восстановленного гемоглобина, имеющего более темный цвет. И наиболее выражен цианоз на тех участках кожи, где эпидермис тонкий, содержит мало пигмента и хорошо развита капиллярная сеть (ногтевые ложа, губы, мочки ушей, кончик носа, слизистая оболочка полости рта). Различаются несколько разновидностей цианоза:
Центральный
Возникает в организме из-за кислородного голодания при патологии органов дыхания, сопровождается дыхательной недостаточностью. На ранних стадиях заболевания синюшную окраску приобретают губы, язык, твердое небо и периферические участки тела, затем цианоз становится диффузным (при этом конечности на ощупь теплые).
Диффузный (тотальный)
Такого типа цианоз развивается при:
пневмонии, ателектазе, пороках развития легких;
при асфиксии, бронхиальной астме, вследствие нарушения проходимости верхних дыхательных путей или бронхов;
при скоплении жидкости или воздуха в плевральных полостях;
при пневмосклерозе, альвеолите;
при слабости дыхательных мышц.

Диффузный цианоз у детей первого года жизни часто возникает при повреждении центральной нервной системы (нарушении мозгового кровообращения, судорогах), асфиксии, синдроме дыхательных расстройств, нарушениях дыхания.
Наиболее выраженный цианоз темно-синего или фиолетового оттенков возникает при некоторых врожденных пороках сердца, когда в большой круг кровообращения попадает венозная кровь.
Цианоз темно-вишневого или пурпурного оттенков может указывать на увеличение содержания в крови ребенка патологических форм гемоглобина при приеме сульфаниламидов, употреблении продуктов и воды с повышенным содержанием нитратов и нитритов (возрастает концентрация метгемоглобина).
Общий цианоз
Это состояние может стать следствием капиллярного стаза (при шоке, резком обезвоживании, кровоизлиянии в надпочечники). Он бывает при эпилептическом припадке: если судороги не были замечены, то цианоз с потерей сознания может быть единственным диагностическим признаком эпилепсии.
Периферический цианоз (акроцианоз)
Кровь отдает тканям больше кислорода, чем обычно, поэтому в венозной крови повышено содержание восстановленного гемоглобина.
Вначале синюшную окраску приобретают губы, язык, твердое небо, ногти, а затем щеки, кончик языка, ушные раковины, подбородок, концевые фаланги пальцев кистей и стоп (при этом холодные на ощупь). Акроцианоз развивается при поражении миокарда, экссудативном перикардите, пороках сердца.
Местный цианоз (ограниченный)
Он может развиваться в результате нарушения венозного оттока, тромбоза или сдавливания извне крупной вены (например, опухолью или увеличенными лимфатическими узлами). Цианоз кистей и стоп характерен у подростков характерен при болезни Рейно — это спазм сосудов кистей из-за воздействиях холода или в качестве реакции на эмоциональное напряжение. Такой спазм вызывает дискомфорт и изменение цвета кожи в пальцах — одном или нескольких. Иногда страдают нос или язык. Эти изменения временные, носят обратимый характер.
- Фото
- Getty Images
Что нужно знать о профилактике
Как правило, синий оттенок кожи не является самостоятельной патологией, а является симптомом. Поэтому родителям нужно быть внимательными к здоровью ребенка, не игнорировать первые признаки нездоровья малыша, но и не паниковать при каждом проявлении синюшности вокруг носогубного треугольника при сильном плаче.
В рекомендованные сроки проходить диспансеризацию: в возрасте 1 месяца младенец подлежат обязательному скрининговому обследованию, в которое входят ЭХО-кардиография (исследование сердца), УЗИ головного мозга, тазобедренных суставов, брюшной полости и почек.
Часто еще в роддоме младенцам проводят первичную ультразвуковую диагностику, поэтому у родителей не должно быть поводов для тревоги в течение первого месяца жизни малыша.
Елена Леммерман
Цианоз — почему синеют руки? С чем связана синюшность рук и ног?
Периферический цианоз — это состояние, при котором кончики пальцев на руках и ногах становятся синими из-за недостаточного кровообращения.
Стоит отметить, что цианоз происходит от латинского «cyan», что означает сине-зеленый цвет.
Симптомы периферического цианоза
У лиц с периферическим цианозом могут отмечать следующие симптомы:
- кончики пальцев на руках или ногах становятся сине-зелеными;
- пораженные участки холодные на ощупь;
- посиневшая кожа восстанавливает цвет после согревания.
Причины периферического цианоза
Все органы и ткани в организме нуждаются в кислороде для выполнения своих функций. Тело человека поглощает кислород из воздуха, которым он дышит. В крови содержится белок — гемоглобин, который доставляет кислород в каждую клетку организма. В случае, когда транспорт кислорода затруднен, может наступить цианоз.
Чаще всего цианозу повержены конечности — кончики пальцев на руках и ногах. Это связано с отдаленностью этих частей тела от сердца.
Причины возникновения цианоза
- Определенные медицинские вмешательства, которые могут препятствовать транспортировке кислорода к тканям.
- Генетические аномалии гемоглобина — нарушенная способность связываться с кислородом и переносить его в клетки.
- Синдром Рейно — состояние, при котором кончики пальцев становятся болезненными, синеют или белеют от холода. Это происходит, когда кровеносные сосуды сужаются, предотвращая попадание крови в конечности.
- Низкое артериальное давление. Отсутствие достаточного давления приводит к тому, что кровь попадает в конечности в недостаточном количестве. Низкое артериальное давление также называют артериальной гипотензией.
- Переохлаждение. В этом случае температура тела снижается до опасно низкого уровня. Гипотермия требует неотложной медицинской помощи.
- Проблемы с венами или артериями также приводят к затрудненному притоку крови к конечностям. Возможными причинами являются венозная недостаточность, заболевания периферических сосудов или их закупорка.

- Сердечная недостаточность. Кровь с недостаточной силой циркулирует по телу.
- Проблемы с лимфатической системой. Лимфатическая дисфункция — это состояние, при котором лимфатическая жидкость застаивается, что приводит к образованию отеков и затрудненному кровообращению.
- Тромбоз глубоких вен. Кровяные сгустки закупоривают вены и мешают полноценному кровообращению.
- Гиповолемический шок. При этом состоянии кровоснабжение органов усиливается, а кожи — уменьшается.
Чем отличается периферический цианоз от центрального?
Ключевое различие между периферическим и центральным цианозом заключается в локализации их действия.
Периферический цианоз чаще всего поражает конечности. Действие может быть как односторонним, так и симметричным.
Центральный цианоз поражает органы. Наблюдается посинение центральной части тела, губ и языка. При разогреве пораженных участков состояние не улучшается.
У центрального и периферического цианоза сходные причины, которые включают проблемы с сердцем, кровью, легкими и нервной системой.
Как диагностировать?
Врачи диагностируют периферический цианоз посредством сочетания физических тестов, сканирования тела и анализа крови. Эти тесты могут идентифицировать причину снижения уровня кислорода в организме. Крайне важно пройти все необходимые исследования, рекомендованные врачом.
Как лечить?
Лечение периферического цианоза зависит от причины его возникновения. Часто терапия заключается в назначении препаратов для улучшения работы сердца и легких. Цель — улучшить кровоток и подачу кислорода в органы и ткани. В некоторых случаях для восстановления нормального уровня кислорода используется кислородная терапия.
Врачи рекомендуют прекратить принимать какие-либо лекарства, которые ограничивают кровоток (бета-блокаторы, противозачаточные средства и некоторые антигистаминные препараты), внести изменения в образ жизни: отказаться от курения и употребления кофеина.
Когда следует обратиться к врачу?
В большинстве случаев периферический цианоз рассматривается как сопутствующее заболевание. Причины его возникновения могут быть опасными для жизни. Каждый, кто испытывает следующие симптомы, должен немедленно обратиться за медицинской помощью:
Причины его возникновения могут быть опасными для жизни. Каждый, кто испытывает следующие симптомы, должен немедленно обратиться за медицинской помощью:
- затрудненное дыхание;
- боль в груди;
- обильное потоотделение;
- внезапная боль или онемение в конечностях;
- трудность в концентрации или дезориентация;
- симптомы лихорадки.
Периферийный цианоз у младенцев
Периферийный цианоз может возникнуть у лиц всех возрастных групп, включая новорожденных. Согласно оценкам у 4,3% новорожденных развивается цианоз, который требует кислородной терапии. Причин для возникновения цианоза у младенцев может быть множество: проблемы с сердцем, неровной системой, легкими, аномальная клеточная дисфункция.
Иногда бывает трудно выявить периферический цианоз у младенцев, особенно новорожденных. Такой симптом, как желтуха, маскирует сине-зеленый цвет кожи.
Периферический цианоз обычно не считается неотложной медицинской ситуацией. Однако центральный цианоз сигнализирует о серьезных нарушениях и требует немедленной медицинской помощи.
Однако центральный цианоз сигнализирует о серьезных нарушениях и требует немедленной медицинской помощи.
Какой прогноз лечения?
Перспектива лечения зависит от причины возникновения периферического цианоза. В случае, когда симптомы цианоза не исчезают после разогрева конечностей, следует проконсультироваться с врачом.
Своевременная диагностика может правильно определить причину болезни, что обеспечит своевременное лечение на ранней стадии.
По материалам www.medicalnewstoday.com
Неотложная помощь при цианозе новорожденного
Центральный цианоз определяется как цианоз языка, слизистых оболочек и периферических отделов кожи и указывает на присутствие в крови 5 г (или более) восстановленного гемоглобина.
При периферическом цианозе цианотичная окраска ограничивается кожей конечностей; насыщение артериальной крови кислородом превышает 94 %. Периферический, цианоз часто наблюдается у новорожденных и может сохраняться в течение 2—3 дней. Обычно он обусловлен вазомоторной нестабильностью, связанной с пониженной температурой окружающего воздуха.
Обычно он обусловлен вазомоторной нестабильностью, связанной с пониженной температурой окружающего воздуха.
Причины центрального цианоза
У нормального новорожденного на 5—10-й минуте жизни давление превышает 50 мм рт.ст.; таким образом, центральный цианоз, продолжающийся более 20 мин после рождения, считается патологическим.
Заболевания сердца, сопровождающиеся цианозом
К врожденной патологии сердца, сопровождающейся цианозом вследствие наличия внутрисердечного шунта справа налево относятся транспозиция крупных сосудов, атрезия трехстворчатого клапана, трункус артериозуз, тетралогия Фалло и тотально аномальный возврат венозной крови из легких с обструкцией, атрезия легочной артерии и предуктальная коарктация.
Заболевания легких, сопровождающиеся цианозом
К таким заболеваниям относятся болезнь гиалиновых мембран, пневмония, синдром мекониевой аспирации, персистирующая фетальная циркуляция на фоне пневмонии или асфиксии. Кроме того, цианоз вызывается механическим нарушением леточной функции в связи с утечкой воздуха из легких (пневмоторакс), диафрагмальной грыжей, эмфиземой доли легкого и слизистыми пробками в дыхательных путях.
Нарушения ЦНС
Кровоизлияние в мозг (тяжелое) может сопровождаться шоком и цианозом.
Полицитемия
Повышенная вязкость крови и ее стагнация могут обусловить появление цианоза.
Шок и сепсис
Шок и сепсис приводят к альвеолярной гиповентиляции.
Метгемоглобинемия
Метгемоглобинемия обусловлена снижением способности крови к переносу кислорода в связи с наличием аномального гемоглобина.
Подходы к диагностике центрального цианоза
Объективное исследование
У новорожденных с цианозом, связанным с поражением сердца, редко бывают другие респираторные симптомы, кроме учащенного дыхания. Может определяться шум в сердце. Для детей с цианозом легочного происхождения характерны респираторный дистресс, «хрюкающее» дыхание, тахипноэ и втяжение межреберных промежутков в области яремной ямки. При цианозе, связанном с поражением ЦНС или сепсисом, наблюдаются апноэ, брадикардия, летаргия и судороги. У новорожденных с метгемоглобинемией дистресс бывает минимальным, несмотря на выраженный цианоз.
Профиль газов крови и реакция на вдыхание 100 % кислорода
Для дифференциальной диагностики кардиальной этиологии и других причинных факторов цианоза может иметь значение «гипероксический тест» (реакция PaOl на вдыхание 100 % кислорода). Новорожденные с цианозом сердечного происхождения не обнаруживают какого-либо возрастания PaQl выше 20 мм рт.ст. в связи с наличием шунтирования справа налево в их кровообращении.
Но у большинства новорожденных с цианозом легочного происхождения происходит увеличение РаО2 после вдыхания 100 % кислорода в течение 20 мин. Повышение PaOl при тестировании наблюдается также у новорожденных с персистирующей фетальной циркуляцией, нарушениями ЦНС, полицитемией, сепсисом и шоком. При метгемоглобиновом цианозе указанный тест отрицателен. При контакте образца крови с воздухом кровь становится розовой при всех названных выше состояниях, за исключением метгемоглобинемии, когда она имеет шоколадный оттенок.
Рентгенологическое исследование
Рентгенография грудной клетки может обнаружить олигемию легких с нормальными размерами сердца при тетралогии Фалло и атрезии трехстворчатого клапана или легочной артерии, в то время как сосудистый рисунок легких усиливается при транспозиции крупных сосудов, сохраненном трункус артериозус, аномальном венозном возврате из легких и при гипоплазии левой половины сердца. Новорожденные с заболеванием легких имеют рентгенограммы, характерные для предшествующего заболевания.
Новорожденные с заболеванием легких имеют рентгенограммы, характерные для предшествующего заболевания.
Электрокардиография и эхокардиография
Эти два исследования целесообразны при диагностике поражений сердца у детей с цианозом. При заболевании легких с сочетанной легочной гипертензией обнаруживается гипертрофия правого желудочка.
Лечебные мероприятия у младенцев с цианозом
Большинство сердечных заболеваний, сопровождающихся цианозом, поддается паллиативному или корригирующему хирургическому вмешательству. Состояние детей с тяжелой или полной обструкцией путей оттока из правого желудочка зависит от постнатального открытия артериального протока для поддержания адекватного легочного кровотока и системной оксигенации. Определенную стабилизацию состояния ребенка перед операцией обеспечивает кратковременная инфузия простагландина из расчета 0,05—0,1 мкг/кг в минуту.
С. Шанкаран, Ю. Э. Сепеда
Лечение цианоза (синюшности кожных покровов): помощь и услуги высококвалифицированных врачей в Алматы
Цианоз — клинический признак целого ряда патологий, при которых кожные покровы больных приобретают синюю окраску.
 Причиной подобных изменений является накопление в крови дезоксигемоглобина — гемоглобина, отдавшего кислород тканям. Кровь, обедненная кислородом, становится темной, просвечивается через кожу и делает ее синюшной. Наиболее отчетливо это заметно в местах с истонченной кожей — на лице и ушах.
Причиной подобных изменений является накопление в крови дезоксигемоглобина — гемоглобина, отдавшего кислород тканям. Кровь, обедненная кислородом, становится темной, просвечивается через кожу и делает ее синюшной. Наиболее отчетливо это заметно в местах с истонченной кожей — на лице и ушах.Цианоз возникает у лиц с нарушениями кровообращения, приводящими к генерализованной или локальной гипоксемии.
При недостаточном кровенаполнении капилляров развивается акроцианоз, который проявляется синюшностью кожного покрова пальцев рук и ног, кончика носа. Этот термин в переводе с древнегреческого языка обозначает «темно-синяя конечность».
Степень выраженности цианоза варьируется от едва заметной синюшности до фиолетового цвета кожи. Временный цианоз возникает при чрезмерной физической нагрузке, стойкий цианоз — при длительно текущих сердечных или легочных заболеваниях.
Классификация
Центральный цианоз имеет диффузный характер и максимальную степень выраженности. Он развивается при слабой артериализации крови, приводящей к гипоксии. В легких нарушается газообмен, в артериальной крови накапливается избыток углекислоты, что клинически проявляется посинением конъюнктивы глаз, неба, языка, слизистой губ и щек, кожи лица. Качественные и количественные изменения гемоглобина в крови приводят к нарушению ее транспортной функции и гипоксии. Акроцианоз локализуется на стопах, кистях рук, кончике носа, ушах, губах. Периферический цианоз считается вариантом нормы в первые дни жизни новорожденного ребенка. Его происхождение легко объяснить не полностью ликвидированным зародышевым типом кровообращения, особенно у недоношенных детей. Синюшность кожи усиливается при пеленании, кормлении, плаче, беспокойстве. Когда грудной ребенок полностью адаптируется в окружающем мире, цианоз исчезнет.
В легких нарушается газообмен, в артериальной крови накапливается избыток углекислоты, что клинически проявляется посинением конъюнктивы глаз, неба, языка, слизистой губ и щек, кожи лица. Качественные и количественные изменения гемоглобина в крови приводят к нарушению ее транспортной функции и гипоксии. Акроцианоз локализуется на стопах, кистях рук, кончике носа, ушах, губах. Периферический цианоз считается вариантом нормы в первые дни жизни новорожденного ребенка. Его происхождение легко объяснить не полностью ликвидированным зародышевым типом кровообращения, особенно у недоношенных детей. Синюшность кожи усиливается при пеленании, кормлении, плаче, беспокойстве. Когда грудной ребенок полностью адаптируется в окружающем мире, цианоз исчезнет.
Акроцианоз у взрослых — признак варикоза, сердечной недостаточности, тромбофлебита, вегето-сосудистой дистонии, атеросклероза, артериита.
Выделяют несколько видов цианоза по происхождению:
- Дыхательный тип обусловлен недостаточным объемом кислорода в легких и нарушением транспортной цепочки его подачи к клеткам и тканям.
 Он развивается при возникновении полного или частичного нарушения движению воздуха по респираторному тракту.
Он развивается при возникновении полного или частичного нарушения движению воздуха по респираторному тракту. - Сердечный тип — недостаточное снабжение кровью органов и тканей приводит к дефициту кислорода и посинение кожи.
- Церебральный тип развивается, когда кровь теряет способность присоединять кислород к гемоглобину и доставлять его к клеткам мозга.
- Метаболический тип развивается при нарушении поглощения кислорода тканями.
- Респираторный цианоз исчезает через 10 минут после оксигенотерапии, все остальные виды сохраняются длительно. Избавиться от акроцианоза помогает массаж мочки уха.
Симптоматика
Цианоз — это симптом опасных для жизни заболеваний. При центральном цианозе сначала синеет кожа периорбитальной и периоральной области, затем он распространяется на участки тела с наиболее тонкой кожей. Периферический цианоз максимально выражен на участках, удаленных от сердца. Он часто сочетается с набуханием и отеком вен шеи.
В зависимости от времени возникновения цианоз бывает острым, подострым и хроническим.
Цианоз не оказывает негативного влияния на общее самочувствие больных, но в совокупности с другими признаками основной патологии становится поводом для обращения к врачу. Если цианоз возникает внезапно, быстро нарастает и имеет значительную степень выраженности, то он требует оказания неотложной помощи.
Цианоз в зависимости от этиологии болезни сопровождается различной симптоматикой: сильным кашлем, одышкой, тахикардией, слабостью, лихорадкой и другими признаками интоксикации.
Цианоз при бронхолегочных заболеваниях проявляется фиолетовым оттенком кожи и слизистых оболочек и сочетается с одышкой, влажным кашлем, лихорадкой, потливостью, влажными хрипами. Эти симптомы характерны для приступа бронхиальной астмы, острого бронхита и бронхиолита, пневмонии. При ТЭЛА интенсивный цианоз развивается на фоне боли в груди и одышки, а при инфаркте легкого он сочетается с кровохарканьем. Больные с подобной симптоматикой требуют срочной госпитализации и проведения дыхательной реанимации.
При заболеваниях сердца цианоз является одним из основных симптомов.Он сочетается с одышкой, характерными аускультативными данными, влажными хрипами, кровохарканьем. Цианоз при пороках сердца сопровождается вторичным эритроцитозом, повышением гематокрита, развитием капиллярного стаза. У больных возникает деформация пальцев по типу барабанных палочек и ногтей по типу часовых стекол.
Цианоз не подлежит специальному лечению. При его появлении проводят оксигенотерапию и усиливают основное лечение. Терапия считается эффективной при уменьшении выраженности цианоза и его исчезновении.
При отсутствии своевременного и эффективного лечения заболеваний, проявляющихся цианозом, у больных возникает расстройство нервной системы, снижается общая резистентность организма, нарушается сон и аппетит, в тяжелых случаях человек может впасть в кому. Такое состояние требует оказания неотложной медицинской помощи в отделении интенсивной терапии.
Диагностика
Диагностику заболеваний, проявляющихся цианозом, начинают с выслушивания жалоб и сбора анамнеза. У больного выясняют, когда появилась синюшность кожи, при каких обстоятельствах возник цианоз, постоянный он или приступообразный. Затем определяют локализацию цианоза и уточняют, как меняется его оттенок в течение дня.
У больного выясняют, когда появилась синюшность кожи, при каких обстоятельствах возник цианоз, постоянный он или приступообразный. Затем определяют локализацию цианоза и уточняют, как меняется его оттенок в течение дня.
После беседы с пациентом начинают общий осмотр, устанавливают тяжесть его состояния и наличие сопутствующих заболеваний. Врач проводит аускультацию сердца и легких.
Затем переходят к лабораторным и инструментальным методам исследования
Обследование и ведение новорожденных с цианозом
- Список журналов
- Рукописи авторов HHS
- PMC2598396
Clin Pediatr Emerg Med. Авторская рукопись; доступно в PMC 2009 1 сентября.
Опубликовано в окончательной редакции как:
Clin Pediatr Emerg Med. 2008 сен; 9(3): 169–175.
2008 сен; 9(3): 169–175.
DOI: 10.1016/j.cpem.2008.06.006
PMCID: PMC2598396
NIHMSID: NIHMS69374
PMID: 19727322
АВТОР. обследование, диагностика и начало терапии. В этой статье обсуждаются потенциальные проблемы при распознавании цианоза, в том числе наличие более высоких концентраций фетального гемоглобина и его характеристик связывания кислорода. Представлен системный подход к диагностике цианоза, основанный на понимании нормальной переходной физиологии и того, как заболевания дыхательных путей, легких и системы кровообращения могут нарушать эти процессы. Представлены стратегии начального ведения отделения неотложной помощи при легочных и сердечных заболеваниях.
Ключевые слова: Транспорт кислорода, Фетальный гемоглобин, Легочное кровообращение, Врожденный порок сердца, Кислородная терапия, Простагландиновая терапия или слизистых оболочек. Если цианоз ограничен конечностями, его называют акроцианозом или периферическим цианозом. Это относительно часто встречается у детей раннего возраста и, как правило, является физиологическим признаком из-за большой артериовенозной разницы кислорода, возникающей при медленном потоке через периферические капилляры. В отличие от акроцианоза, центральный цианоз присутствует во всем теле и проявляется на слизистых оболочках и языке. Центральный цианоз указывает на наличие потенциально серьезного и опасного для жизни заболевания и требует немедленной оценки. Клиницист должен будет быстро рассмотреть респираторную, центральную нервную систему, гематологические, сердечные и метаболические причины (1).
Это относительно часто встречается у детей раннего возраста и, как правило, является физиологическим признаком из-за большой артериовенозной разницы кислорода, возникающей при медленном потоке через периферические капилляры. В отличие от акроцианоза, центральный цианоз присутствует во всем теле и проявляется на слизистых оболочках и языке. Центральный цианоз указывает на наличие потенциально серьезного и опасного для жизни заболевания и требует немедленной оценки. Клиницист должен будет быстро рассмотреть респираторную, центральную нервную систему, гематологические, сердечные и метаболические причины (1).
Часто бывает сложно определить оптимальное PaO2 2 у новорожденных с легким цианозом или респираторным дистресс-синдромом. Основное внимание следует уделять не обязательно достижению точного количества, а скорее предотвращению тканевой гипоксии за счет обеспечения адекватного транспорта кислорода к тканям организма. Кислород переносится кровью в двух формах. Практически весь кислород, содержащийся в крови, приходится на гемоглобин: каждый грамм гемоглобина может соединиться с 1,34 мл кислорода. Напротив, количество кислорода, растворенного в плазме (0,003 мл на 100 мл плазмы), клинически незначимо. Поэтому целью должно быть достижение адекватного насыщения гемоглобином и перфузии тканей.
Напротив, количество кислорода, растворенного в плазме (0,003 мл на 100 мл плазмы), клинически незначимо. Поэтому целью должно быть достижение адекватного насыщения гемоглобином и перфузии тканей.
В то время как насыщенный кислородом гемоглобин имеет ярко-красный цвет, восстановленный гемоглобин имеет темно-синий или фиолетовый цвет, что придает коже и слизистым оболочкам темно-синий цвет. Важной концепцией является то, что цианоз зависит от абсолютной концентрации восстановленного гемоглобина, а не от насыщения кислородом или отношения восстановленного гемоглобина к оксигемоглобину (2). При тщательном наблюдении цианоз может стать очевидным, когда содержание дезоксигенированного гемоглобина составляет всего 3 г на 100 мл. Таким образом, у младенцев с полицитемией может наблюдаться цианоз при относительно высокой артериальной сатурации, в то время как у младенцев с тяжелой анемией распознать цианоз труднее, если только сатурация кислорода не является чрезвычайно низкой (2). В целом, относительно высокий уровень гемоглобина у нормального младенца способствует распознаванию цианоза.
Table 1
Effect of Hemoglobin Concentration on the Recognition of Cyanosis
| Hgb (g) | Reduced Hgb (g) | SaO2 | Total Hgb-Reduced Hgb/Total Hgb | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 20 | 3 | 85 | (20-3)/20 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 8 | 3 | 62 | (8-3). Эти данные показывают ожидаемые уровни насыщения для двух гипотетических детей: одного с нормальным гемоглобином (20 г/дл) и одного с низким гемоглобином (8 г/дл). У обоих малышей фиксированный уровень сниженного гемоглобина 3 грамма. Младенец с гемоглобином 20 будет иметь сатурацию 85% и может выглядеть цианотичным. Однако младенец с тяжелой анемией может не выглядеть цианотичным до тех пор, пока сатурация не станет критически низкой. У обоих малышей фиксированный уровень сниженного гемоглобина 3 грамма. Младенец с гемоглобином 20 будет иметь сатурацию 85% и может выглядеть цианотичным. Однако младенец с тяжелой анемией может не выглядеть цианотичным до тех пор, пока сатурация не станет критически низкой. В то же время необходимо учитывать относительную концентрацию фетального гемоглобина и его уникальные характеристики связывания кислорода, поскольку эти факторы могут ухудшить распознавание цианоза. Соотношение гемоглобина плода и взрослого варьируется от младенца к младенцу, и пропорции каждого гемоглобина влияют на насыщение кислородом, возникающее при любом заданном PaO 2 . Таким образом, если у ребенка в основном гемоглобин взрослого человека, центральный цианоз (артериальная сатурация от 75% до 85%) будет наблюдаться, когда РаО 2 падает ниже 50 мм рт.ст. Напротив, если у ребенка в основном фетальный гемоглобин, центральный цианоз может не наблюдаться до тех пор, пока PaO 2 не упадет значительно ниже 40 мм рт. Открыть в отдельном окне Представление различных характеристик связывания кислорода фетальным и взрослым гемоглобином. При гипотетическом PaO2, равном 45, сатурация взрослого гемоглобина упадет ниже 80%, что обычно приводит к цианотическому внешнему виду. Однако связывающие характеристики фетального гемоглобина позволяют сатурации оставаться в середине 80-х, что может быть связано с явным цианозом. При рождении происходят глубокие изменения в сердечно-сосудистой и дыхательной системах, позволяющие младенцу адаптироваться к дыханию воздухом. Понимание этих нормальных переходных изменений важно при оценке цианотического младенца, поскольку их нарушение может привести к цианозу (3). Кровообращение плода уникальна, поскольку органом газообмена служит плацента, а не легкие. Через легочное сосудистое русло циркулирует менее 10% сердечного выброса, а на плаценту как орган газообмена приходится почти половина сердечного выброса. Легкие плода вырабатывают жидкость, которая заполняет альвеолы, бронхи и трахею. При рождении катехоламины и другие гормоны, уровень которых увеличивается во время родов, вызывают быстрое переключение с чистой секреции на чистую абсорбцию жидкости в альвеолярных пространствах. Когда легкие наполняются воздухом, легочная жидкость удаляется через трахею и всасывается в легочные капилляры и лимфатические сосуды. Легочное сосудистое сопротивление резко падает и позволяет увеличить легочный кровоток в 8-10 раз. Одновременно устраняется низкососудистое русло плаценты и повышается системное сосудистое сопротивление. Когда легочное давление падает ниже системного, легочный кровоток увеличивается, и кровоток через открытый артериальный проток меняет направление на противоположное. Использование алгоритма оценки ABC (дыхательные пути, дыхание, кровообращение) позволит врачу отделения неотложной помощи систематически рассматривать наиболее распространенные причины цианоза в периоде новорожденности (). Таблица 2Причины цианоза
Open in a separate window A : Дыхательные пути – Заболевания верхних и нижних дыхательных путей Хотя заболевания дыхательных путей обычно проявляются вскоре после рождения, их следует учитывать при первоначальном обследовании младенца, поступающего в отделение неотложной помощи с респираторным дистресс-синдромом (4). Микрогнатия, ретрогнатия или последовательность Пьера Робина обычно проявляются в раннем возрасте и будут очевидны при медицинском осмотре. Обструкция дыхательных путей задней частью языка более выражена в положении лежа. Наличие расщелины неба не вызывает дыхательной недостаточности, если только трудности с кормлением не являются серьезными. Ларингомаляция — врожденная аномалия гортани, наиболее частая причина инспираторного стридора у младенцев. Хотя его можно заметить сразу после рождения, обычно он проявляется в возрасте нескольких недель. Симптомы со стороны дыхательных путей обычно ухудшаются при плаче, кормлении и респираторных инфекциях. Гастроэзофагеальный рефлюкс является частой ассоциацией. Подсвязочный стеноз может возникать как врожденная аномалия или быть приобретенным после предшествующих манипуляций с дыхательными путями. У младенцев наблюдаются стридор, респираторный дистресс или обструктивное апноэ. Паралич голосовых связок может быть связан с родовой или хирургической травмой и является еще одной распространенной причиной стридора у новорожденных. Он обычно односторонний, вызывает хриплый крик и минимальные респираторные симптомы. Другие состояния могут вызывать внутреннюю или внешнюю компрессию трахеи. Стеноз трахеи характеризуется экспираторным стридором, респираторным дистресс-синдромом, хрипами или постоянным кашлем. Симптомы обычно ухудшаются после инфекции верхних дыхательных путей. Диагноз подтверждается прямой бронхоскопической визуализацией. Стеноз трахеи часто связан с полными кольцами трахеи, что может потребовать обширного хирургического вмешательства в случае множественных колец или стеноза длинного сегмента. Ряд условий может привести к внешней компрессии дыхательных путей. Сосудистые кольца и перевязки, вызванные аномальным развитием сосудов средостения, могут сдавливать или отклонять трахею, вызывая обструкцию дыхательных путей. Аномальное дистальное отхождение безымянной артерии от дуги аорты является наиболее частой причиной, но другие аномалии включают двойную дугу аорты или аберрантную правую подключичную артерию. B: Дыхание — болезнь легких Неонатальная пневмония чаще всего приобретается во время рождения и обычно вызывает диффузные, а не долевые инфильтраты. Первоначальная рентгенограмма часто неотличима от признаков респираторного дистресс-синдрома (РДС) по типу матового стекла, хотя плевральные выпоты более характерны для пневмонии. Наиболее распространена бактериальная пневмония, частые возбудители которой включают бета-гемолитические стрептококки группы В (СГБ) и грамотрицательные кишечные палочки (кишечная палочка, клебсиелла, энтеробактеры). Врожденные аномалии легких являются редкой, но важной причиной респираторного дистресса у новорожденных (4). Во многих случаях младенцы первоначально не имеют симптомов, но со временем у них развивается респираторный дистресс. Тщательный обзор рентгенографии грудной клетки должен выявить эти поражения. Врожденная диафрагмальная грыжа является относительно распространенным врожденным дефектом, но из-за ее частой ассоциации со значительной легочной гипоплазией и значительной легочной гипертензией она почти всегда проявляется вскоре после рождения. Важно помнить, что дыхательная недостаточность и цианоз могут быть вторичными по отношению к дисфункции других систем органов. Например, родовая травма, связанная с неврологической депрессией или гипоксически-ишемической энцефалопатией (ГИЭ), обычно связана с гиповентиляцией. Повреждение диафрагмального нерва может вызвать парез диафрагмы. Кроме того, обильные выделения из ротовой полости и неадекватное глотание могут закупоривать дыхательные пути и вызывать респираторный дистресс. Гипогликемия может вызвать угнетение центральной нервной системы и вторичную дыхательную недостаточность; это чаще всего наблюдается у младенцев с малым весом для гестационного возраста (SGA), младенцев с большим размером для гестационного возраста (LGA), младенцев от матерей с диабетом, асфиксии при рождении или в редких случаях из-за первичного гиперинсулинизма (например, незидиобластоз или синдром Беквита-Видеманна). C: Кровообращение — Сердечные и сердечно-сосудистые причины Гемоглобин, циркулирующий в сосудистой системе, играет важную роль в оксигенации. К цианозу может привести как высокий, так и низкий уровень гемоглобина, хотя и по разным причинам. Полицитемия может вызвать легочную гипертензию из-за повышенной вязкости крови, нарушающей легочную перфузию. Это может наблюдаться у младенцев от матерей с диабетом (ИДМ), отсроченного пережатия пуповины, хронической гипоксии плода (например, плацентарной недостаточности, преэклампсии), у близнецов-реципиентов трансфузионного синдрома от близнеца к близнецу и при таких состояниях, как трисомия 21. Аномалии самой молекулы гемоглобина могут мешать нормальному химическому соединению гемоглобина с кислородом. Наиболее распространенной причиной является метгемоглобинемия, которая возникает в результате окисления молекул гемоглобина из нормального двухвалентного состояния в трехвалентное. Младенцы более восприимчивы, так как фетальный гемоглобин легче окисляется, чем взрослый гемоглобин, и поскольку уровни метгемоглобинредуктазы у младенцев относительно низкие. Метгемоглобинемия может возникнуть в результате воздействия оксидантов (например, нитритов, сульфаниламидов, прилокаина, метоклопропамида) или редко врожденного дефицита метгемоглобинредуктазы. Тяжелый цианоз является характерным признаком врожденного порока сердца, связанного со сниженным легочным кровотоком, или у детей с раздельным кровообращением и плохим перемешиванием (5). Снижение легочного кровотока характерно для атрезии трехстворчатого клапана, легочной атрезии, легочного стеноза, тетрады Фалло (TOF) и аномалии Эбштейна. TOF составляет примерно 10% случаев врожденных пороков сердца и является одним из наиболее распространенных цианотических врожденных пороков сердца, проявляющихся в периоде новорожденности. Стеноз легочного оттока при TOF имеет тенденцию к прогрессированию, а это означает, что клинически значимый цианоз присутствует при рождении примерно у 25% младенцев, но 75% становятся цианотичными к возрасту одного года. Во всех этих условиях легочный кровоток изначально будет зависеть от крови, направляемой в легкие через открытый артериальный проток. Транспозиция магистральных артерий (ТГА) — еще один относительно распространенный врожденный порок сердца, проявляющийся выраженным цианозом. Системный и легочный кровоток обычно идут последовательно друг с другом, но при полной транспозиции кровообращения идут параллельно. Следовательно, деоксигенированная системная венозная кровь возвращается в правое предсердие, входит в правый желудочек и выходит через аорту. Младенцы с TGA зависят от связи между этими двумя контурами для смешивания. Если межжелудочковая перегородка не повреждена, опасный для жизни цианоз развивается, когда овальное отверстие и артериальный проток закрываются через несколько часов или дней после рождения. В то время как открытый артериальный проток в различной степени улучшает перемешивание предсердий, адекватное межпредсердное сообщение обеспечивает адекватное перемешивание и оксигенацию. Заболевания сердца, связанные с полным смешением, могут быть связаны с различной степенью цианоза. Примеры включают артериальный ствол и тотальный аномальный легочный венозный возврат, поражения, которые характеризуются избыточной легочной циркуляцией. Поскольку легочный кровоток от нормального до повышенного, цианоз обычно не столь значителен и не реагирует на PGE1. На самом деле следует избегать мер, которые увеличивают легочный кровоток (PGE1, дополнительный кислород), поскольку они могут ухудшить легочную гиперциркуляцию и, таким образом, уменьшить системный кровоток. В редких случаях тотальный аномальный легочный венозный возврат может быть связан с обструкцией, что приводит к снижению легочного кровотока и выраженному цианозу. Персистирующая легочная гипертензия новорожденных (PPHN) описывает нарушение нормального перехода кровообращения, которое происходит после рождения (3). Обследование должно систематически оценивать состояние новорожденного на предмет заболеваний дыхательных путей, легких и кровообращения, как описано выше. Физикальное обследование следует проводить, когда новорожденный надлежащим образом согрет и успокоится. Следует обратить внимание на особенности роста, так как младенцы, которые малы или велики для гестационного возраста, более склонны к полицитемии. Кардиологическое обследование должно включать оценку частоты сердечных сокращений младенца, периферического пульса и перфузии. При аускультации сердца следует ориентироваться на второй тон сердца, который будет громким и одиночным (или узко расщепленным) при легочной гипертензии, а также при транспозиции и атрезии легких. Как отмечалось выше, насыщение кислородом представляет собой процент гемоглобина, который химически связан с кислородом, что представляет собой подавляющее большинство содержания кислорода в крови. Пульсоксиметрия обеспечивает отличную неинвазивную и непрерывную оценку насыщения кислородом. Пульсоксиметры нового поколения улучшают работу в условиях низкой перфузии. Часто бывает полезно получить одновременные измерения с правой руки и стопы, чтобы определить характер кровотока через артериальный проток. Поскольку левая подключичная артерия может иметь преддуктальное или постдуктальное начало от аорты, лучше не использовать левую руку для мониторинга пульсоксиметрии. Рентгенограмма грудной клетки является неотъемлемой частью начальной оценки цианотичного новорожденного. Следует определить расположение желудка, печени и сердца, чтобы исключить декстрокардию и обратное расположение органов. Осмотр легочных полей может выявить паренхиматозное заболевание легких (учитывая, что новорожденные с пневмонией обычно имеют диффузные, а не очаговые инфильтраты) или легочные аномалии, такие как кистозно-аденоматоидная мальформация. Открыть в отдельном окне Рентген грудной клетки младенца с идиопатической персистирующей легочной гипертензией. Обратите внимание на четкие легочные поля со сниженной васкуляризацией. Подобным образом олигемические легочные поля можно было бы ожидать и при состояниях с низким легочным кровотоком, таких как легочная атрезия. Электрокардиограмма (ЭКГ) полезна для диагностики сердечных аритмий. Однако у нормальных новорожденных преобладают правосторонние силы, а умеренная гипертрофия правого желудочка является частой находкой при многих типах респираторных и сердечных заболеваний. Таким образом, ЭКГ редко бывает полезной при обследовании младенцев с врожденными пороками сердца и часто является абсолютно нормальной даже у младенцев с серьезными заболеваниями, такими как транспозиция. Заметным исключением может быть младенец с отклонением электрической оси влево из-за гипертрофии левого желудочка, что сильно указывает на атрезию трикуспидального клапана. Некоторые выступают за тест на гипероксию в качестве клинического инструмента для дифференциации легочных и сердечных заболеваний у цианотичных младенцев. Тест основан на том принципе, что при отсутствии фиксированных сердечных шунтов 100% кислород увеличивает альвеолярный PO 2 , что приводит к увеличению легочных венозных и системных артериальных PO 2 . Тяжелый цианоз требует срочной поддерживающей терапии до установления диагноза. Это будет включать внутривенное введение жидкостей и отказ от энтерального питания. Младенца следует поддерживать в термонейтральной среде с использованием лучистого обогревателя. Гипогликемия часто встречается у младенцев в критическом состоянии, поэтому следует контролировать уровень глюкозы и проводить инфузии глюкозы для поддержания уровня глюкозы в крови > 55 мг/дл. Кислород должен быть обеспечен, хотя растет озабоченность по поводу потенциальных рисков, связанных с этой терапией (6). Все чаще признается, что даже кратковременное (30 минут) воздействие крайней гипероксии увеличивает окислительный стресс и потенциально повреждает паренхиматозную и сосудистую функцию легких даже у доношенных детей (7. 8). Поэтому с самого начала следует избегать использования 100% O 2 . Новорожденным, которым не требуется вспомогательная вентиляция легких, кислород можно подавать через головной убор или назальную канюлю (9). Кислород часто доставляется через назальную канюлю. Недостаток этого метода заключается в том, что младенец захватывает различное количество комнатного воздуха вокруг назальной канюли. Следовательно, он не может обеспечить 100% кислород, а концентрация кислорода в гортаноглотке (хороший показатель концентрации в трахее) будет намного ниже, чем концентрация кислорода на входе в канюлю. PGE1 клинически эффективен для младенцев, зависящих от проходимости протоков для поддержания легочного кровотока или достаточного перемешивания. Его вводят внутривенно путем постоянной инфузии, и начальная доза обычно составляет 0,05 мкг/кг/мин. Апноэ является распространенным побочным эффектом после начала инфузии ПГЕ1, и некоторые рекомендуют интубацию, если ребенку потребуется транспортировка вскоре после начала инфузии. Другие распространенные побочные эффекты включают гиперемию и диарею. Абсолютных противопоказаний к назначению простагландинов нет, хотя это может усугубить отек легких, связанный с обструкцией общего аномального легочного венозного возврата. Младенец, поступивший в отделение неотложной помощи с цианозом, требует срочного обследования, постановки диагноза и начала терапии. Отказ от ответственности издателя: Это PDF-файл неотредактированной рукописи, которая была принята к публикации. В качестве услуги нашим клиентам мы предоставляем эту раннюю версию рукописи. Рукопись будет подвергнута редактированию, набору текста и рецензированию полученного доказательства, прежде чем она будет опубликована в ее окончательной цитируемой форме. 1. Сасидхаран П. Подход к диагностике и лечению цианоза и тахипноэ у доношенных детей. Педиатр Клин Норт Ам. 2004;51(4):999–1021. [PubMed] [Google Scholar] 2. Lees MH. Цианоз новорожденного. Распознавание и клиническая оценка. J Педиатр. 1970;77(3):484–498. [PubMed] [Google Scholar] 3. Фэрроу К.Н., Флиман П., Стейнхорн Р.Х. Заболевания, которые лечат с помощью ЭКМО: фокус на ПЛГН. Семин Перинатол. 2005;29(1):8–14. [PubMed] [Google Scholar] 4. Porta NF. Дыхательные расстройства новорожденных. В: Грин Т., Франклин В., Танц Р., редакторы. Педиатрия: только факты. Нью-Йорк: Макгроу-Хилл; 2005. С. 9.9–108. [Google Scholar] 5. Zahka K, Lane J. Подход к новорожденным с сердечно-сосудистыми заболеваниями. В: Мартин Р.Дж., Фанарофф А., Уолш М.С., редакторы. Фанарофф и неонатально-перинатальная медицина Мартина. 6. Саугстад О.Д., Рамджи С., Венто М. Кислород для реанимации новорожденных: сколько достаточно? Педиатрия. 2006;118(2):789–792. [PubMed] [Google Scholar] 7. Lakshminrusimha S, Russell JA, Steinhorn RH, et al. Сократительная способность легочных артерий у новорожденных ягнят увеличивается при реанимации 100% кислородом. Педиатр рез. 2006; 59: 137–141. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Lakshminrusimha S, Russell JA, Steinhorn RH, et al. Легочная гемодинамика у новорожденных ягнят, реанимированных 21%, 50% и 100% кислородом. Педиатр рез. 2007; 62: 313–318. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Фрей Б., Шэнн Ф. Назначение кислорода младенцам. Arch Dis Child Fetal Neonatal Ed. 2003;88(2):F84–F88. [Бесплатная статья PMC] [PubMed] [Google Scholar] Цианоз у детей: когда обращаться за помощьюАвтор Sharlene Tan Медицинское заключение Джабин Бегум, доктора медицинских наук, 23 ноября 2021 г. В этой статье
Голубой относится к оттенку синего. Таким образом, цианоз представляет собой пурпурное или синеватое изменение цвета кожи. Это признак того, что в крови может быть низкий уровень кислорода. Цианоз сам по себе является симптомом основной медицинской проблемы. У вашего ребенка может быть жар, если причиной цианоза является инфекция, такая как пневмония или круп. У некоторых детей могут быть косолапые пальцы, если у них есть врожденные проблемы с сердцем. Каковы причины цианоза?Существует множество различных заболеваний, которые могут вызывать цианоз у детей. Обычно это проблемы с легкими или сердцем. Легкие . Проблемы с легкими вашего ребенка могут препятствовать поступлению кислорода в его кровь. Это приводит к цианозу. Некоторые аномалии легких, которые могут привести к цианозу, включают:
Сердце. Цианотическая болезнь сердца включает проблемы с сердечными клапанами, такие как:
Тидер Дж.С., Бонковски Дж.Л., Этцель Р.А., Франклин В.Х., Гремсе Д.А., Герман Б., Кац Э.С., Крылов Л.Р., Мерритт 2-й Дж.Л., Норлин С., Перселей Дж., Сапиен Р.Е., Шиффман Р.Н., Смит М.Б. Подкомитет по очевидным опасным для жизни событиям. кратко разрешенные необъяснимые события (ранее очевидные опасные для жизни события) и оценка младенцев с более низким риском. Педиатрия. 2016;137:e20160590. Артикул пабмед Google ученый Ссылки на скачивание БлагодарностиНеприменимо ФинансированиеУ нас не было специального фонда для этого исследования. Доступность данных и материаловНаборы данных, использованные и/или проанализированные в ходе текущего исследования, можно получить у соответствующего автора по обоснованному запросу. Вклад авторов CD задумал и написал исследование. LV и GB собрали данные. CD, GB, CP и SP анализировали и интерпретировали данные пациентов. Конкурирующие интересыАвторы заявляют об отсутствии конкурирующих интересов. Согласие на публикациюНе применимо. Одобрение этических норм и согласие на участиеНастоящее исследование было проведено после одобрения педиатрическим комитетом по этике Тосканы. Примечание издателяSpringer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности. Информация об автореАвторы и организацииАвтор, ответственный за переписку Карло Дани. Права и разрешенияОткрытый доступ Эта статья распространяется в соответствии с условиями международной лицензии Creative Commons Attribution 4.0 (http://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии вы должным образом указываете автора (авторов) и источник, предоставляете ссылку на лицензию Creative Commons и указываете, были ли внесены изменения. Отказ от права Creative Commons на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если не указано иное. Перепечатки и разрешения Об этой статьеПодход к неонатальному цианозу | Learn PediatricsЩелкнуть для pdf: Центральный цианоз новорожденных Общая картина Центральный цианоз — это голубоватое изменение цвета кожи, слизистых оболочек и языка, которое наблюдается, когда дезоксигенированный гемоглобин > 3 г/дл в артериальной крови или > 5 г/дл (>3,1 ммоль/л) в капиллярной крови. Другой тип цианоза, называемый периферическим цианозом, характеризуется синюшным изменением цвета кожи, но с сохранением слизистых оболочек и языка. При этом типе выявляется нормальное значение PaO2. В этом случае повышенная экстракция кислорода из-за вялого движения по капиллярам приводит к увеличению деоксигенации крови на венозной стороне. Вазомоторная нестабильность и вазоконстрикция, вызванная холодом, низким сердечным выбросом и полицитемией, могут вызывать это медленное движение по капиллярам. Вопросы, которые следует задатьИзучите историю беременности и родов, как предлагается ниже. Также спросите о семейном анамнезе врожденных пороков сердца и результатах УЗИ плода, так как последнее может выявить структурные деформации, такие как врожденный порок сердца, диафрагмальная грыжа и врожденная кистозно-аденоматоидная мальформация (CCAM).
Сокращения: ТТН = транзиторное тахипноэ новорожденного, РДС = респираторный дистресс-синдром, ТГА = транспозиция магистральных артерий, ЗВУР = задержка внутриутробного развития, ПЛГН = персистирующая легочная гипертензия новорожденного, также известная как персистирующая фетальная циркуляция , MAS = синдром аспирации мекония Физикальное обследованиеОпределите, является ли цианоз центральным или периферическим Проверьте жизненно важные органы: признаки дыхательной недостаточности, такие как тахипноэ, ретракция, раздувание носа и хрюканье, обычно указывают на проблемы с дыханием Прослушайте шумы: систолический шум, слышимый при большинстве форм цианотической ИБС (исключение: д-ТГА с интактной межжелудочковой перегородкой и без легочного стеноза). Оценить брюшную полость: ладьевидная брюшная полость при диафрагмальной грыже Рассмотреть неврологические расстройства: наблюдать за апноэ и периодическим дыханием, которые могут быть связаны с незрелостью нервной системы. Судороги могут вызвать цианоз, если младенец не может дышать во время приступов. Дифференциальный диагноз Чтобы определить основную причину цианоза у новорожденного, важно учитывать различные механизмы цианоза. Несоответствие вентиляции/перфузииШунт справа налевоАльвеолярная гиповентиляцияНарушение диффузииСнижение сродства гемоглобина к кислородуСнижение периферического кровообращения (периферический цианоз)Исследования:ОАК и разница:Глюкоза сыворотки:Газы артериальной крови (ABG):Тест на гипероксию:Предуктальные и постпротоковые измерения PaO2 или SaO2 (до и после артериального протока):Рентгенография:ЭхокардиографияПервичное лечениеЗаключение: Центральный цианоз у новорожденного является аномальной находкой, и необходимо учитывать все возможные причины с полным анамнезом, физикальным обследованием и соответствующими исследованиями. Не забудьте подумать о различных механизмах, вызывающих цианоз, и систематически изучайте каждый из них, пока не будет поставлен диагноз. Пока вы пытаетесь выяснить свой диагноз, следует провести оперативное лечение. Ссылки Sasidharan, P. Подход к диагностике и лечению цианоза у доношенных детей. Pediatr Clin N Am 2004; 51:999-1021. Робберт Л.Г., Армсби Л. Оценка и начальное лечение цианотической болезни сердца у новорожденных. UpToDate 2006. www.uptodate.com. Стек, AM. Этиология и оценка цианоза у детей. UpToDate 2009. www.uptodate.com. Рудольф А.М. и др. Основы педиатрии Рудольфа. 2002 г.; 142-144. Справочник новорожденных: оценка цианоза новорожденных. http://www.rwh.org.au/nets/handbook/index.cfm?doc_id=903. Триша Л.Г. и др. Неонатология: ведение, процедуры, проблемы по вызову, болезни и лекарства. 1999 г.; 212-215. Благодарности Автор: Витарани Кунанити Под редакцией: Энн Мари Джекил, доктор медицинских наук (резидент-педиатр) Причины у младенцев и детей, тревожные признаки0010 Медицинское заключение Карен Гилл, доктора медицинских наук — Бекки Янг — Обновлено 29 сентября 2018 г. Что такое циркуморальный цианоз? Цианоз — это состояние, при котором кожа приобретает синий оттенок. Это происходит в областях, где кровь в поверхностных кровеносных сосудах имеет более низкий уровень кислорода. Циркуморальный цианоз относится только к посинению вокруг рта. Обычно это наблюдается у младенцев, особенно над верхней губой. Если у вашего ребенка более темная кожа, обесцвечивание может выглядеть более серым или белым. Вы также можете заметить это на их руках и ногах. Хотя появление околоротового цианоза может вызывать тревогу, есть несколько моментов, на которые можно быстро обратить внимание, чтобы исключить неотложную медицинскую помощь. Если синий цвет появляется только вокруг рта вашего ребенка, а не на его губах или других частях лица, это, скорее всего, безвредно. У детей с более темной кожей вы также можете проверить внутреннюю часть рта, включая десны, на наличие бледного обесцвечивания. Если вы заметили изменение цвета в любой области, кроме области вокруг рта вашего ребенка или на его руках и ногах, обратитесь за неотложной медицинской помощью. Дополнительные предупредительные признаки включают: Во многих случаях околоротовой цианоз считается разновидностью акроцианоза. Акроцианоз возникает, когда мелкие кровеносные сосуды сжимаются в ответ на холод. Это очень нормально для младенцев в течение первых нескольких дней после рождения. У детей старшего возраста околоротовой цианоз часто появляется при выходе на улицу в холодную погоду или при выходе из теплой ванны. Этот тип цианоза должен исчезнуть после того, как они согреются. Если это не так, обратитесь за неотложной медицинской помощью. Циркуморальный цианоз, который не проходит при нагреве, может быть признаком серьезных проблем с легкими или сердцем, таких как цианотичный врожденный порок сердца. Циркуморальный цианоз у детей обычно проходит сам по себе. У младенцев это происходит через несколько дней после рождения. Однако, если вы заметили какие-либо другие необычные симптомы, особенно связанные с дыханием, лучше всего как можно скорее доставить вашего ребенка в отделение неотложной помощи. Врачу, вероятно, потребуется стабилизировать их дыхательные пути, дыхание и кровообращение, прежде чем пытаться выяснить основную причину. Циркуморальный цианоз может быть пугающим, особенно для молодых родителей. Однако обычно в этом нет ничего серьезного, если синее пятно появляется только вокруг рта, а не на губах. Если согреть ребенка лаской или одеялом, синий цвет исчезнет. Если это не так или у вашего ребенка также есть проблемы с приемом пищи или дыханием, как можно скорее доставьте его в отделение неотложной помощи. Последняя медицинская проверка 14 декабря 2017 г. 5 sourcescollapsed Healthline придерживается строгих правил выбора поставщиков и опирается на рецензируемые исследования, академические исследовательские институты и медицинские ассоциации. ОБРАТНАЯ СВЯЗЬ: Медицинский обзор Карен Гилл, доктора медицины — Бекки Янг — Обновлено 29 сентября 2018 г. 00 Прочитать это следующийДоношенный новорожденный с цианозом и плачемMatthew C. Pertzborn, Markus S. Renno, Karen Lyons, Jordan Fett, Christopher W. Baird, Amit Agarwal Breathe 2021 17: 210097; Doi: 10.1183/20734735.0097-2021 Аннотация CONGENIT работа дыхания и/или дыхательная недостаточность в младенчестве. Оперативное вмешательство следует рассматривать в симптоматических случаях. https://bit. Доношенный новорожденный с синдромом Холта-Орама (СХО) и отсутствием больших пальцев выписан из роддома для новорожденных без респираторных симптомов. У него развилась повышенная работа дыхания и лихорадка в возрасте 2 недель, и у него был обнаружен респираторно-синцитиальный вирус, требующий назальной канюли и дополнительного кислорода через назальную канюлю со скоростью 2 л·мин -1 (100% доля вдыхаемого кислород ( F IO 2 )). Бригаде медиков не удалось отключить его респираторную поддержку. Задание 1Какова дифференциальная диагностика прогрессивного ухудшения усилия дыхания с течением времени у новорожденного при невозможности отлучения от респираторной поддержки? Ответ 1 Важно максимально сузить/ранжировать дифференциал на основе анамнеза и результатов обследования, чтобы можно было правильно расставить приоритеты при выборе для дальнейшей оценки и тестирования (таблица 1). Таблица 1 Дифференциальный диагноз при прогрессирующем ухудшении усилия дыхания с течением времени у новорожденных Учитывая наблюдение слабого крика на фоне множественных врожденных аномалий при осмотре, было принято решение о проведении микроларингоскопии и бронхоскопии (МЛБ). MLB продемонстрировал пульсирующую компрессию левой боковой части нижней трети трахеи, которая распространялась на левый главный бронх, что, как предполагалось, было внешним по своей природе. Затем была выполнена компьютерно-томографическая ангиография (КТА) грудной клетки, которая подтвердила, что дуга аорты сдавливает левый дистальный отдел трахеи и левый главный бронх в условиях высокой бифуркации трахеи и короткой длины трахеи (рис. 1). Отмечено, что киль находится на уровне Т2. Учитывая, что он клинически улучшился и стабилизировался на уровне 2 л·мин -1 дополнительного кислорода через назальную канюлю , было принято решение проводить консервативное лечение дополнительным кислородом в домашних условиях. Рисунок 1 Трехмерная реконструкция по данным компьютерной томографии, демонстрирующая аномальное возвышение бифуркации трахеи на уровне Т2 с сопутствующим удлинением и сдавлением левого проксимального главного бронха дугой аорты. В возрасте 5 недель у него начались повторяющиеся эпизоды цианоза с сопутствующим респираторным дистресс-синдромом. Эпизоды цианоза провоцировались плачем и сидением в автокресле. При аускультации грудной клетки отмечено, что с левой стороны движение воздуха значительно меньше, чем с правой. Пациенту было начато введение высокопоточной назальной канюли (HFNC), которую постепенно титровали с соответствующим исчезновением эпизодов цианоза, даже при плаче, при 6 л·мин −1 ( F IO 2 21%). Эти эпизоды возвращались, если поток HFNC был снижен ниже 6 л·мин -1 . Эхокардиограмма во время этой госпитализации продемонстрировала большой апикальный мышечный дефект межжелудочковой перегородки и умеренный вторичный дефект межпредсердной перегородки с допплеровскими данными о повышенном легочном сосудистом сопротивлении. Задача 2Какова наиболее вероятная первичная этиология рецидивирующего респираторного дистресса/цианоза и постоянной потребности в HFNC? Ответ 2 б. Врожденная короткая трахея с внешней компрессией нижних дыхательных путей. Значительная внешняя компрессия дыхательных путей была заподозрена при бронхоскопии и подтверждена при КТА грудной клетки с ассоциированной врожденной короткой трахеей. Невозможность снизить скорость потока на ВФНЦ, отсутствие необходимости в увеличении выше 21% и минимальное улучшение при терапии диуретиками позволяют предположить, что у пациента врожденная короткая трахея с ассоциированной внешней компрессией нижних дыхательных путей была ключевой фактор неудачи в отлучении от респираторной поддержки и то, что легочная избыточная циркуляция, вероятно, не вносит значительный вклад в этот момент. Задание 3Какая наиболее вероятная причина цианоза у этого новорожденного с врожденной короткой трахеей и компрессией левого главного бронха? Ответ 3 d. Вентиляционно-перфузионное несоответствие. Односторонняя компрессия главного бронха может существенно снизить вентиляцию пораженного легкого, вызывая несоответствие перфузии в пораженном легком относительно вентиляции. Если отношение перфузии к вентиляции значительно выше нормы, значительная часть гемоглобина может покинуть легкие в деоксигенированном состоянии, что приводит к цианозу. Учитывая данные анамнеза, физикального обследования и обследования, было принято решение о хирургическом лечении. В возрасте 3 месяцев больному выполнено оперативное вмешательство с наложением гибкой биорезорбируемой наружной шины на левый главный бронх и передней аортопексией. Во время той же операции для устранения внутрисердечного шунта также были предприняты заплаты для закрытия дефекта межпредсердной перегородки и заплаты для закрытия дефекта межжелудочковой перегородки. Пациент выздоровел, и его симптомы полностью исчезли без рецидива даже после того, как его отняли от всех видов респираторной поддержки. Уменьшение движения воздуха, ранее отмеченное слева, значительно улучшилось после операции. Задание 4Новая дисфагия является основным риском, связанным с внутригрудными вмешательствами: правда или ложь? Ответ 4 Верно. У этого пациента впервые развилась послеоперационная дисфагия после процедуры, из-за которой ему в течение многих месяцев требовалось дополнительное питание через зонд. Дисфагия значительно улучшилась без постоянной потребности в зондовом питании через 1 год после процедуры. Случайное одностороннее повреждение возвратного гортанного нерва, которое может повлиять на функцию голосовых связок и координацию глотания, является основным риском и частым осложнением внутригрудных процедур, особенно открытых операций на грудной клетке. ОбсуждениеВрожденная короткая трахея определяется как наличие меньшего количества колец трахеи, чем обычно (15 или менее) [1, 2]. Это приводит к аномальному подъему киля (выше T4 для детей младше 2 лет и выше T5 для детей ≥ 2 лет) и вызывает аномальное движение бронхов [1, 2]. Более длинный ход левого главного бронха повышает его уязвимость к сдавлению либо артериальной связкой, либо дугой аорты [1]. У нашего пациента, в частности, была компрессия проксимального левого главного бронха дугой аорты. ГОС связан с врожденными пороками сердца, такими как дефекты межпредсердной и межжелудочковой перегородок, дефекты опорно-двигательного аппарата верхних конечностей и пороками развития легких, такими как гипоплазия правого легкого, агенезия правого легкого и подковообразное легкое с сосудистыми аномалиями [3, 4]. В прошлом сообщалось о передней аортопексии для уменьшения компрессии левого главного бронха в специфических условиях врожденной короткой трахеи [1]. Передняя аортопексия с наружным бронхиальным стентированием привела к устранению респираторных симптомов у настоящего пациента и разрешению потребности пациента в респираторной поддержке. Нижние дыхательные пути младенцев очень восприимчивы к клинически значимому внешнему сдавлению, учитывая низкую проводимость дыхательных путей и структурную незрелость дыхательных путей младенцев в норме [6]. Таким образом, врожденная короткая трахея является редкой врожденной аномалией дыхательных путей, которая связана с внешней компрессией бронхов [1, 2]. Сноскиhttp://creativecommons.org/licenses/by-nc/4.0/ Некоммерческая лицензия Creative Commons Attribution 4.0. Ссылки
. Подковообразное легкое, связанное с синдромом Холта-Орама. |

