Небулайзер или ингалятор при температуре / bwell-swiss.ru
Нам все больше адресуют вопросов на тему можно или нет использовать небулайзер или ингалятор при температуре. Если отвечать коротко, то дело в том, что небулайзер и ингалятор – это два немного разных прибора, и небулайзер при температуре использовать можно, а паровой ингалятор – нет.
Ингаляция – это процесс, при котором лекарство в мелкодисперсном состоянии вдохом доставляется в легкие. Ингаляция может быть горячей или холодной.
Горячая, прогревающая ингаляция – назначается для лечения верхних и нижних дыхательный путей при температуре ниже 37.5 градусов (при измерении в подмышечной впадине). Если температура выше этой отметки, то горячая ингаляция противопоказана, так как может только навредить. Простой пример: горячая ингаляция при гайморите, который сопровождается высокой температурой, может стать причиной гнойного отита. Не занимайтесь самолечением, всегда, когда сомневаетесь в том, как и чем лечиться, обратитесь к врачу.
Горячая ингаляция «над ромашкой» или «над картошкой» – это, простите, уже прошлый век. Ромашка, если вы не знали, очень сильный аллерген, и ее применение без предварительного тестирования на реакцию – это опасность заполучить аллергию вместо лечения. Любая самодельная ингаляционная система по принципу «кастрюлька-картошка-полотенце» – это риск обвариться кипятком или обжечь дыхательные пути паром свыше 70°, согласитесь, не сильно похоже на лечение.
Сегодня существует простой и эффективный способ сделать паровую, горячую ингаляцию, с использованием парового ингалятора, такого, как «ЧудоПар» от B.Well. Этот прибор имеет силиконовые маски-насадки для проведения процедуры, а пар, который он генерирует, имеет температуру 43° – при этой температуре погибают все вирусы, а у пациента нет шанса обжечься, напротив, лечение будет походить на приятную SPA процедуру.
Кроме того, что паровой ингалятор оказывает лечебное действие, он еще может использоваться в качестве косметического прибора. В комплекте идет специальная насадка-СПА, для того, чтобы вы могли устроить для своего лица настоящую сауну в домашних условиях!
В комплекте идет специальная насадка-СПА, для того, чтобы вы могли устроить для своего лица настоящую сауну в домашних условиях!
Холодная ингаляция – это совсем другой способ лечения. Холодный пар может вырабатывать ингалятор-небулайзер, например, компрессорный. Некоторые путают, и называют эти приборы «компрессионными» ингаляторами, что не верно, так как название происходит от слова «компрессор» а не «компрессия».
Компрессор – это мотор, который нагнетает воздух. Чем мощнее компрессор, тем интенсивнее воздушный поток, который разбивает жидкое лекарство на множество мельчайших частиц, которые пациент может вдохнуть.
Вдохнув такой лечебный аэрозоль, начинается мгновенный путь к выздоровлению, потому что лечебные частицы попадают прямо в участок воспаления. Холодные ингаляции изначально использовались для лечения астмы, так как симптомы заболевания прогрессируют молниеносно, и грозят пациенту обернуться удушьем, если незамедлительно не купировать приступ.
Для борьбы с астматическими приступами врачи изобрели небулайзеры – приборы мгновенного действия, от применения которых облегчение наступает незамедлительно. Только потом небулайзеры стали использоваться в терапии других респираторных заболеваний, таких как бронхит, хобл, воспаление легких и даже ОРЗ и ОРВИ. Все дело именно в принципе «мгновенного действия». Лечение небулайзером – быстрое, безопасное, а выздоровление не заставит себя ждать.
Холодная ингаляция небулайзером-ингалятором позволяет проводить лечение даже при температуре выше 37.5 градусов, носит самый щадящий, с точки зрения возможных побочных действий, характер и доступно даже в домашних условиях.
Сегодня небулайзер с профессиональными характеристиками можно купить в любой аптеке или заказать в интернет-магазине с доставкой домой. Например, ингалятор медицинский небулайзер от B.Well MED-121 – это как раз профессиональный прибор, протестированный в условиях больницы и признанный врачами, как небулайзер высокого качества и эффективности. Его респирабельная фракция сравнима с профессиональными значениями – выше 75%, а размеры позволяют хранить такой прибор дома в аптечке. Собрать небулайзер и подготовить его к работе займет не более 2-х минут, а лечиться им сможет вся семья, ведь все насадки и трубки подлежат стерилизации.
Его респирабельная фракция сравнима с профессиональными значениями – выше 75%, а размеры позволяют хранить такой прибор дома в аптечке. Собрать небулайзер и подготовить его к работе займет не более 2-х минут, а лечиться им сможет вся семья, ведь все насадки и трубки подлежат стерилизации.
Выбирая способ лечения – еще раз проконсультируйтесь с лечащим врачом, уточните, какие препараты он порекомендует для лечения того или иного заболевания. Не занимайтесь самолечением, всегда внимательно читайте инструкции к приборам и самое главное – не болейте! Берегите себя и своих близких.
ингаляторингаляции
Поделитесь статьёй с друзьями
Можно ли делать ингаляции при температуре
8 октября 2022 Ликбез Здоровье
Бояться нужно не усиления лихорадки, а ожогов.
Какими бывают ингаляции
Ингаляции бывают двух типов: холодные и горячие. Первые назначают для лечения респираторных заболеваний. Делают такие ингаляции с помощью специальных устройств, например небулайзеров, которые рассеивают лекарства на мелкие частички.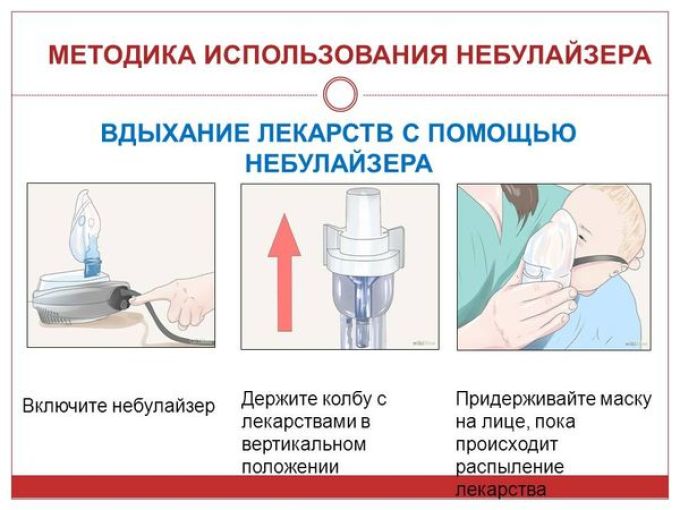 В такой форме они попадают в дыхательные пути напрямую с минимальными потерями концентрации.
В такой форме они попадают в дыхательные пути напрямую с минимальными потерями концентрации.
Горячие процедуры проводят на паровых ингаляторах. Такие устройства под действием высокой температуры превращают лекарства на водной или масляной основе в пар.
Можно ли делать ингаляции горячим паром при температуре
Их лучше не делать вообще. Нет доказательств, что пар убивает микробы или ещё как‑то лечит простуду. Зато травмы и ожоги от таких процедур фиксируются часто, а у кого‑то от добавленных эфирных масел бывает аллергия. Очень горячие ингаляции с кипятком повреждают слизистую, в том числе связки, усиливают кровоток (а значит, и воспаление). В итоге эти воздействия усугубляют болезни органов дыхания, такие как астма или ларингит.
Елена Орлова
Педиатр, детский пульмонолог.
Запрет на использование при повышенной температуре — миф. Вдыхание горячего пара вряд ли способно повысить температуру тела у лихорадящего пациента. Подобные процедуры могут быть просто некомфортными. Зато есть реальный риск получить ожоги, особенно в случае с детьми. Дышать над картошкой — тоже опасно, ведь вся эта горячая конструкция может просто рухнуть на пациента.
Зато есть реальный риск получить ожоги, особенно в случае с детьми. Дышать над картошкой — тоже опасно, ведь вся эта горячая конструкция может просто рухнуть на пациента.
Альтернативный приемлемый метод — включить горячую воду в закрытой ванной комнате и посидеть рядом или принять тёплую ванну. Так можно на некоторое время увлажнить слизистые и снять спазм дыхательных путей, например при ложном крупе. Для таких процедур нет ограничений, связанных с температурой тела.
Можно ли делать ингаляции холодным паром при температуре
Исследований эффективности таких ингаляций при простуде очень мало. Но существующие подтверждают, что это облегчает кашель, помогает против заложенности носа и увлажняет слизистые. Способ хорош ещё и тем, что едва ли может чем‑то навредить даже новорождённому.
Елена Орлова
Небулайзер ничего не нагревает, поэтому использовать его можно при любой температуре тела. В этом приборе жидкое лекарство превращается в аэрозоль за счёт ультразвукового воздействия. В таком виде препарат может достигнуть мельчайших отделов лёгких. Но подобные процедуры должны использоваться строго по показаниям при определённых состояниях — не просто при простуде или для лечения кашля. Небулайзер нужен тем, кто лечится от бронхиальной астмы или хронической обструктивной болезни лёгких. Кроме того, устройство применяют в педиатрической практике для лечения острого стенозирующего ларинготрахеита (известного также как ложный круп) и бронхообструктивного синдрома. Целесообразность приобретения небулайзера для ребёнка нужно обсудить с вашим педиатром.
В таком виде препарат может достигнуть мельчайших отделов лёгких. Но подобные процедуры должны использоваться строго по показаниям при определённых состояниях — не просто при простуде или для лечения кашля. Небулайзер нужен тем, кто лечится от бронхиальной астмы или хронической обструктивной болезни лёгких. Кроме того, устройство применяют в педиатрической практике для лечения острого стенозирующего ларинготрахеита (известного также как ложный круп) и бронхообструктивного синдрома. Целесообразность приобретения небулайзера для ребёнка нужно обсудить с вашим педиатром.
И да, добавлять в ингалятор разные лекарства — расширяющие бронхи, стероиды, отхаркивающие — без назначения врача нельзя. Самостоятельно можно использовать только физиологический раствор, который продаётся в аптеке.
Читайте также 🫢🤒🤧
- Как лечить коронавирус
- О чём говорит влажный кашель и как его лечить
- Можно ли мыться при температуре
- Какими бывают ОРВИ и чем они опасны
- О чём говорит хронический кашель и что с ним делать
Лихорадка (высокая температура) у детей (для родителей)
У всех детей время от времени поднимается температура. Обычно лихорадка не опасна и не опасна для детей. Это может быть даже хорошо, потому что помогает иммунной системе бороться с инфекцией.
Обычно лихорадка не опасна и не опасна для детей. Это может быть даже хорошо, потому что помогает иммунной системе бороться с инфекцией.
Тем не менее, родители могут не знать, как справиться с лихорадкой дома и когда звонить врачу. Вот несколько советов.
Что такое лихорадка?
Как правило, лихорадка означает, что температура тела составляет 100,4°F (38°C) или выше. Различные способы измерения температуры — ректальный, подмышечный, ушной, лобный, ротовой — получают немного разные числа, поэтому число, означающее, что у ребенка жар, тоже немного отличается.
Что вызывает лихорадку?
Лихорадка у детей обычно вызывается инфекцией. Лихорадка помогает организму, стимулируя иммунную систему для борьбы с инфекцией. Врачи также считают, что более высокая температура затрудняет рост микробов.
Несколько других причин, по которым у детей может быть высокая температура:
Переодевание: У младенцев, особенно новорожденных, может подняться температура, если они переодеты, завернуты в одеяло или находятся в жаркой среде, потому что они не регулируют свое тело. температуры, а также у детей старшего возраста. Но поскольку лихорадка у новорожденных может быть признаком серьезной инфекции, даже переодетые младенцы должны быть осмотрены врачом, если у них жар.
температуры, а также у детей старшего возраста. Но поскольку лихорадка у новорожденных может быть признаком серьезной инфекции, даже переодетые младенцы должны быть осмотрены врачом, если у них жар.
Прививки: Младенцы и дети иногда болеют легкой лихорадкой, которая держится около суток после вакцинации.
У ребенка, у которого режутся зубки, может быть небольшое повышение температуры тела, но это, вероятно, не причина, если температура выше 100°F (37,8°C).
Когда лихорадка является признаком чего-то серьезного?
У большинства здоровых детей, которые ведут себя хорошо, лихорадка не является серьезной проблемой.
Но лихорадка может быть серьезной для:
- Младенцы младше 3 месяцев: Если у младенца младше 3 месяцев ректальная температура 100,4°F (38°C) или выше, немедленно позвоните своему врачу или обратитесь в отделение неотложной помощи.
- Дети с некоторыми заболеваниями: если у вашего ребенка есть постоянные проблемы со здоровьем, убедитесь, что вы знаете, нужно ли вызывать врача при лихорадке.

Лихорадка, вероятно, не является серьезной, если вашему ребенку 3 месяца или больше и:
- все еще интересуется игрой
- хорошо пьет
- имеет нормальный цвет кожи
- хорошо выглядит, когда их температура падает
Не беспокойтесь слишком сильно о ребенке с лихорадкой, который не хочет есть. Это характерно для инфекций, вызывающих лихорадку. Для детей, которые все еще пьют и мочатся (писают) нормально, можно не есть столько, сколько обычно.
Каковы признаки лихорадки?
Дети с лихорадкой могут:
- чувствовать тепло
- ведут себя по-другому (они могут быть суетливыми или капризными, или тише, чем обычно)
- дышат немного быстрее или имеют более высокую частоту сердечных сокращений, чем обычно
- болит голова
- озноб или потливость
- иметь красную или покрасневшую кожу
При любом из этих признаков измерьте температуру вашего ребенка, чтобы узнать, действительно ли у него жар.
Если вашему ребенку тепло или он плохо себя чувствует, используйте цифровой термометр для подтверждения лихорадки. Различные способы измерения температуры более точны, чем другие, при измерении истинной температуры тела.
Лучший способ измерить температуру:
- для детей в возрасте 3 лет и младше: ректальная температура
- для детей 4 лет и старше, которые могут сотрудничать: оральная температура (внутрь рта)
- для любого возраста: подмышку (подмышечную) и височную артерию (лоб) проще всего, но менее точно. Тимпанический (в ухе) нормально для детей 6 месяцев и старше.
Это лихорадка, когда температура у ребенка находится на одном из следующих уровней или выше:
- ректальная (на дне), барабанная (в ухе) или височная артерия (на лбу): 100,4°F (38° С)
- перорально (во рту): 100°F (37,8°C)
- подмышечный (под мышкой): 99°F (37,2°C)
Как я могу помочь моему ребенку почувствовать себя лучше?
Лечение не требуется, если ребенок все еще играет и пьет нормально и не испытывает боли.
Лечение лихорадки лекарствами не требуется, если ребенок все еще играет и пьет нормально и не чувствует боли. Давайте лекарство только , когда лихорадка вызывает дискомфорт у ребенка или мешает ему пить.
Пока у детей высокая температура, следите за ними, помогайте им отдыхать и продолжайте предлагать жидкости для питья. Им нужно пить немного больше, чтобы компенсировать потерю жидкости при потоотделении.
Меры по уходу на дому
Лекарства
Если вашему ребенку некомфортно из-за лихорадки или плохого питья, вы можете дать одно из следующих лекарств:
- ацетаминофен (например, тайленол или торговая марка)
или - ибупрофен (например, Advil, Motrin или магазинный бренд). Не давать детям младше 6 месяцев.
Следуйте инструкциям на упаковке, чтобы узнать, сколько и как часто давать. Если вы не знаете рекомендуемую дозу или ваш ребенок младше 2 лет , позвоните врачу, чтобы узнать, что использовать и сколько давать.
- Если у вашего ребенка есть какие-либо проблемы со здоровьем, проконсультируйтесь с врачом, чтобы узнать, какое лекарство использовать.
- Никогда не давайте ребенку аспирин без указаний врача. Такое употребление связано с синдромом Рейе, редким, но серьезным заболеванием.
Не давайте лекарства от лихорадки детям младше 3 месяцев, если это не рекомендовано врачом.
Обеспечение комфортаЕсли у вашего ребенка жар:
- Наденьте легкую одежду и накройте легкой простыней или одеялом. Тяжелая одежда и одеяла могут препятствовать охлаждению тела, из-за чего вашему ребенку может быть неудобно.
- Поддерживайте в комнате комфортную температуру — не слишком жарко и не слишком холодно.
- Убедитесь, что они много отдыхают. Лежать в постели весь день необязательно, но больной ребенок должен относиться к этому спокойно.
- Они должны оставаться дома и не ходить в школу или детский сад до тех пор, пока их температура не будет нормальной в течение 24 часов.

Ванны с теплой губкой для снижения температуры обычно не рекомендуются. На самом деле, ванночки с губкой могут вызвать дискомфорт у детей из-за дрожи. Никогда не используйте медицинский спирт (он может вызвать отравление при попадании на кожу) или пакеты со льдом/холодные ванны (они могут вызвать озноб и повысить температуру тела).
Предлагайте пить много жидкости, чтобы избежать обезвоживания, потому что лихорадка заставляет детей терять жидкость быстрее, чем обычно. Растворы для пероральной регидратации (такие как Pedialyle, Enfalyte или другие торговые марки) — хороший выбор. Вы также можете давать воду, суп, фруктовое мороженое и ароматизированный желатин. Избегайте напитков с кофеином, в том числе колы и чая, которые могут усугубить обезвоживание, заставляя детей чаще мочиться.
Разрешайте детям есть то, что они хотят (в разумных количествах), но не заставляйте их, если они не хотят много есть.
Когда следует вызвать врача?
Температура, при которой следует обратиться к врачу, зависит от возраста ребенка, болезни и наличия других симптомов. Вы можете спросить, есть ли у вашего врача конкретные рекомендации о том, когда звонить по поводу лихорадки.
Вы можете спросить, есть ли у вашего врача конкретные рекомендации о том, когда звонить по поводу лихорадки.
Как правило, обращайтесь к врачу, если ваш ребенок:
- младше 3 месяцев с ректальной температурой 100,4°F (38°C) или выше
- 3 месяца и старше с температурой выше 102,2°F (39°С)
- в любом возрасте, но с проблемами со здоровьем, такими как рак или серповидно-клеточная анемия, и с лихорадкой
Также звоните, если у ребенка в возрасте 3 месяцев и старше лихорадка и:
- отказывается от жидкости или кажется, что он слишком болен, чтобы пить достаточно
- имеет длительную диарею или многократную рвоту
- имеет какие-либо признаки обезвоживания (мочится меньше, чем обычно, не плачет при плаче, менее бдителен и менее активен, чем обычно)
- имеет конкретную жалобу (например, боль в горле или ухе)
- все еще лихорадит через 2–3 дня
- имеет сыпь
- испытывает боль при мочеиспускании
Обратитесь за неотложной помощью, если у вашего ребенка проявляются какие-либо из следующих признаков:
- непрекращающийся плач
- крайняя раздражительность или суетливость
- вялость и проблемы с пробуждением
- сыпь или фиолетовые пятна, похожие на синяки на коже (которых не было до того, как ваш ребенок заболел)
- посинение губ, языка или ногтей
- у младенца мягкое место на голове кажется выпяченным или вдавленным в
- жесткая шея
- сильная головная боль
- вялость или отказ двигаться
- проблемы с дыханием, которые не проходят после прочищения носа
- наклоняясь вперед и пуская слюни
- конфискация
- умеренная или сильная боль в животе
Что еще я должен знать?
У всех детей жар, и в большинстве случаев они возвращаются к норме в течение нескольких дней. Для младенцев старшего возраста и детей старшего возраста то, как они себя ведут, может быть важнее, чем показания вашего термометра. Все становятся немного капризными, когда у них жар. Это нормально и этого следует ожидать.
Для младенцев старшего возраста и детей старшего возраста то, как они себя ведут, может быть важнее, чем показания вашего термометра. Все становятся немного капризными, когда у них жар. Это нормально и этого следует ожидать.
Но если вы когда-нибудь сомневаетесь, что делать или что может означать лихорадка, или если ваш ребенок ведет себя плохо, что беспокоит вас даже при отсутствии температуры, всегда обращайтесь к врачу за советом.
Обзор: Мелани Л. Питоне, MD
Дата. Обзор: ноябрь 2022 г.
Обработки первой помощи для детей, включая губчатые ванны
, написанные Webmd Editoral Apportors
в статье
- . ребенок:
- Позвоните врачу, если:
- Для младенцев младше 3 месяцев
- 1. Измерьте температуру
- 2. Позвоните своему педиатру
- Для детей в возрасте 3 месяцев и старше, прошедших иммунизацию
- 3 5 8 2 9000 , Если температура ниже 102 градусов по Фаренгейту
- 3.
 Если температура выше 102 градусов по Фаренгейту, но ниже 105 градусов
Если температура выше 102 градусов по Фаренгейту, но ниже 105 градусов - 4. Последующие действия
Позвоните по номеру 911, если ребенок:
- Вялый или не отвечает
- Проблемы с дыханием
- Рвота, головная боль или ригидность затылочных мышц
- Посинение губ или кожи
- Сыпь, похожая на синяки, синяки не белеют при нажатии
- Судороги
Высокая температура может вызывать тревогу, но у здорового ребенка она обычно не является чем-то серьезным. Лихорадка часто означает, что организм работает должным образом и борется с инфекцией.
Позвоните врачу, если:
- Вы считаете, что ребенку требуется медицинская помощь.
- Ребенок в возрасте до 3 месяцев с ректальной температурой 100,4 F или выше.
- Ребенок в возрасте от 3 месяцев до 3 лет имеет лихорадку 102 F или выше или лихорадку в течение более одного дня.
- У ребенка высокая температура, которая длится более 24 часов.

- Ребенок любого возраста с температурой 104 F или выше.
- Мягкое место на черепе ребенка вздулось.
- У ребенка многократная рвота или сильная диарея.
- У ребенка признаки обезвоживания, такие как ненамоченные подгузники, плач без слез, сухость во рту или слизистых оболочках, впалые мягкие точки.
- Лихорадка вызывает сейзу r e.
- У ребенка лихорадка и сыпь.
- Ваш ребенок подвергается особому риску серьезных инфекций. Сюда входят дети с заболеваниями крови или иммунитета, а также дети, не получившие плановой иммунизации.
Для младенцев в возрасте до 3 месяцев
1. Измерение температуры
- Наиболее точным способом измерения температуры является ректальное измерение. Если вас это не устраивает, то измерьте температуру под мышкой. Если она выше 99 F, дважды проверьте ее ректально с помощью ректального термометра, чтобы получить наиболее точные показания.
2.
 Позвоните своему педиатру
Позвоните своему педиатру- Если у ребенка температура выше 100,4 F, позвоните своему педиатру. Ребенок этого возраста должен всегда наблюдаться у своего педиатра, если он болен.
- Купание или обтирание ребенка теплой водой может помочь снизить лихорадку. Не используйте холодную воду, ледяные ванны или алкоголь.
- Не давайте никаких лекарств без предварительной консультации с врачом,
Для детей в возрасте 3 месяцев и старше, прошедших иммунизацию
1. Измерьте температуру
- Ректально. Для детей младше 4 или 5 месяцев используйте ректальный термометр, чтобы получить точные показания. У ребенка лихорадка, если ректальная температура выше 100,4 F.
- Оральный. Для ребенка старше 4 или 5 месяцев можно использовать оральный термометр или термометр-пустышку. У ребенка лихорадка, если она регистрируется выше 100,4 F.
- Ухо . Если ребенку 6 месяцев или больше, вы можете использовать термометр уха или височной артерии, но он может быть не таким точным.
 Тем не менее, в большинстве случаев это разумный способ получить достаточно хорошую оценку. Если вам важно получить точные показания, измерьте ректальную температуру.
Тем не менее, в большинстве случаев это разумный способ получить достаточно хорошую оценку. Если вам важно получить точные показания, измерьте ректальную температуру. - Подмышка. Если вы измерите температуру у ребенка в подмышечной впадине, значение выше 100,4 F обычно указывает на лихорадку.
2. Если температура ниже 102 градусов по Фаренгейту
- Вам не нужно лечить лихорадку, если только ребенок не испытывает дискомфорта или у него в анамнезе судороги с лихорадкой.
- Убедитесь, что ребенок получает достаточно жидкости и отдыхает.
3. Если температура выше 102 градусов по Фаренгейту, но ниже 105 градусов по Фаренгейту
- Вы можете давать ацетаминофен (тайленол) для младенцев или детей, следуя инструкциям по дозировке на упаковке. Спросите своего педиатра, прежде чем давать ребенку какое-либо жаропонижающее лекарство в первый раз.
- Купание или обтирание ребенка теплой водой может помочь снизить температуру.




 Если температура выше 102 градусов по Фаренгейту, но ниже 105 градусов
Если температура выше 102 градусов по Фаренгейту, но ниже 105 градусов
 Тем не менее, в большинстве случаев это разумный способ получить достаточно хорошую оценку. Если вам важно получить точные показания, измерьте ректальную температуру.
Тем не менее, в большинстве случаев это разумный способ получить достаточно хорошую оценку. Если вам важно получить точные показания, измерьте ректальную температуру.